女性生殖器异常主要因染色体、性腺或生殖器发育过程异常所致。染色体和性腺异常最常见的临床表现是外生殖器性别模糊和青春期后性征发育异常,而生殖器发育过程异常主要表现为解剖结构异常。女性生殖器与泌尿器官在起源上密切相关,两者的发育可相互影响,因此在诊断生殖器异常时,要考虑是否伴有泌尿器官异常。
女性生殖器发育与泌尿系发育关系密切,相互影响。
性腺由未分化生殖细胞分化形成,主要由性染色体和性激素决定。
输卵管、子宫、宫颈及阴道上2/3段由副中肾管发育形成。
女性外生殖器主要由泄殖腔膜和尿生殖窦末端发育形成。
正常的女性生殖器发育是一个非常复杂的过程。未分化的性腺分化发育成卵巢。中肾(mesonephros)、中肾管(mesonephric duct)或称沃尔夫管(Wolffian duct)、和副中肾管( paramesonephric ducts)或称米勒管(Mullerian duct)通过复杂的联合作用形成子宫、阴道和上泌尿道。
一、性腺的发育
在胚胎第5周,由两侧中肾内侧的间皮增厚,形成原始生殖崎(gonadal ridges),也称泌尿生殖嵴。此时并无性别分化,直至胚胎第7周时,男性与女性生殖嵴相同。性腺发育自原始生殖细胞(primary germ cell)。在胚胎第4周,原始性腺细胞自胚胎卵黄囊沿背部上皮凹陷迁移,于胚胎第6周达性腺原始生殖的间充质内整合入原始性腺(primary sex cords)中。原始性索于胚胎第8周萎缩。
性腺发育决定于胎儿的基因型和性染色体,而最终性别表型取决于性染色体和占优势的生化和激素环境。在两个X染色体作用下,未分化性腺的皮质更倾向于分化成女性胎儿。在胎儿第10周,分化出卵巢结构。而在男性胎儿,由于Y染色体编码的性决定区(sex-determining region of the Y chromosome,SRY)蛋白能够诱导未分化性腺向睾丸分化并产生雄激素。除SRY蛋白和雄激素外,抗米勒管激素(anti- Mullerian hormone,AMH)对于男性发育也至关重要,在三种物质缺乏的环境中,生殖器倾向于向女性发育。之后,女性生殖器发育成熟主要受雌激素影响。
二、女性生殖管道的发育
(一)输卵管、子宫、宫颈和阴道上段的发育
胚胎第7周,副中肾管起源于中胚层,位于中肾管外侧,与中肾管同步发育,最终形成输卵管、子宫、宫颈和阴道上段。胚胎第8周,两侧副中肾管迁移至中肾管内侧并在中线处汇合,中段管腔完成融合和再吸收形成子宫,其中的中胚层部分形成子宫内膜和肌层。在融合的最初阶段,子宫腔内存在纵隔,一般在胎儿20周吸收消失,若持续存在则形成子宫纵隔畸形。未融合的两侧副中肾管头段仍保持管状结构,经后续发育成为输卵管,头端开口成为输卵管伞端。融合部分的尾段形成阴道上2/3。
(二)下生殖道的发育
于胚胎3周,在脐索(umbilical cord)下方形成泄殖腔膜( cloacal membrane),于胚胎4周时泄殖腔皱褶在前方融合形成生殖结节(genital tubercle)。胚胎7周时,尿直肠隔融入泄殖腔膜,将直肠与泌尿生殖道隔开。尿生殖膜上形成孔道与羊膜腔相通,形成原始的尿生殖窦。原始尿生殖突最终分化为尾端的盆腔外部分和盆腔内部分。女性尿生殖窦盆腔内部分的远端形成尿道和阴道下1/3段。
三、女性外生殖器的发育
胚胎第4周,生殖结节形成。胚胎第6周,泄殖腔膜局部内陷分别形成尿道和肛门凹陷。原始尿道沟周围围绕原始尿道皱褶,阴唇隆起位于尿道周围外侧。胚胎第7周,泄殖腔膜消失,原始尿道沟与泌尿生殖窦相通。
外生殖器于胎儿第10周开始出现性别差异,至胎儿12周基本完成性别分化。女性未融合的阴唇阴囊隆起( labioscrotal swelling)形成两侧大阴唇,前端融合的部分形成阴阜和阴唇前端的联合。尿道皱褶后端融合形成小阴唇系带。未融合的尿道皱褶部分称为小阴唇。未融合的生殖隆起部分为尿生殖窦开口的阴道下端和阴道前庭。于胎儿14周,生殖结节发育形成阴蒂。
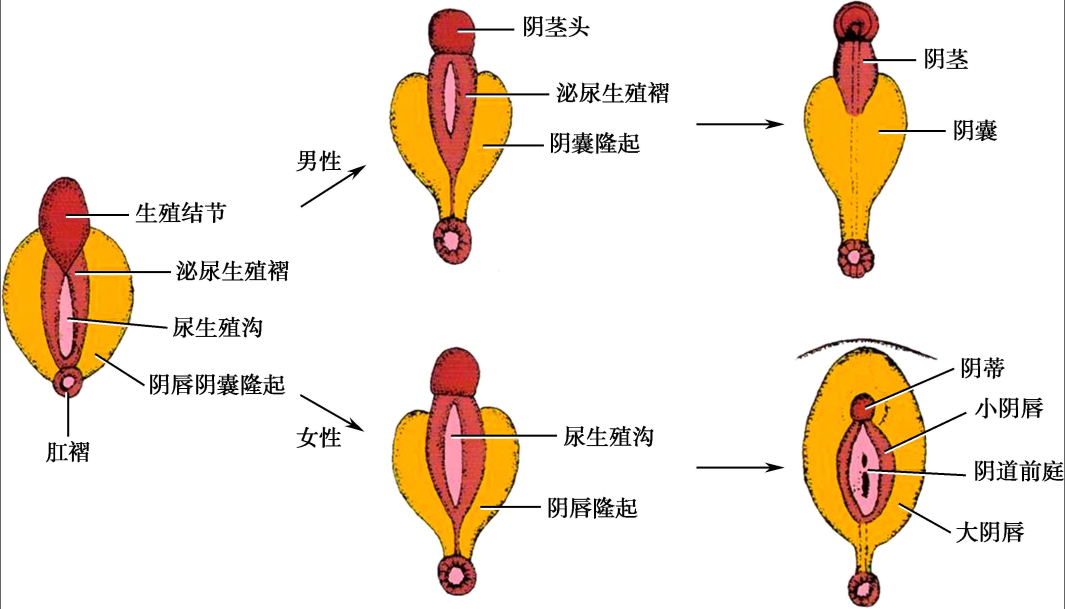
外生殖器的发生


