处女膜闭锁以生育期周期性下腹痛为主要症状,治疗为手术切开造ロ。
阴道发育异常有症状的患者可以通过手术矫正。
宫颈发育异常患者症状明显,但手术矫正比较困难。
子宫畸形是女性生殖道畸形的主要种类,大多数无症状,无需手术矫正,梗阻型時形或影响生育者需要手术治疗。
一、外生殖器发育异常
外生殖器异常最常见的是处女膜闭锁(imperforate hymen),又称无孔处女膜。系发育过程中,阴道末端的泌尿生殖窦组织未腔化所致。由于处女膜无孔,故阴道分泌物或月经初潮的经血排出受阻积聚在阴道内。有时经血可经输卵管逆流至腹腔。若不及时切开,反复多次的月经来潮使积血增多发展为子宫腔、输卵管和盆腔积血,输卵管可因积血粘连而致伞端闭锁,经血逆流至盆腔易发生子宫内膜异位症。少部分处女膜发育异常可表现小孔的筛孔处女膜和纵隔处女膜。
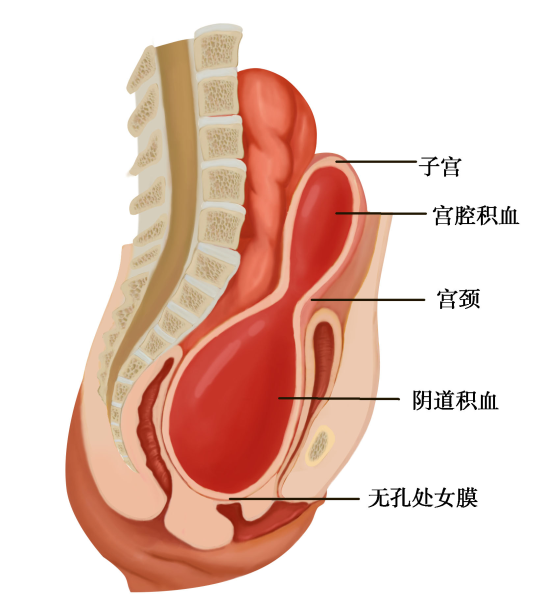
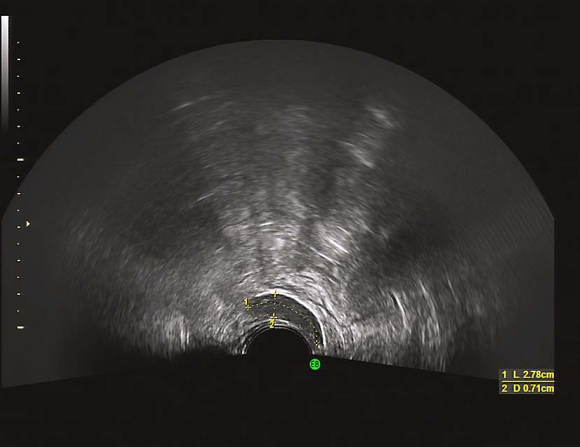
图22-1 处女膜闭锁并阴道、宫腔积血
绝大多数患者至青春期发生周期性下腹坠痛,进行性加剧。严重者可引起肛门胀痛和尿频等症状。检查可见处女膜膨出,表面呈紫蓝色;肛诊可扣及盆腔囊性包块。偶有幼女因大量黏液潴留在阴道内,导致处女膜向外凸出、下腹坠痛而就诊。盆腔超声检查可见阴道内有积液。确诊后应及时手术治疗。先用粗针穿刺处女膜中部膨隆部,抽出陈日积血后再进行“X”形切开,排出积血;常规检查宫颈是否正常,切除多余的处女膜,修剪处女膜,再用可吸收缝线缝合切口边缘。
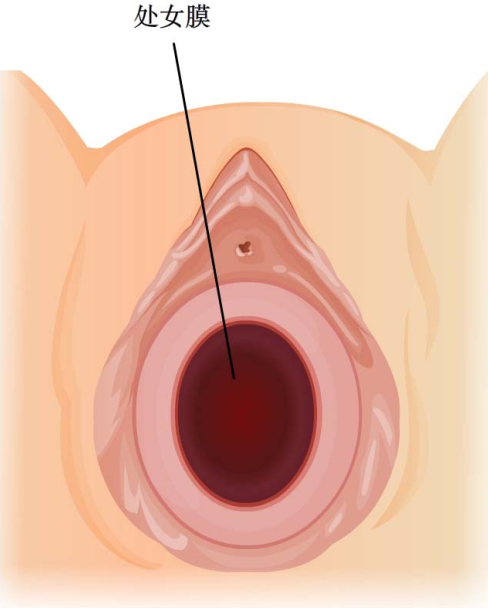
图22-2 处女膜向外膨隆
二、阴道发育异常
阴道发育异常因副中肾管的形成和融合过程异常以及其他致畸因素所致,根据1998年美国生殖学会提出的分类法,可分为:①副中肾管发育不良,包括子宫、阴道未发育(MRKH综合征),即为常见的先天性无阴道;②泌尿生殖窦发育不良,典型患者表现为部分阴道闭锁;③副中肾管融合异常,又分为垂直融合异常和侧面融合异常,垂直融合异常表现为阴道横隔,侧面融合异常表现为阴道纵隔和阴道斜隔综合征。
(一)MRKH综合征(Mayer-rokitansky-kuster-hauser syndrome)
系双侧副中肾管发育不全或双侧副中肾管尾端发育不良所致。表现为先天性无阴道,发生率约为1/4000~1/5000,几乎均合并无子宫或仅有始基子宫,卵巢功能多为正常。症状为原发性闭经及性生活困难。因子宫为始基状况而无周期性腹痛。检査见患者体格、第二性征以及外阴发育正常,但无阴道口,或仅在前庭后部见一浅凹,偶见短浅阴道盲端。可伴有泌尿道发育异常,个别伴有脊椎异常。染色体核型为46,XX,血内分泌检査为正常女性水平。
建议18岁后进行治疗。非手术治疗有顶压法,即用阴道模具压迫阴道凹陷,使其扩张并延伸到接近正常阴道的长度。手术治疗为阴道成形术,即采用各种方法在膀胱直肠间造穴,如生物补片法阴道成形术、腹膜法阴道成形术、乙状结肠法阴道成形术等。
(二)阴道闭锁(atresia of vagina)
为泌尿生殖窦未参与形成阴道下段所致。根据阴道闭锁的解剖学特点可将其分为:①阴道下段闭锁,也称为阴道1型阴道闭锁,阴道上段及宫颈、子宫体均正常;②阴道完全闭锁,也称为阴道Ⅱ型阴道闭锁,多合并宫颈发育不良,子宫体发育不良或子宫畸形。
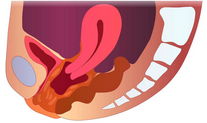
图22-3 阴道闭锁模式图
阴道下段闭锁因子宫内膜功能多为正常,因此症状出现较早,主要表现为阴道上段扩张,严重时可以合并宫颈、宫腔积血,妇科检查发现包块位置较低,位于直肠前方,无阴道开口,闭锁处黏膜表面色泽正常,亦不向外隆起,肛诊可扪及凸向直肠包块,位置较处女膜闭锁高。较少由于盆腔经血逆流引发子宫内膜异位症。阴道完全闭锁多合并宫颈发育不良,子宫体发育不良或子宫畸形子宫内膜功能不正常,经血容易逆流至盆腔,常常发生子宫内膜异位症。磁共振显像和超声检查可帮助诊断。
一旦明确诊断,应尽早手术切除。手术以解除阴道阻塞,使经血引流通畅为原则。阴道下段闭锁手术与处女膜闭锁手术相似,术后定期扩张阴道以防挛缩。阴道完全闭锁应充分评价宫颈发育不良状况,手术方法有子宫切除术、子宫阴道贯通术、宫颈端端贯通术。
(三)阴道横隔( transverse vaginal septum)
为两侧副中肾管会合后的尾端与尿生殖窦相接处未贯通或部分贯通所致。很少伴有泌尿系统和其他器官的异常,横隔位于阴道上、中段交界处为多见。阴道横隔无孔称完全性横隔,隔上有小孔称不全性横隔(图22-1)。不全性横隔位于阴道上段者多无症状,位置偏低者可影响性生活,阴道分娩时影响胎先露部下降。完全性横隔有原发性闭经伴周期性腹痛,并呈进行性加剧。妇科检查见阴道较短或仅见育端,横隔中部可见小孔,肛诊时可扪及宫颈及宫体。完全性横隔由于经血潴留,可在相当于横隔上方部位触及块物。
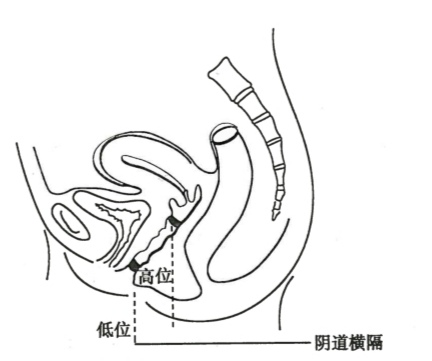
图22-4 阴道横隔示意图
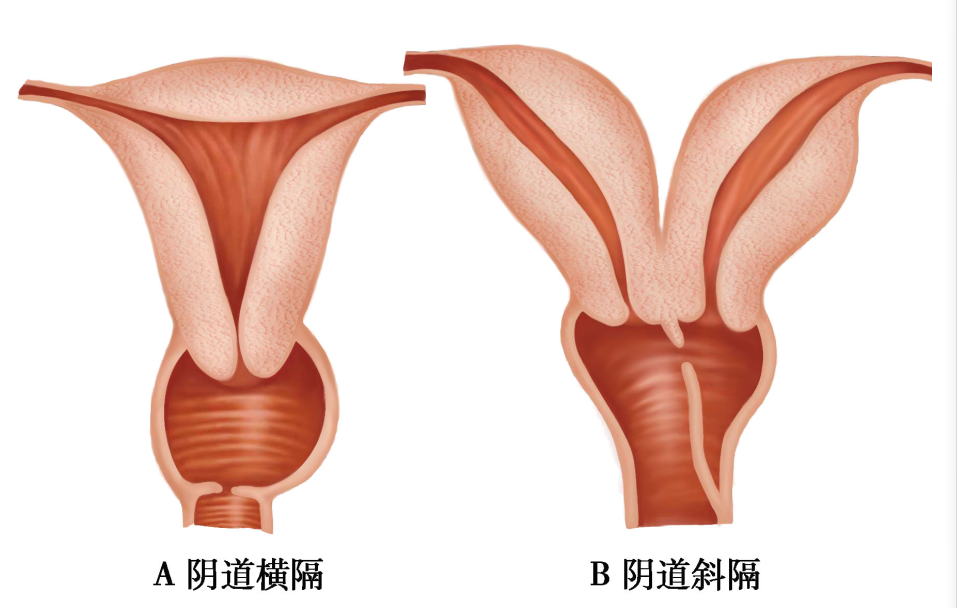
图22-5 阴道异常
治疗为手术切除横隔,缝合止血。分娩时,若横隔薄者可于胎先露部下降压迫横隔时切开横隔,胎儿娩出后再切除横隔;横隔厚者应行剖宫产术。术后要定期扩张阴道或放置阴道模具,防止横隔残端窄缩。
(四)阴道纵隔(longitudinal vaginal septum)
为双侧副中肾管会合后,尾端纵隔未消失或部分消失所致,常伴有双子宫、双宫颈、同侧肾脏发育不良。可分为完全纵隔和不全纵隔,前者下端达阴道口,后者未达阴道口。
阴道完全纵隔者无症状,性生活和阴道分娩无影响。不全纵隔者可有性生活困难或不适,分娩时胎先露下降可能受阻。阴道检查可见阴道被一纵形黏膜壁分为两条纵形通道,黏膜壁上端近宫颈。阴道纵隔影响性生活者,应将纵隔切除。若阴道分娩时发现阴道纵隔,可当先露下降压迫纵隔时先切断纵隔的中部,待胎儿娩出后再切除纵隔。
(五)阴道斜隔综合征
病因尚不明确,可能由于一侧副中肾管向下延伸末达到泌尿生殖窦而形成盲端。常伴有同侧泌尿系发育异常,多为双宫体、双宫颈及斜隔侧肾缺如。
可分为三个类型(图22-6):①Ⅰ型为无孔斜隔,隔后的子宫与外界及另侧子宫完全隔离,宫腔积血聚积在隔后腔;②Ⅱ型为有孔斜隔,隔上有小孔,隔后子宫与另侧子宫隔绝,经血通过小孔滴出,引流不畅;③Ⅲ型为无孔斜隔合并宫颈瘘管,在两侧宫颈间或隔后腔与对侧宫颈之间有小瘘管,有隔侧子宫经血可通过另一侧宮颈排出,但引流亦不通畅。
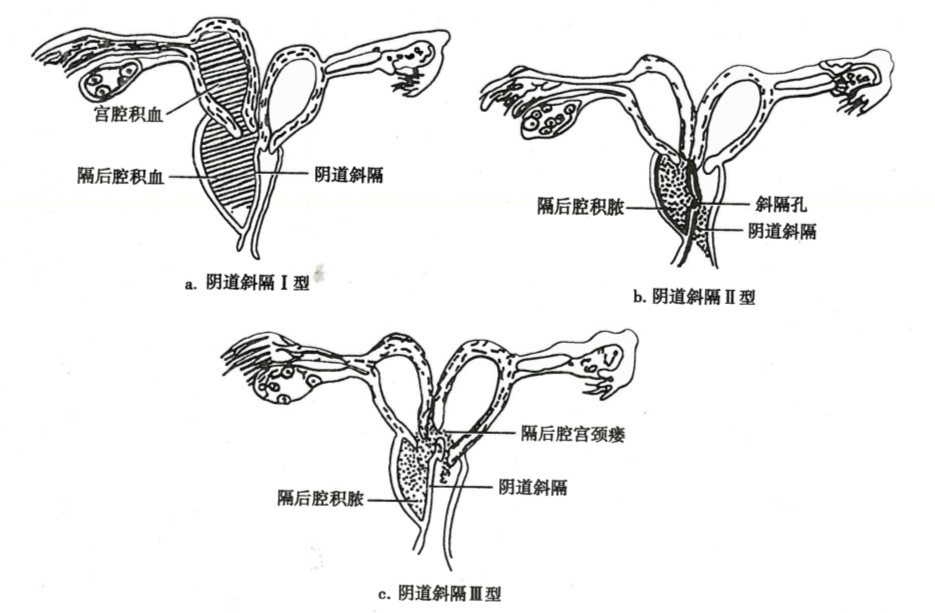
图22-6 阴道斜隔综合征3种类型示意图
发病年龄较轻,月经周期正常,三型均有痛经,1型较重,平时一侧下腹痛;Ⅱ型有月经间期少量出血;Ⅲ型经期延长、也有月经间期少量出血。Ⅱ型和Ⅲ型若合并感染,可有脓性分泌物。妇科检查侧穹隆或阴道壁可触及囊性肿物,1型肿物较硬,伴增大子宫及附件肿物;Ⅱ、Ⅲ型囊性肿物张力较小,压迫时有陈旧血流出。局部消毒后在囊肿下部穿刺,抽出陈旧血,即可诊断。超声检查可见一侧宫腔积血,阴道旁囊肿,同侧肾缺如。必要时应做泌尿系造影检查。手术时机以经期为宜。做最大范围的隔切除,术后不需放置阴道模具。
三、宫颈及子宫发育异常
多因形成子宫段副中肾管发育及融合异常所致。
(一)先天性宫颈发育异常(congenital abnormal of the cerviⅸ)
主要包括宫颈缺如宮颈闭锁、先天性官颈管狭窄、宫颈角度异常、先天性宫颈延长症伴宫颈管狭窄、双宫颈等,临床上罕见。若患者子宫内膜有功能,则青春期后可因宫腔积血而出现周期性腹痛,经血还可经输卵管逆流入腹腔,引起盆腔子宫内膜异位症。磁共振和超声检查有助于诊断。可手术穿通宫颈,建立人工子宫阴道通道,但成功率低,故有建议直接进行子宫切除术。
(二)子宫未发育或发育不良
包括:①先天性无子宫(congenital absence of the uterus):常合并无阴道;②始基子宫(primordial uterus):子宫极小,多数无宫腔或为一实体肌性子宫;③幼稚子宫(infantile uterus):可有宫腔和内膜。三者均卵巢发育正常。先天性无子宫或实体性始基子宫无症状,常因青春期后无月经就诊,经检查诊断。具有宫腔和内膜的幼稚子宫若官颈发育不良或无阴道者可因月经血潴留或经血逆流出现周期性腹痛;幼稚子宫月经稀少或初潮延迟,常伴痛经。检查可见子宫体小,宫颈相对较长。先天性无子宫、实体性始基子宫可不予处理;幼稚子宫有周期性腹痛或宫腔积血者需手术切除;幼稚子宫主张雌激素加孕激素序贯周期治疗。
先天性无子宫经腹部超声
先天性无子宫经阴道超声
始基子宫二维超声
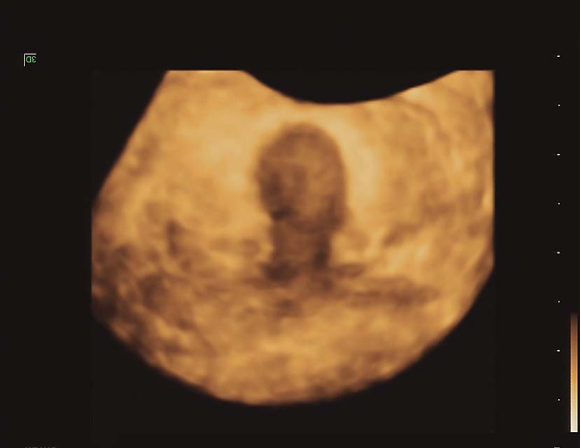
始基子宫三维超声
(三)单角子宫与残角子宫
单角子宫(unicornous uterus):仅一侧副中肾管正常发育形成单角子宫,同侧卵巢功能正常;另侧副中肾管完全未发育或未形成管道,未发育侧卵巢、输卵管和肾脏亦往往同时缺如。残角子宫(rudimentary horn of the uterus):系一侧副中肾管发育,另一侧副中肾管中下段发育缺陷,形成残角子宫。有正常输卵管和卵巢,但常伴有同侧泌尿器官发育畸形。残角子宫可分为:①残角子宫有宫腔,并与单角子宫腔相通;②残角子官有宫腔,但与单角子宫腔不相通;③残角子宫为无宫腔实体,仅以纤维带与单角子宫相连。
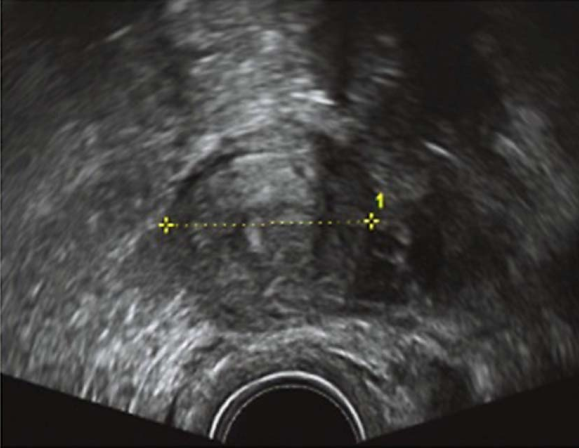
单角子宫二维超声图
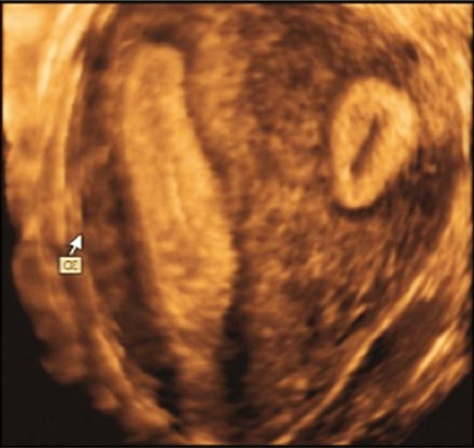
单角子宫三维超声图
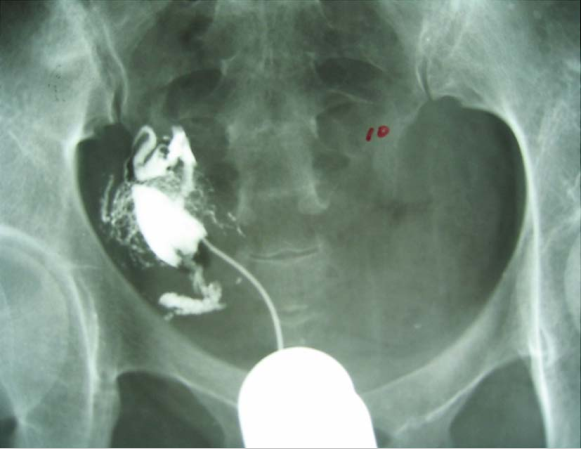
单角子宫碘油造影表现
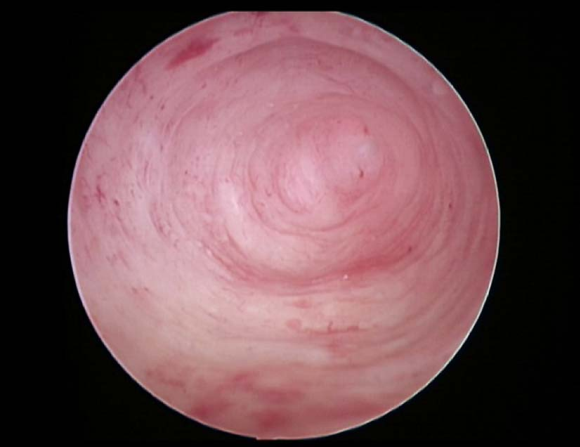
单角子宫宫腔镜下表现
单角子宫常无症状。残角子宫若内膜有功能,但其宫腔与单角宫腔不相通者,常因月经血逆流或宫腔积血出现痛经,也可发生子宫内膜异位症。子宫输卵管碘油造影、超声和磁共振检查有助于诊断。单角子宫不予处理。残角子宫确诊后,应切除残角子宫及同侧输卵管切除,避免输卵管妊娠的发生。妊娠的残角子官,若在早、中期妊娠时发现,应及时切除,避免子宫破裂;若在晚期妊娠时发现,则在剖宫产分娩后,切除残角子宫。
(四)双子宫(didelphid uterus)
为两侧副中肾管未融合,各自发育形成两个子宫和两个宫颈,也可为一侧子宫颈发育不良、缺如。双子宫可伴有阴道纵隔或斜隔。患者多无自觉症状。伴有阴道纵隔者可有相应症状。检查可扪及子宫呈分叉状。宫腔探查或子宫输卵管碘油造影可见两个宫腔。一般不予处理。当有反复流产,应除外染色体、黄体功能以及免疫等因素后行矫形手术。
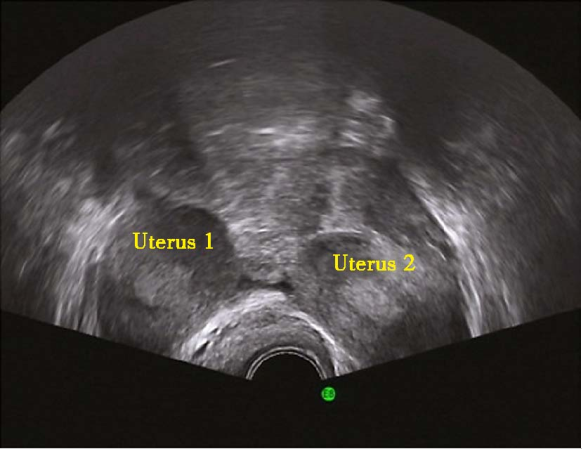
双子宫二维超声
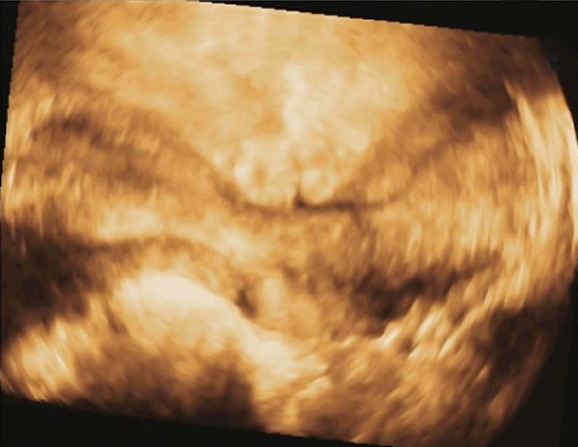
双子宫三维超声
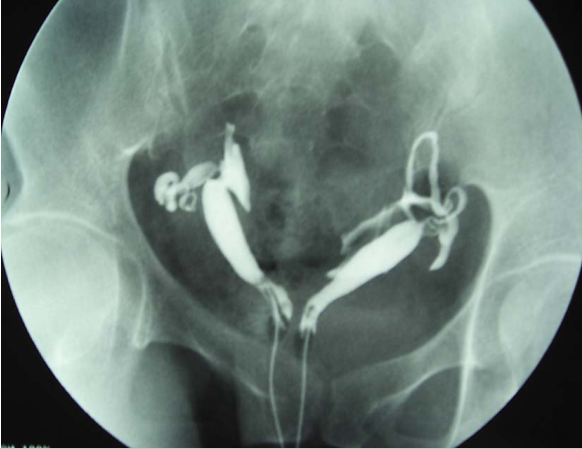
双子宫碘油造影(双子宫双宫颈)
(五)双角子宫(bicornuate uterus)
根据宫角在宫底水平融合不全的程度分为完全双角子宫和不全双角子宫。一般无症状。有时双角子宫月经量较多并伴有程度不等的痛经。检查可扪及宫底部有凹陷。超声检查、磁共振显像和子宫输卵管碘油造影有助于诊断。一般不予处理。若双角子宫出现反复流产时,可行子宫整形术。
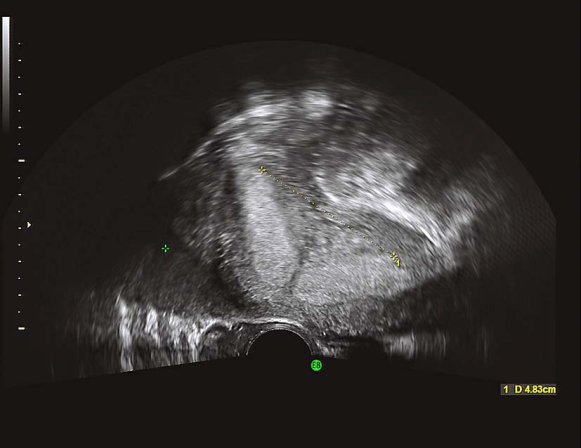
双角子宫二维超声
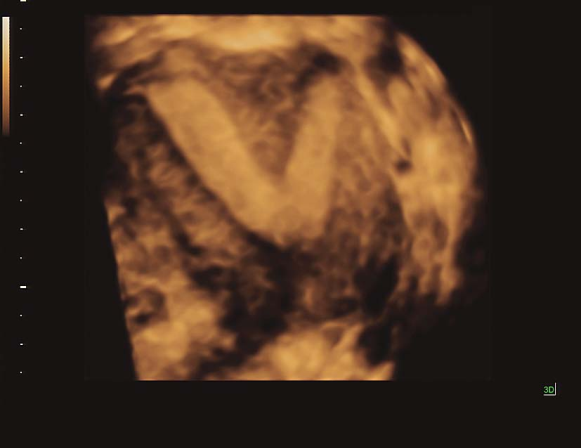
双角子宫三维超声
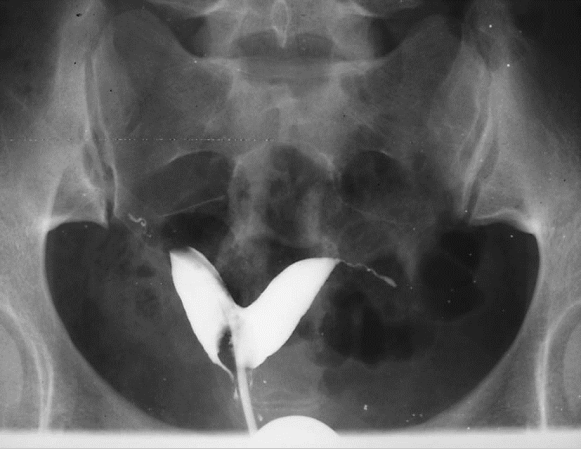
双角子宫二维超声碘油造影
(六)纵隔子宫(septate uterus)
是最常见的子宫畸形。分2类:①完全纵隔子宫:纵隔末端到达或超过宫颈内口,外观似双宫颈;②不全纵隔子宫:纵隔末端终止在内口以上水平。
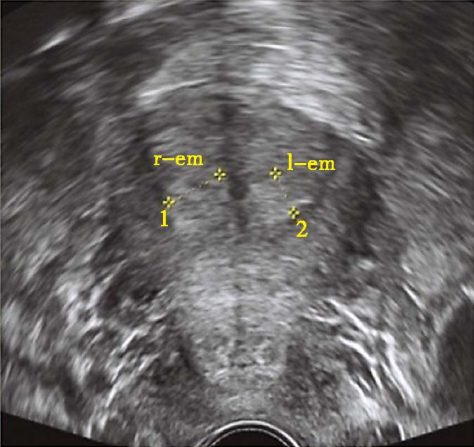
完全纵隔子宫二维超声
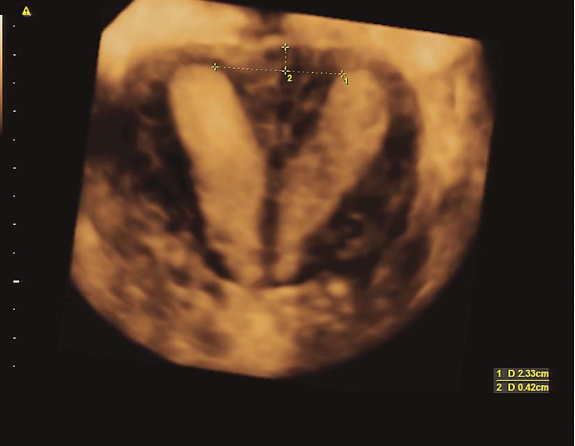
完全纵隔子宫三维超声
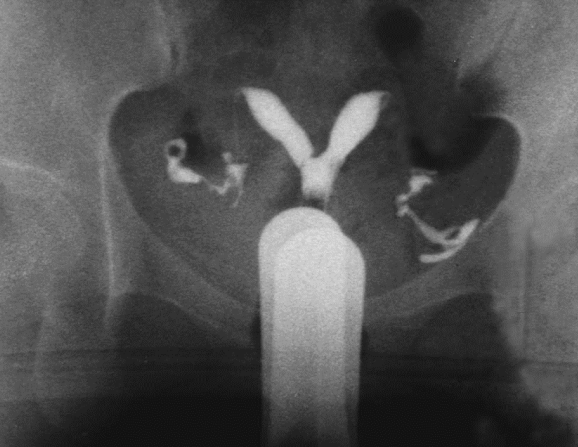
完全纵隔子宫碘油造影
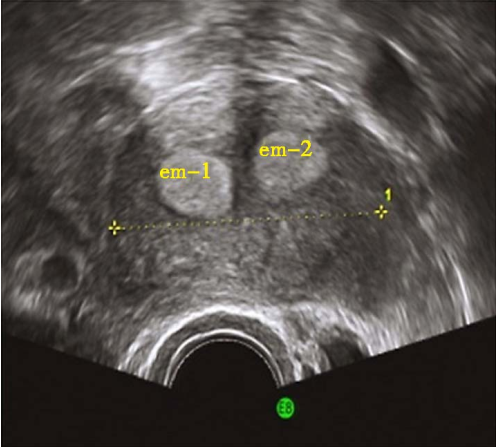
不完全纵隔子宫二维超声
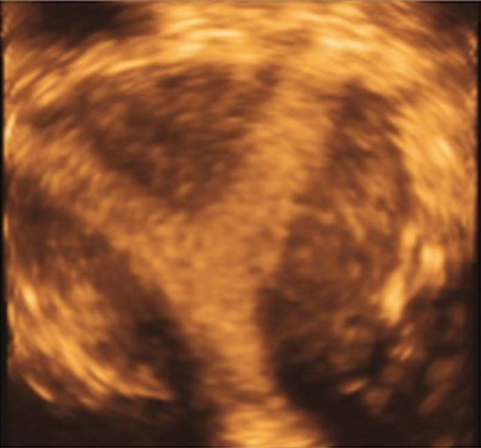
不完全纵隔子宫三维超声
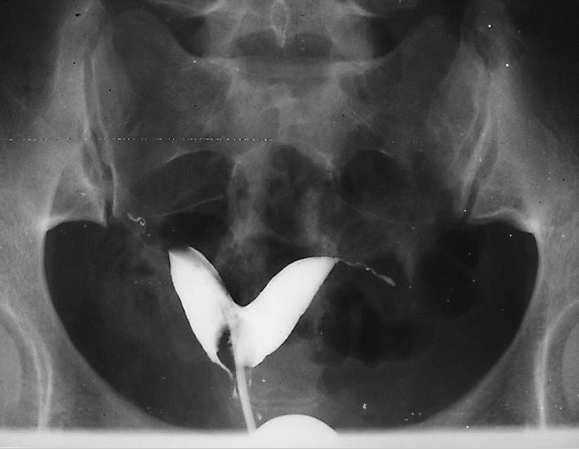
不完全纵隔子宫碘油造影
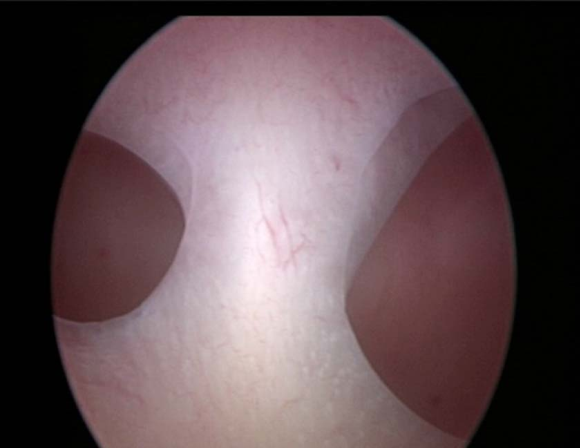
不完全纵隔子宫宫腔镜下表现
一般无症状。临床上主要表现为影响生育期妇女的妊娠结局,包括反复流产、早产、胎膜早破等表现,其中以反复流产为最常见。经阴道超声检查是目前最常用的诊断方法,表现为两个内膜回声区域,子宫底部无明显凹陷切迹。子宫输卵管碘油造影(HSG)有助于了解宫腔形态,评估双侧输卵管通畅与否。宫腹腔镜联合检查是诊断纵隔子宫的“金标准”方法。
纵隔子宮影响生育时,应予手术治疗。可在腹腔镜监视下通过宫腔镜切除纵隔,通常于手术后3个月即可妊娠,妊娠结局良好。
(七)弓形子宫(arcuate uterus)
指宫底中间有一浅凹陷,但多大程度的凹陷可定义弓形子宫尚有争议。一般无症状。检查可扪及宫底部有凹陷。超声和磁共振检査及子宫输卵管碘油造影有助于诊断。一般不予处理。若出现反复流产时,应行子宫整形术。
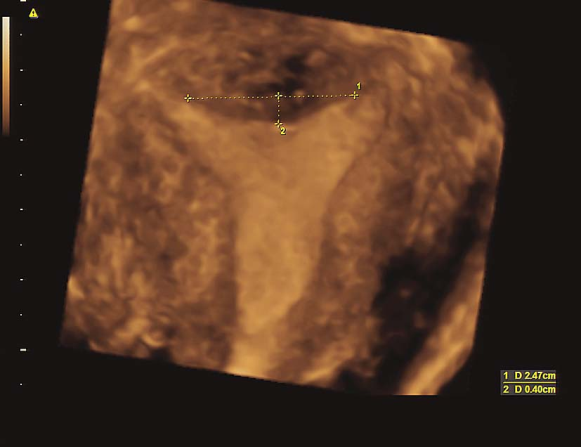
鞍状子宫三维超声
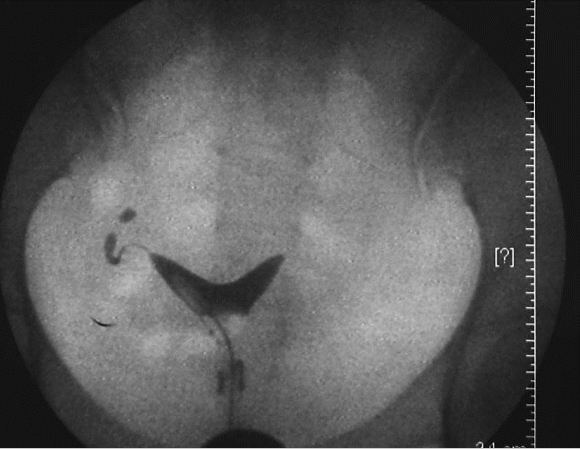
鞍状子宫碘油造影
四、输卵管发育异常
输卵管发育异常罕见,是副中肾管头端发育受阻所致,常与子宫发育异常同时存在,几乎均在因其他病因手术时偶然发现。常见的类型有:①输卵管缺失或输卵管痕:(rudimentary fallopi-an tube);②输卵管发育不全;③副输卵管;④单侧或双侧双输卵管。若不影响妊娠,无需处理。
五、卵巢发育异常
包括:①卵巢未发育或发育不良:其中卵巢发育不良又称条索状卵巢(streak ovan);②异位卵巢:卵巢形成后仍停留在原生殖嵴部位,未下降至盆腔内;③副卵巢(supernumerary ova)。


