为良性疾病,但部分可发展成妊娠滋养细胞肿瘤。
完全性萄萄胎的染色体核型为二倍体,全部染色体来自父方。部分性葡萄胎的染色体核型为三倍
体,多余一套染色体也来自父方。
最常见的临床表现是停经后阴道流血。
常用的辅助检查是超声检查和血清hCG测定,确诊据是组织学诊断。
处理原则是及时清宫和定期hCG测定随访。
葡萄胎因妊娠后胎盘绒毛滋养细胞增生、间质水肿,而形成大小不一的水泡,水泡间借蒂相连成串,形如葡萄而名之,也称水泡状胎块( hydatidiform mole)。葡萄胎可分为完全性葡萄胎和部分性葡萄胎两类。
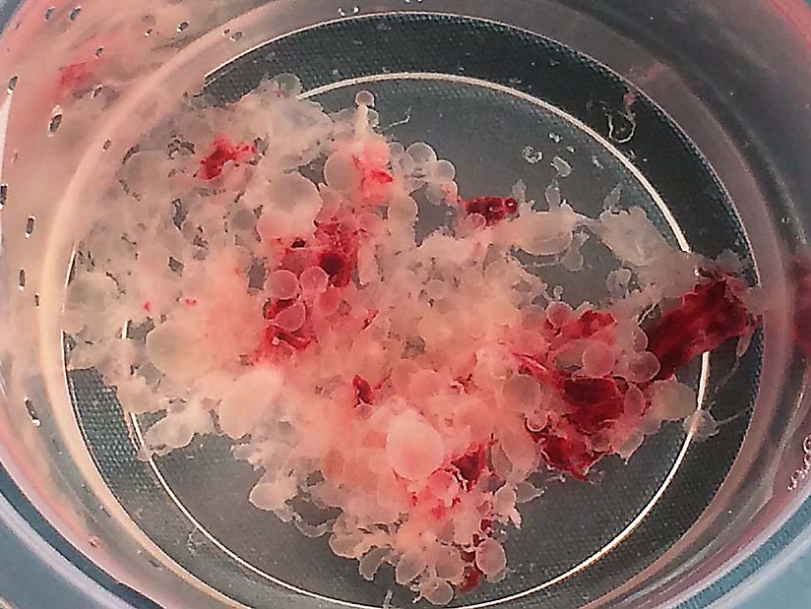
典型的水泡状胎块
【相关因素】
1.完全性葡萄胎(complete hydatidiform mole) 亚洲和拉丁美洲国家的发生率较高,约500次妊娠1次,而北美和欧洲国家发生率较低,约1000次妊娠1次。根据我国的一次全国性调查,平均每1000次妊娠0.78,其中浙江省最高为1.39,山西省最低为0.29。完全性葡萄胎偶尔发生于双胎妊娠,其合并的另一胎为正常活胎,发生率约为22000~100000次妊娠1次。近年来完全性葡萄胎的发生率在亚洲国家有所下降,其中部分地区已降至与欧美国家相似的水平。同一种族居住在不同地域,其葡萄胎发生率不一定相同,如居住在北非和东方国家的犹太人后裔的发生率是居住在西方国家的2倍,提示造成葡萄胎发生地域差异的原因除种族外,尚有多方面的因素。
营养状况与社会经济因素是可能的高危因素之一,饮食中缺乏维生素A及其前体胡萝ト素和动物脂肪者发生葡萄胎的概率显著升高。年龄是另一高危因素,大于35岁和40岁妇女的葡萄胎发生率分别是年轻妇女的2倍和7.5倍,而大于50岁的妇女妊娠时约13可能发生葡萄胎。相反小于20岁妇女的葡萄胎发生率也显著升高。既往葡萄胎史也是高危因素,有过1次和2次葡萄胎妊娠者,再次发生率分别为1%和15%~20%。另外,流产和不孕史也可能是高危因素。
完全性葡萄胎的染色体核型为二倍体,均来自父系,其中90%为46,XX,系由一个细胞核缺如或失活的空卵(enucleate egg)与ー个单倍体精子(23,X)受精,经自身复制为二倍体(46,XX)。另有10%核型为46XY,系由一个空卵被两个单倍体精子(23,X和23,Y)同时受精而成。虽然完全性葡萄胎染色体基因为父系,但其线粒体DNA仍为母系来源。
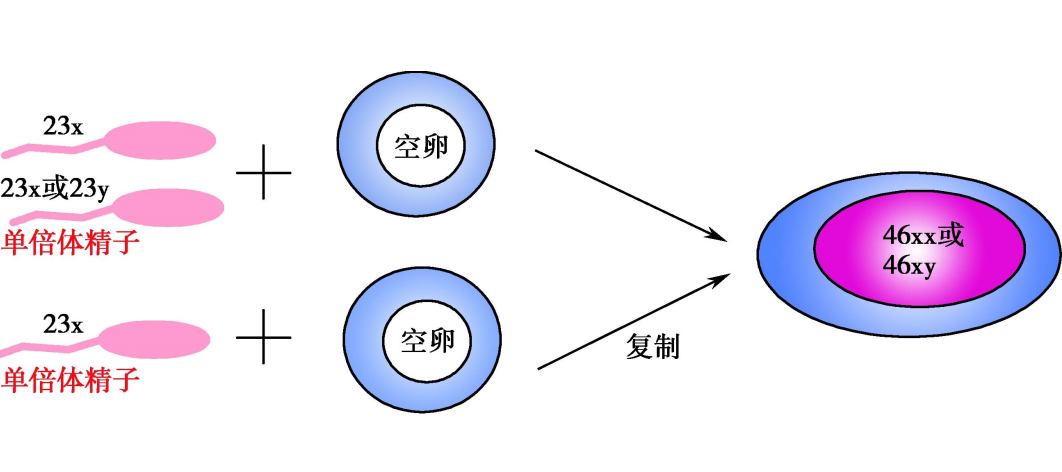
完全性葡萄胎受精示意图
染色体父系来源是滋养细胞过度增生的主要原因,并与基因组印迹(genomic imprinting)紊乱有关。基因组印迹指父母双亲来源的两个等位基因具有不同的表达活性,这种差异表达的基因被称为印迹基因(imprinted genes)。印迹基因可分为父源和母源两种,父源印迹基因只在母源染色体上表达,母源印迹基因只在父源染色体上表达。双亲染色体的共同参与是确保印迹基因正常表达的前提,也为胚胎正常发育所必需。但完全性葡萄胎缺乏母源染色体,必然导致基因组印迹紊乱。
2.部分性葡萄胎(partial hydatidiform mole) 传统认为部分性葡萄胎的发生率低于完全性葡萄胎,但近年资料表明,部分性和完全性葡萄胎的比例基本接近甚至更高,如日本和英国报道分别为0.78和1.13,其原因可能与完全性葡萄胎发生率的下降及对部分性葡萄胎诊断准确性的提高有关,许多伴有三倍体的早期流产其实为部分性葡萄胎。迄今对部分性葡萄胎高危因素的了解较少,可能相关的因素有不規则月经和口服避孕药等,但与饮食因素及母亲年龄无关。
部分性葡萄胎的染色体核型90%以上为三倍体,合并存在的胎儿也为三倍体。最常见的核型是69,XY,其余为69,XX或69,XYY,系由一看似正常的单倍体卵子和两个单倍体精子受精或一个减数分裂缺陷的双倍体精子受精而成,所以一套多余的染色体也来自父方。多余的父源基因物质也是部分性葡萄胎滋养细胞增生的主要原因。另外尚有极少数部分性葡萄胎的核型为四倍体,但其形成机制还不清楚。
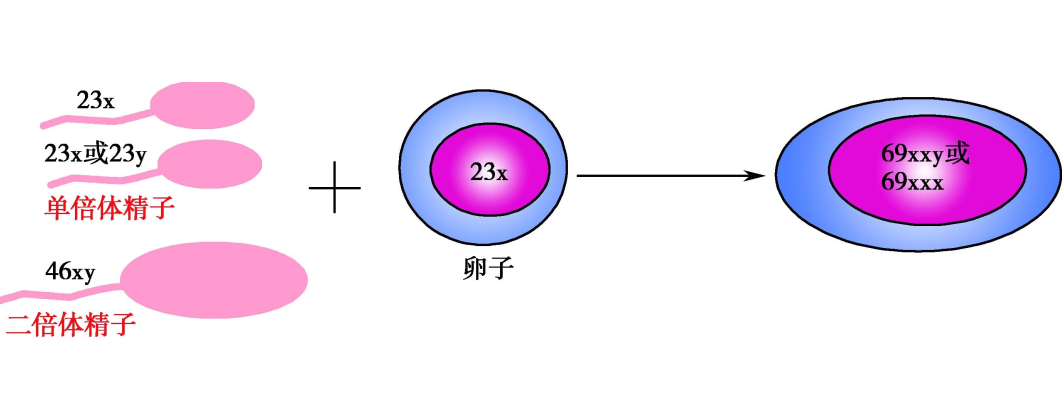
部分性葡萄胎受精示意图
【病理】
1.完全性葡萄胎 大体检查水泡状物大小不一,直径自数毫米至数厘米不等,其间有纤细的纤维素相连,常混有血块规膜碎片。水泡状物占满整个宫腔,胎儿及其附属物缺如。镜下见:①可确认的胚胎或胎儿组织缺失;②绒毛水肿;③弥漫性滋养细胞增生;④种植部位滋养细胞呈弥漫和显著的异型性。
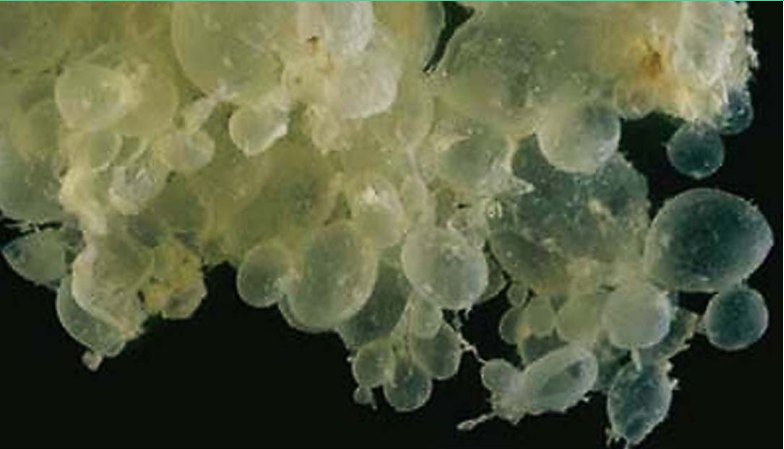
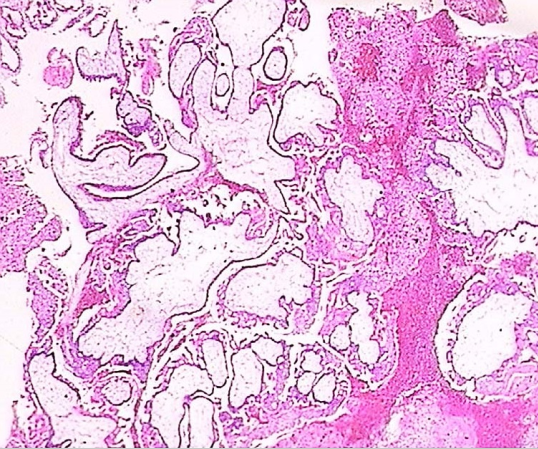
完全性葡萄胎大体观 完全性葡萄胎镜下观(100×)
见绒毛增大伴中央空没事形成及滋养细胞增生
2.部分性葡萄胎 仅部分绒毛呈水泡状,合并胚胎或胎儿组织,胎儿多已死亡,且常伴发育迟缓或多发性畸形,合并足月儿极少。镜下见:①有胚胎或胎儿组织存在;②局限性滋养细胞增生;③绒毛大小及其水肿程度明显不ー;④毛呈显著的扇贝样轮廓、间质内可见滋养细胞包涵体;⑤种植部位滋养细胞呈局限和轻度的异型性。完全性葡萄胎和部分性葡萄胎的核型和病理特征鉴别要点见表28-1。
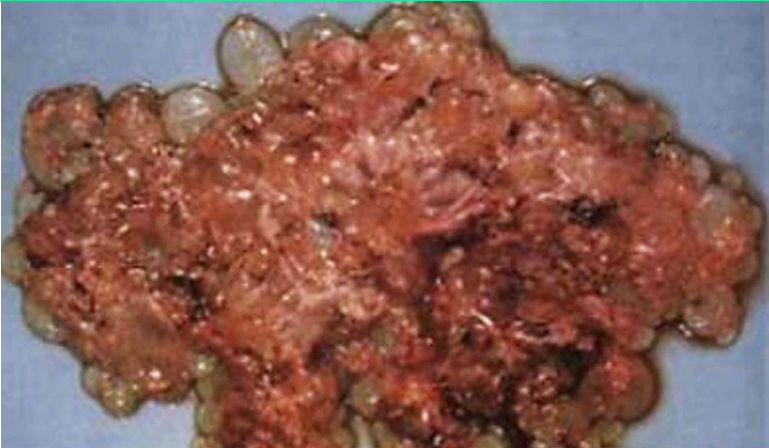
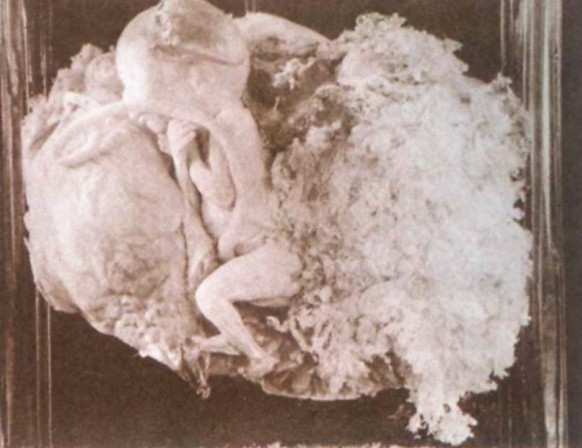
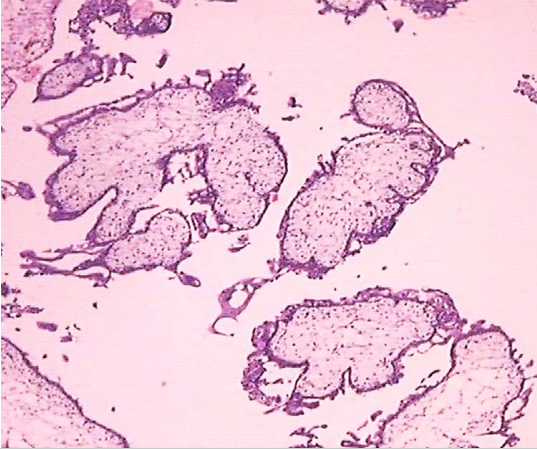
部分性葡萄胎大体观 部分性葡萄胎大体观 部分性葡萄胎镜下观(100×)
中期妊娠,胎儿合并水泡状胎块。见大小不一绒毛,滋养细胞轻度增生
表28-1 完全性和部分性葡萄胎核型和病理特征比较
特征
完全性葡萄胎 部分性葡萄 核型
病理特征
胎儿组织
胎膜、胎儿红细胞
绒毛水肿
滋养细胞包涵体
扇贝样轮廓绒毛
滋养细胞增生
滋养细胞异型性
46,XX(90%)和46,XY
缺乏
缺乏
弥漫
缺乏
缺乏
弥漫,轻~重度
弥漫,明显
常为69,XX和69,XXY
存在
存在
局限,大小和程度不存一
存在
存在
局限,轻~中度
局限,轻度
【临床表现】
1.完全性葡萄胎 由于诊断技术的进步,葡萄胎患者常在早期妊娠时即已得到诊治,所以症状典型者已越来越少见。完全性葡萄胎的典型症状如下:
(1))停经后阴道流血:为最常见的症状。一般在停经8~12周左右开始不规则阴道流血,量多少不定。若大血管破裂,可造成大出血和休克,甚至死亡。葡萄胎组织有时可自行排出,但排出前和排出时常伴有大量流血。反复阴道流血若不及时治疗,可继发贫血和感染。
(2)子宫异常增大、变软:因葡萄胎迅速增长及宫腔内积血导致子宫大于停经月份,质地变软,并伴hCG水平异常升高。但部分患者的子宫可与停经月份相符或小于停经月份,可能与水泡退行性变有关。
(3)妊娠呕吐:常发生于子宫异常增大和hCG水平异常升高者,出现时间一般较正常妊娠早,症状严重且持续时间长。若呕吐严重且未及时纠正,可导致水电解质平衡紊乱。
(4)子痫前期征象:多发生于子宫异常增大者,可在妊娠24周前出现高血压、蛋白尿和水肿,但子痫罕见。若早期妊娠发生子痫前期,要考虑葡萄胎可能。
(5)甲状腺功能亢进:如心动过速、皮肤潮湿和震颤,血清游离T3、T4、水平升高,但突眼少见。
(6)腹痛:因葡萄胎增长迅速和子宫过度快速扩张所致,表现为阵发性下腹痛,一般不剧烈,能忍受,常发生于阴道流血之前。若发生卵巢黄素化囊肿扭转或破裂,可出现急腹痛。
(7)卵巢黄素化囊肿(theca lutein ovarian cyst):大量hCG刺激卵巢卵泡内膜细胞发生黄素化而造成,常为双侧,但也可单側,大小不等,最小仅在光镜下可见,最大可在直径20cm以上。囊肿表面光滑,活动度好,切面为多房,囊壁薄,囊液清亮或琥珀色。光镜下见囊壁为内衬2~3层黄素化卵泡膜细胞。黄素化囊肿一般无症状。由于子宫异常增大,在葡萄胎排空前一般较难通过妇科检查发现,多由超声检查作出诊断。黄素化囊肿常在葡萄胎清宫后2~4个月自行消退。
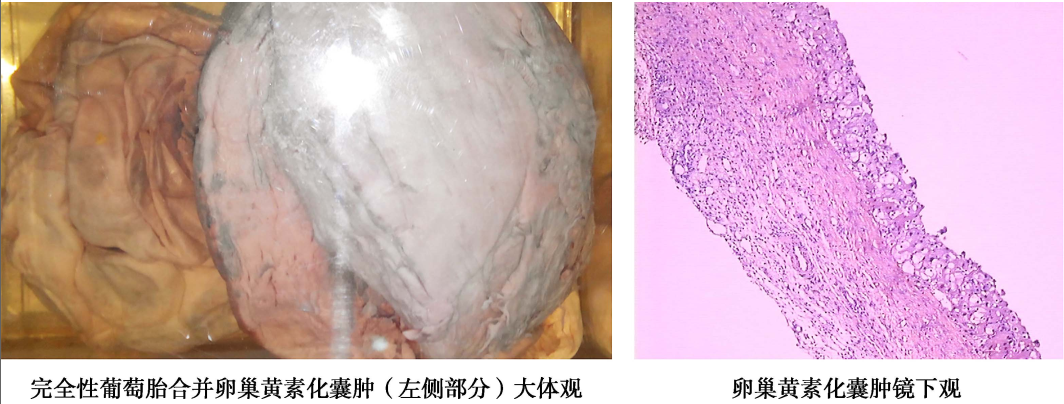
卵巢黄素化囊肿大体观和镜下观(100×)
2.部分性葡萄胎 部分性葡萄胎也常表现为停经后阴道流血,有时与不全流产或过期流产过程相似。其他症状较少,程度也比完全性葡萄胎轻。
【自然转归】
在正常情况下,葡萄胎排空后血清hCG逐渐下降,首次降至正常的平均时间大约9周,最长不超过14周。若葡萄胎排空后hCG持续异常要考虑妊娠滋养细胞肿瘤。完全性葡萄胎发生子宫局部侵犯和(或)远处转移的概率约分别为15%和4%。当出现下列高危因素之一时应视为高危葡萄胎:①hCG>100000U/L;②子宫明显大于相应孕周;③卵巢黄素化囊肿直径>6cm。另外,也有认为年龄>40岁和重复葡萄胎是高危因素。
部分性葡萄胎发生子宫局部侵犯的概率约为4%,一般不发生转移。与完全性葡萄胎不同,部分性葡萄胎缺乏明显的临床或病理高危因素。
【诊断】
凡有停经后不规则阴道流血要考虑葡萄胎可能。若阴道排出葡萄样水泡组织支持诊断。常选择下列辅助检查以进一步明确诊断。
1.超声检查 是常用的辅助检查,最好采用经阴道彩色多普勒超声。完全性葡萄胎的典型超声图像为子官大于相应孕周,无妊娠囊或胎心搏动,宫腔内充满不均质密集状或短条状回声,呈“落雪状”,水泡较大时则呈“蜂窝状”。常可测到双側或一侧卵巢囊肿。彩色多普勒超声检查可见子宫动脉血流丰富,但子宫肌层内无血流或仅稀疏血流信号。部分性葡萄胎可在胎盘部位出现由局灶性水泡状胎块引起的超声图像改变,有时还可见胎儿或羊膜腔,胎儿通常畸形。早期葡萄胎妊娠的超声征象常不典型,容易误诊。
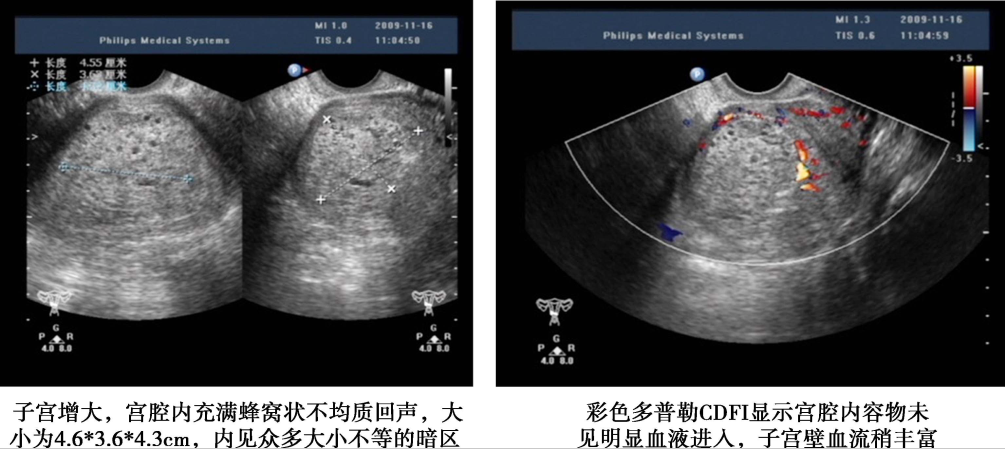
完全性葡萄胎超声影像(患者A)
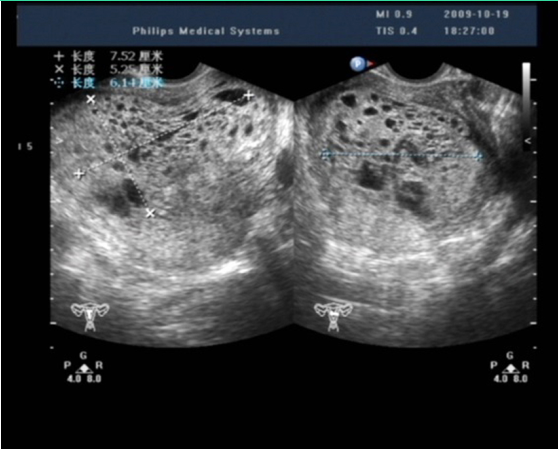
完全性葡萄胎超声影像(患者B)
子宫增大,宫腔内充满蜂窝状不均质回声,大小7.5cm×6.3cm×5.3cm,内见众多大小不等暗区
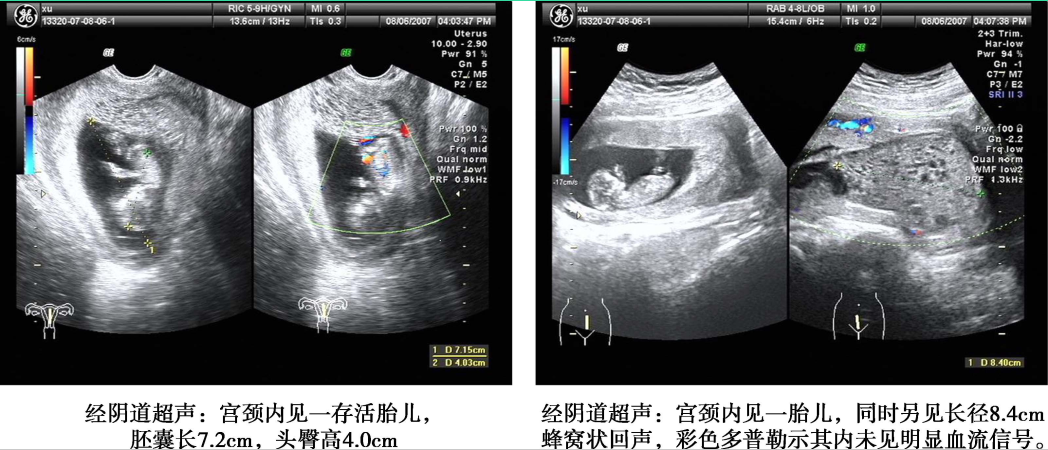
部分性葡萄胎超声影像(患者A)
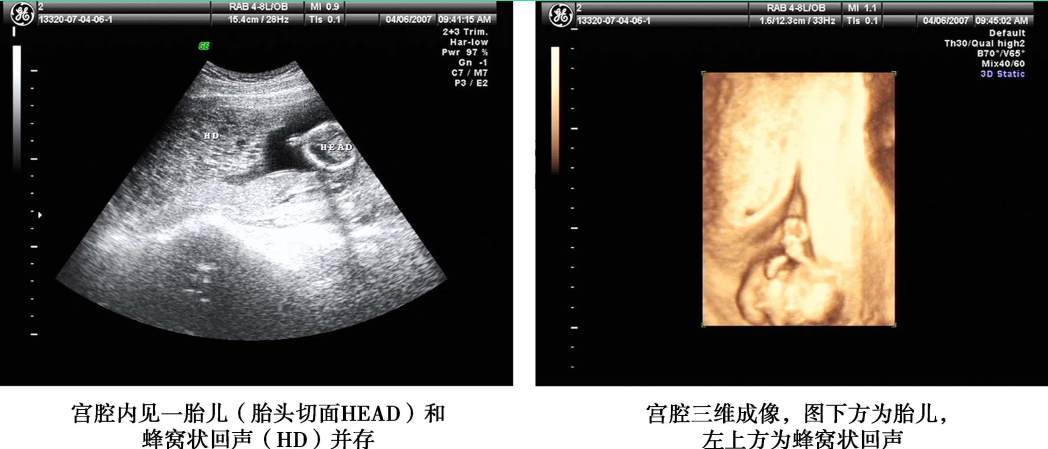
部分性葡萄胎超声影像(患者B)
2.人绒毛膜促性腺激素(hCG) 测定血清hCG测定是诊断葡萄胎的另一项重要辅助检查。正常妊娠时,滋养细胞在孕卵着床后数日便开始分泌hCG。随孕周增加,血清hCG滴度逐渐升高,停经8~10周达高峰,持续1~2周后逐渐下降。但在葡萄胎时,血清hCG滴度常明显高于正常孕周的相应值,而且在停经8~10周以后继续持续上升。约45%的完全性葡萄胎患者的血清hCG水平在100000U/L以上,最高可达240万U/L。>8万U/L支持诊断。但也有少数葡萄胎,尤其部分性葡萄胎因绒毛退行性变,hCG升高不明显。
临床上常用抗hCC抗体或抗hCG-β亚单位单克隆抗体检测血清或尿hCG水平。近年发现,hCG并不是单一分子,除规则hCG(regular HCG)外,还有其他结构变异体,包括高糖化hCG(hyperglycosylated HCG,hCC-H)、hCG游离B亚单位等。正常妊娠时hCG的主要分子为规则hCG,而在滋养细胞疾病时则产生更多的hCG结构变异体,因此同时测定规则hCG及其结构变异体,有助于滋养细胞疾病的诊断和鉴别诊断。
3.DNA倍体分析 流式细胞计数是最常用的倍体分析方法。完全性葡萄胎的染色体核型为二倍体,部分性葡萄胎为三倍体。
4.印迹基因检测 部分性葡萄胎拥有双亲染色体,所以表达父源印迹、母源表达的印迹基因(如P57KIP2),而完全性葡萄胎无母源染色体,故不表达该类基因,所以P57免疫组化染色可区别完全性和部分性葡萄胎。
5.其他检查 如X线胸片、血细胞和血小板计数、肝肾功能等。
【鉴别诊断】
1.流产 葡萄胎病史与流产相似,可能发生误诊,尤其部分性葡萄胎与流产的鉴别有时较为困难,即使在病理检查时也因绒毛水肿、滋养细胞增生不明显等造成混淆,需要利用DNA倍体分析、母源表达印迹基因检测及短串联重复序列基因分析等技术进行鉴别。
2.剖宫产瘢痕部位妊娠 是剖宫产术后的一种并发症,胚囊若床于子宫切口痕部位,表现为停经后阴道流血,容易与葡萄胎相混淆,超声检查有助于鉴别。
3.双胎妊娠 子宫大于相应孕周的正常单胎妊娠,hCC水平也略高于正常,与葡萄胎相似,但双胎妊娠无阴道流血,超声检查可以确诊。
【处理】
1.清宫 葡萄胎诊断一经成立,应及时清宫。但清宫前首先应注意有无休克、子痫前期、甲状腺功能亢进及贫血等合并症,出现时应先对症处理,稳定病情。清宫应由有经验的妇科医师操作。停经大于16周的葡萄胎清宫术应在超声引导下进行。一般选用吸刮术,其具有手术时间短、出血少、不易发生子宫穿孔等优点。由于葡萄胎清宫时出血较多,子宫大而软,容易穿孔,所以清宫应在手术室内进行,在输液、备血准备下,充分扩张宫颈管,选用大号吸管吸引。待葡萄胎组织大部分吸出、子宫明显缩小后,改用刮匙轻柔刮官。为减少出血和预防子宫穿孔,可在充分扩张宫颈管和开始吸宫后静脉滴注缩宫素,应用缩宫素一般不增加发生滋养细胞转移和肺栓塞的风险。通常一次刮宫即可刮净葡萄胎组织。若有持续子宫出血或超声提示有妊娠物残留,需要第二次刮宫。
在清宫过程中,若发生滋养细胞进人子宫血窦造成肺动脉栓塞,甚至出现急性呼吸窘迫、急性右心衰竭时,要及时给子心血管及呼吸功能支持治疗,一般在72小时内恢复。急性呼吸窘迫也可由甲状腺功能亢进、子痫前期等合并症引起。为安全起见,建议子宫大于妊娠16周或有合并症者应转送至有治疗经验的医院进行清宫。
组织学是葡萄胎的最终诊断依据,所以葡萄胎每次刮宫的刮出物,必须送组织学检查。取材应注意选择近宫壁种植部位、新鲜无坏死的组织送检。
2.卵巢黄素化囊肿的处理 囊肿在葡萄胎清宫后会自行消退,一般不需处理。若发生急性蒂扭转,可在超声引导或腹腔镜下作穿刺吸液,囊肿也多能自然复位。若扭转时间较长发生坏死,则需作患侧附件切除术。
3.预防性化疗 不常规推荐。研究显示,预防性化疗可降低高危葡萄胎发生妊娠滋养细胞肿瘤的概率,因此预防性化疗仅适用于有高危因素和随访困难的完全性葡萄胎患者,但也非常规。预防性化疗应在葡萄胎排空前或排空时实施,选用单一药物,一般为多疗程化疗至hCG阴性。部分性葡萄胎不作预防性化疗。
4.子宫切除术 单纯子宫切除不能预防葡萄胎发生子宫外转移,所以极少应用,除非患者合并其他需要切除子宫的指征,绝经前妇女应保留两侧卵巢。当子宫小于妊娠14周大小时可直接切除子宫。手术后仍需定期随访。
【随访】
葡萄胎患者清官后必须定期随访,以便尽早发现滋养细胞肿瘤并及时处理。随访应包括以下内容:①定期hCG测定,葡萄胎清宫后每周一次,直至连续3次阴性,以后每个月一次共6个月,然后再每2个月一次共6个月,自第一次阴性后共计一年;②询问病史,包括月经状况,有无阴道流血、咳嗽、咯血等症状;③妇科检查,必要时可选择超声、X线胸片或CT检查等。
葡萄胎患者随访期间应可靠避孕。由于葡萄胎后滋养细胞肿瘤极少发生在hCG自然降至正常以后,所以避孕时间为6个月。若发生随访不足6个月的意外妊娠,只要hCG已经正常,也不需考虑终止妊娠。但妊娠后,应在妊娠早期作超声检查和hC测定,以明确是否正常妊娠,产后也需hCG随访至正常。避孕方法可选用阴茎套或口服避孕药。不选用宫内节育器,以免混淆子宫出血的原因或造成穿孔。


