第四节 妊娠期母体的变化
•妊娠期母体各系统和器官会发生一系列生理变化。
•变化最大的器官是子宫,主要表现为体积增大、血流量增加和子宫下段形成,以利于容受妊娠物并为分娩做准备。
•血容量及心排出量均明显增加,有基础心脏病者易在妊娠期和分娩期发生心衰。
在胎盘产生的激素参与和神经内分泌的影响下,孕妇体内各系统发生一系列生理变化以适应胎儿生长发育的需要并为分娩做准备。
一、生殖系统的变化
(一)子宫
妊娠期子宫的重要功能是孕育胚胎、胎儿,同时在分娩过程中起重要作用。是妊娠期及分娩后变化最大的器官。
1.子宫大小 随妊娠进展,胎儿、胎盘及羊水的形成与发育,子宫体逐渐增大变软。至妊娠足月时子宫体积达35cm×25cm×22cm;容量约5000ml,增加约1000倍;重量约1100g,增加近20倍。妊娠早期子宫略呈球形且不对称,受精卵着床部位的子宫壁明显突出。妊娠12周后,增大子宫逐渐超出盆腔,在耻骨联合上方可触及。妊娠晚期的子宫轻度右旋,与乙状结肠占据在盆腔左侧有关。
子宫增大主要是由于肌细胞的肥大、延长,也有少量肌细胞数目的增加及结缔组织增生。子宫肌细胞由非孕时长20μm、宽2μm至妊娠足月时长500μm、宽10μm,细胞质内富含有收缩功能的肌动蛋白(actin)和肌球蛋白(myosin),为临产后子宫收缩提供物质基础。子宫肌壁厚度非孕时约1cm,至妊娠中期逐渐增厚达2.0~2.5cm,至妊娠末期又逐渐变薄为1.0~1.5cm或更薄。早期子宫的增大受内分泌激素(主要为雌激素)的影响,以后的子宫增大系因宫腔内压力增加所致。子宫各部增长速度:宫底于妊娠后期增长最快,宫体含肌纤维最多,子宫下段次之,宫颈最少,以适应临产后子宫收缩力由宫底向下递减,利于胎儿的娩出。
自妊娠早期开始,子宫可出现不规律无痛性收缩。特点为宫缩稀发、不规律和不对称,随妊娠进展而逐渐增加,但宫缩时宫腔内压力通常为5~25mmHg,持续时间不足30秒,不伴宫颈的扩张,这种生理性无痛宫缩称为Braxton Hicks收缩。
2.子宫血流量 妊娠期子宫血管扩张、增粗,子宫血流量增加,以适应胎儿-胎盘循环的需要。孕早期子宫血流量为50ml/min,主要供应子宫肌层和蜕膜。妊娠足月时子宫血流量为450~650ml/min,其中80%~85%供应胎盘。子宫螺旋血管走行于子宫肌纤维之间,子宫收缩时血管被紧压,子宫血流量明显减少。过强宫缩可导致胎儿宫内缺氧。另一方面,有效的子宫收缩也是产后能使子宫胎盘剥离面迅速止血的主要机制。
3.子宫内膜 受精卵着床后,在孕激素、雌激素作用下子宫内膜腺体增大,腺上皮细胞内糖原增加,结缔组织细胞肥大,血管充血,此时的子宫内膜称为蜕膜(decidua)。按蜕膜与囊胚的关系,将蜕膜分为3部分:①底蜕膜(basal decidua):囊胚着床部位的子宫内膜,与叶状绒毛膜相贴,以后发育成为胎盘的母体部分;②包蜕膜(capsular decidua):覆盖在囊胚表面的蜕膜,随囊胚发育逐渐突向宫腔;③真蜕膜(true decidua):底蜕膜及包蜕膜以外覆盖子宫腔其他部分的蜕膜,妊娠14~16周羊膜腔明显增大,包蜕膜和真蜕膜相贴近,宫腔消失(图4-4)。
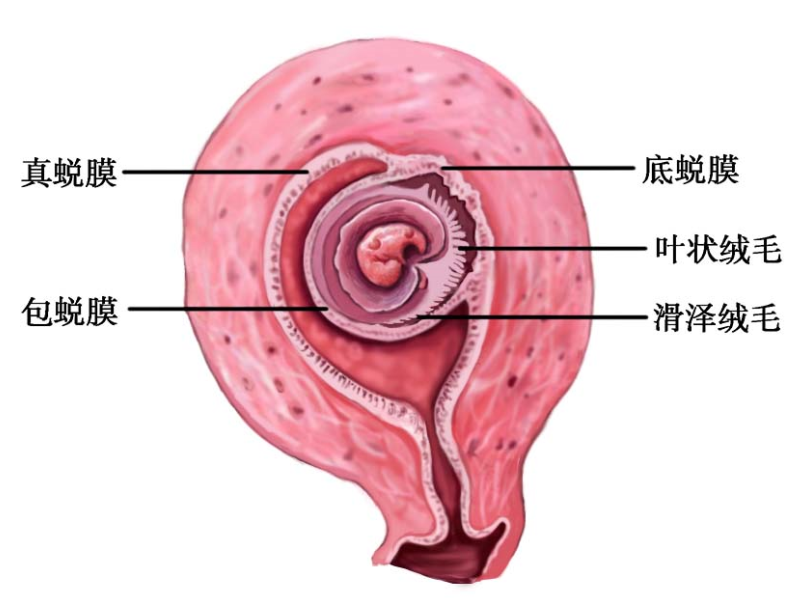
图4-4 早期妊娠子宫蜕膜与绒毛的关系
4.子宫峡部 位于宫体与宫颈之间最狭窄的组织结构。非孕时长约1cm,妊娠后子宫峡部变软,逐渐伸展拉长变薄,扩展成宫腔一部分,临产后伸展至7~10cm,成为产道一部分,称为子宫下段,是产科手术学的重要解剖结构。
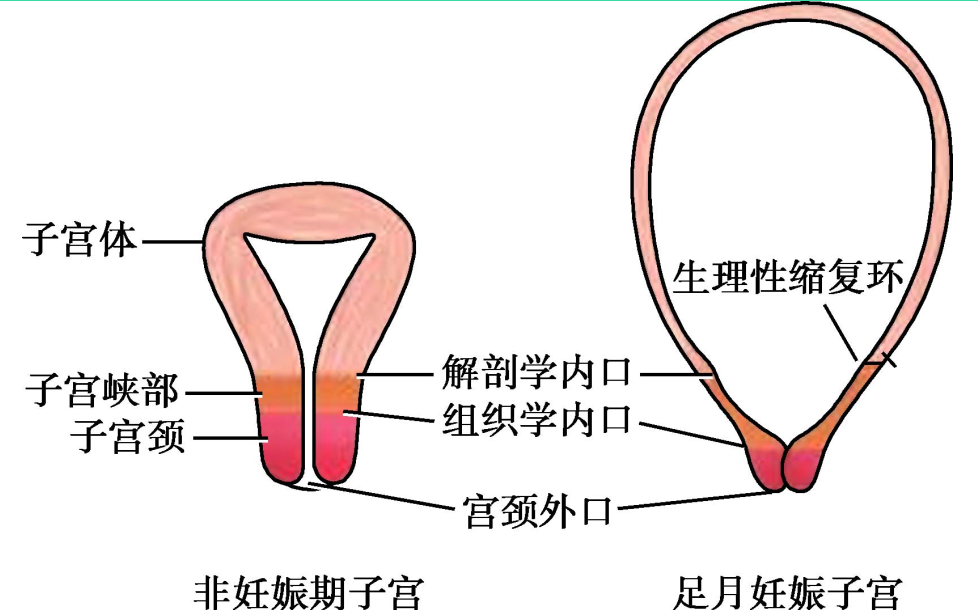
子宫下段的形成
5.宫颈 在激素的作用下,宫颈充血、水肿,宫颈管内腺体增生、肥大,使宫颈自妊娠早期逐渐变软,呈紫蓝色。宫颈的主要成分为胶原丰富的结缔组织,不同时期这些结缔组织的重新分布,使妊娠期宫颈关闭维持至足月,分娩期宫颈扩张以及产褥期宫颈迅速复旧。妊娠期宫颈黏液增多,形成黏稠黏液栓,富含免疫球蛋白及细胞因子,有保护宫腔免受外来感染侵袭的作用。
(二)卵巢
妊娠期卵巢排卵和新卵泡发育均停止。于妊娠6~7周前产生大量雌激素及孕激素,以维持妊娠继续。妊娠10周后黄体功能由胎盘取代,黄体开始萎缩。
(三)输卵管
妊娠期输卵管伸长,但肌层并不增厚。黏膜层上皮细胞稍扁平,在基质中可见蜕膜细胞。有时黏膜呈蜕膜样改变。
(四)阴道
妊娠期阴道黏膜变软,水肿充血呈紫蓝色(Chadwick征)。阴道壁皱襞增多,周围结缔组织变疏松,肌肉细胞肥大,伸展性增加,有利于分娩时胎儿的通过。阴道脱落细胞及分泌物增多呈白色糊状。阴道上皮细胞含糖原增加,乳酸含量增多,使阴道pH降低,不利于致病菌生长,有利于防止感染。
(五)外阴
妊娠期外阴部充血,皮肤增厚,大小阴唇色素沉着,大阴唇内血管增多及结缔组织松软,故伸展性增加,有利于分娩时胎儿的通过。妊娠时由于增大的子宫压迫,盆腔及下肢静脉血回流障碍,部分孕妇可有外阴或下肢静脉曲张,产后多自行消失。
二、乳房的变化
妊娠期间胎盘分泌大量雌激素刺激乳腺腺管发育,分泌大量孕激素刺激乳腺腺泡发育。乳腺发育完善还需垂体催乳素、人胎盘生乳素以及胰岛素、皮质醇等的参与。乳房于妊娠早期开始增大,充血明显。孕妇自觉乳房发胀是早孕的常见表现。随着乳腺腺泡增生导致乳腺增大并出现结节。乳头增大变黑,易勃起。乳晕颜色加深,其外围的皮脂腺肥大形成散在的结节状隆起,称为蒙氏结节)。妊娠期间乳腺充分发育,为泌乳做好准备,但并无乳汁分泌,与大量雌、孕激素抑制乳汁生成可能有关。产后胎盘娩出,雌、孕激素水平迅速下降,新生儿吸吮乳头,乳汁开始分泌。
三、循环系统的变化
1.心脏 妊娠期增大的子宫使膈肌升高,心脏向左、上、前方移位,心脏沿纵轴顺时针方向扭转,加之血流量增加及血流速度加快,心浊音界稍扩大,心尖搏动左移1~2cm。部分孕妇可闻及心尖区Ⅰ~Ⅱ级柔和吹风样收缩期杂音,第一心音分裂及第三心音,产后逐渐消失。心电图因心脏左移出现电轴左偏约15°。心脏容量至妊娠末期约增加10%,心率于妊娠晚期休息时每分钟增加10~15次。
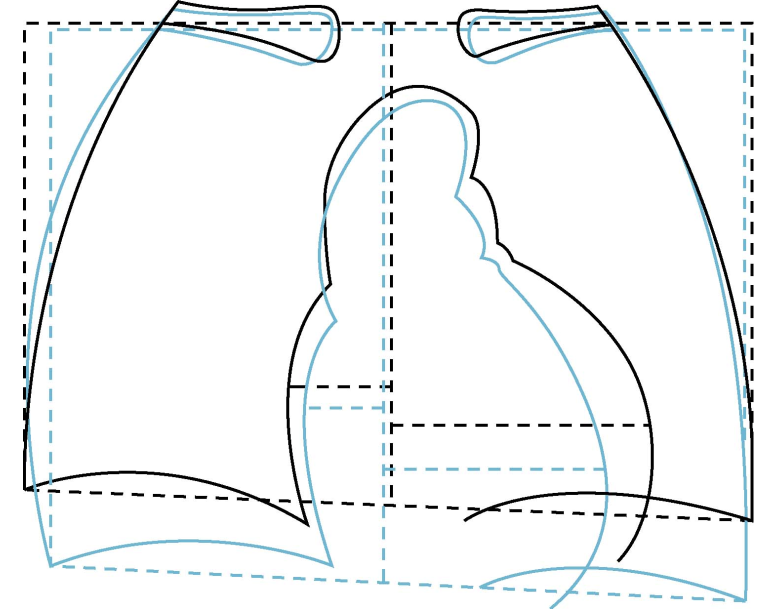
妊娠期心脏位置的改变
黑色为妊娠期,蓝色为非妊娠期
2.心排出量 伴随着外周血管阻力下降,心率增加以及血容量增加,心排出量自妊娠10周逐渐增加,至妊娠32~34周达高峰,持续至分娩,左侧卧位测量心排出量较未孕时约增加30%,每次心排出量平均约为80ml。心排出量增加为孕期循环系统最重要的改变,临产后在第二产程心排出量也显著增加。有基础心脏病的孕妇易在妊娠、分娩期发生心衰。
3.血压 妊娠早期及中期血压偏低,妊娠24~26周后血压轻度升高。一般收缩压无变化,舒张压因外周血管扩张、血液稀释及胎盘形成动静脉短路而轻度降低,使脉压稍增大。孕妇体位影响血压,妊娠晚期仰卧位时增大的子宫压迫下腔静脉,回心血量减少、心排出量减少使血压下降,形成仰卧位低血压综合征(supine hypotensive syndrome)。侧卧位能解除子宫压迫,改善血液回流。因此,妊娠中、晚期鼓励孕妇侧卧位休息。
四、血液的改变
(一)血容量
妊娠期循环血容量增加以适应子宫胎盘及各组织器官增加的血流量,对维持胎儿生长发育极为重要。血容量于妊娠6~8周开始增加,至妊娠32~34周达高峰,增加40%~45%,平均约增加1450ml,维持此水平直至分娩。其中血浆平均增加1000ml,红细胞平均增加450ml,血浆量的增加多于红细胞的增加,出现生理性血液稀释。
(二)血液成分
1.红细胞 妊娠期骨髓造血增加,网织红细胞轻度增多。由于血液稀释,红细胞计数约为3.6×1012/L(非孕妇女约为4.2×1012/L),血红蛋白值约为110g/L(非孕妇女约为130g/L),血细胞比容从未孕时0.38~0.47降至0.31~0.34。
2.白细胞 妊娠期白细胞计数轻度增加,一般(5~12)×109/L,有时可达15×109/L。临产及产褥期白细胞计数也显著增加,一般(14~16)×109/L,有时可达25×109/L。主要为中性粒细胞增多,淋巴细胞增加不明显,单核细胞及嗜酸性粒细胞几乎无改变。
3.凝血因子 妊娠期血液处于高凝状态。凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ增加,仅凝血因子Ⅺ及XIII降低。妊娠期血小板数轻度减少。妊娠晚期凝血酶原时间(prothrombin time,PT)及活化部分凝血活酶时间(activated partial thromboplastin time,APTT)轻度缩短,凝血时间无明显改变。血浆纤维蛋白原含量比非孕妇女约增加50%,于妊娠末期平均达4.5g/L(非孕妇女平均为3g/L)。由于孕期血液处于高凝状态,产后胎盘剥离面血管内迅速形成血栓,是预防产后出血的另一重要机制。
4.血浆蛋白 由于血液稀释,血浆蛋白自妊娠早期开始降低,至妊娠中期达60~65g/L,主要是白蛋白减少,约为35g/L,以后持续此水平直至分娩。
五、泌尿系统的变化
妊娠期肾脏略增大。肾血浆流量(renal plasma flow,RPF)及肾小球滤过率(glomerular filtration rate,GFR)于妊娠早期均增加,整个妊娠期间维持高水平。与非孕时相比,RPF约增加35%,GFR约增加50%。由此导致代谢产物尿素、肌酐等排泄增多,其血清浓度低于非孕期。RPF与GFR均受体位影响,孕妇仰卧位时尿量增加,故夜尿量多于日尿量。妊娠期GFR增加,而肾小管对葡萄糖重吸收能力未相应增加,约15%孕妇饭后出现妊娠期生理性糖尿,应注意与糖尿病鉴别。
妊娠期受孕激素影响,泌尿系统平滑肌张力降低。输尿管增粗及蠕动减弱,尿流缓慢,肾盂及输尿管自妊娠中期轻度扩张,且右侧输尿管常受右旋妊娠子宫的压迫,可致肾盂积水。孕妇易患急性肾盂肾炎,以右侧居多。孕早期膀胱受增大子宫的压迫,可出现尿频,子宫长出盆腔后症状往往缓解。妊娠晚期,胎头入盆后,膀胱受压,膀胱、尿道压力增加,部分孕妇可出现尿频及尿失禁。
六、呼吸系统的变化
妊娠期肋膈角增宽、肋骨向外扩展,胸廓横径及前后径加宽使周径加大,膈肌上升使胸腔纵径缩短,但胸腔总体积不变,肺活量不受影响。孕妇耗氧量于妊娠中期增加10%~20%,肺通气量约增加40%,有过度通气现象,使动脉血PO2增高达92mmHg,PCO2降至32mmHg,有利于供给孕妇及胎儿所需的氧,通过胎盘排出胎儿血中的二氧化碳。妊娠晚期子宫增大,膈肌活动幅度减小,胸廓活动加大,以胸式呼吸为主,气体交换保持不减。呼吸次数于妊娠期变化不大,每分钟不超过20次,但呼吸较深大。
妊娠期肺功能变化:①肺活量无明显改变;②通气量每分钟约增加40%,潮气量约增加39%;③残气量约减少20%;④肺泡换气量约增加65%;⑤受雌激素影响,上呼吸道(鼻、咽、气管)黏膜增厚,轻度充血、水肿,易发生上呼吸道感染。
七、消化系统的变化
妊娠期受雌激素影响,齿龈肥厚,容易充血、水肿、出血。少数孕妇牙龈出现血管灶性扩张,即妊娠龈瘤,分娩后自然消失。孕激素使平滑肌张力降低、肌肉松弛。胃贲门括约肌松弛,胃内酸性内容物逆流至食管下部产生胃烧灼感;胃排空时间延长,易出现上腹部饱满感。胆囊排空时间延长,胆汁稍黏稠使胆汁淤积,易诱发胆囊炎及胆石病。肠蠕动减弱,粪便在大肠停留时间延长出现便秘,加之直肠静脉压增高,孕妇易发生痔疮或使原有痔疮加重。妊娠期增大的子宫可使胃、肠管向上及两侧移位,这些部位发生病变时,体征往往有变异,如阑尾炎可表现为右侧腹部中份或上份的疼痛。
八、内分泌系统的变化
1.垂体 妊娠期垂体稍增大,尤其在妊娠末期,腺垂体增大明显。嗜酸细胞肥大增多,形成“妊娠细胞”。
(1)促性腺激素(gonadotropin,Gn):妊娠黄体及胎盘分泌的大量雌、孕激素,对下丘脑及腺垂体的负反馈作用使FSH及LH分泌减少,故妊娠期间卵巢内的卵泡不再发育成熟,也无排卵。
(2)催乳素(prolactin,PRL):妊娠7周开始增多,随妊娠进展逐渐增量,妊娠足月分娩前达高峰约150μg/L,为非孕妇女的10倍。催乳素促进乳腺发育,为产后泌乳作准备。
(3)其他垂体激素:妊娠期促甲状腺激素(thyroid stimulating hormone,TSH)和促肾上腺皮质激素(adrenocorticotrophic hormone,ACTH)分泌增加,但无甲状腺或肾上腺皮质功能亢进的表现。促黑素细胞刺激激素(melanocyte stimulating hormone,MSH)的分泌增多,使孕妇皮肤色素沉着。
2.肾上腺 皮质受妊娠期雌激素大量分泌的影响,中层束状带分泌糖皮质醇增多3倍,进入血液循环约75%与球蛋白结合,15%与白蛋白结合,具有活性作用的游离糖皮质醇仅为10%,故孕妇无肾上腺皮质功能亢进表现。妊娠期外层球状带分泌的醛固酮增多4倍,具有活性作用的游离醛固酮仅为30%~40%,不致引起过多的水钠潴留。内层网状带分泌睾酮略增加,一些孕妇阴毛、腋毛增多及增粗。
3.甲状腺 妊娠期受TSH和hCG的作用,甲状腺呈中度增大,血清中甲状腺素水平自妊娠8周开始增加,18周达到高峰,直至分娩后。由于雌激素刺激肝脏产生的甲状腺素结合球蛋白(thyroxine-binding globulin,TBG)增加2~3倍,血中游离甲状腺激素并未增多,孕妇无甲状腺功能亢进表现。孕妇与胎儿体内的TSH均不能通过胎盘,各自负责自身甲状腺功能的调节。
4.甲状旁腺 妊娠早期孕妇血清甲状旁腺素水平降低。随妊娠进展,血容量和肾小球滤过率的增加以及钙的胎儿运输,导致孕妇钙浓度缓慢降低,造成甲状旁腺素在妊娠中晚期逐渐升高,有利于为胎儿提供钙。
九、皮肤的变化
妊娠期促黑素细胞刺激激素(MSH)的分泌增多,加之大量的雌、孕激素有黑色素细胞刺激效应,使黑色素增加,导致孕妇乳头、乳晕、腹白线、外阴等处出现色素沉着。色素沉着于颧颊部并累及眶周、前额、上唇和鼻部,边缘较明显,呈蝶状褐色斑,称为妊娠黄褐斑(chloasma gravidarum),于产后自行消退。妊娠期间肾上腺皮质分泌的糖皮质激素增多,该激素分解弹力纤维蛋白,使弹力纤维变性,加之子宫的增大使孕妇腹壁皮肤张力加大,皮肤的弹力纤维断裂,呈多量紫色或淡红色不规律平行略凹陷的条纹,称为妊娠纹(striae gravidarum),见于初产妇。旧妊娠纹呈银色光亮,见于经产妇。
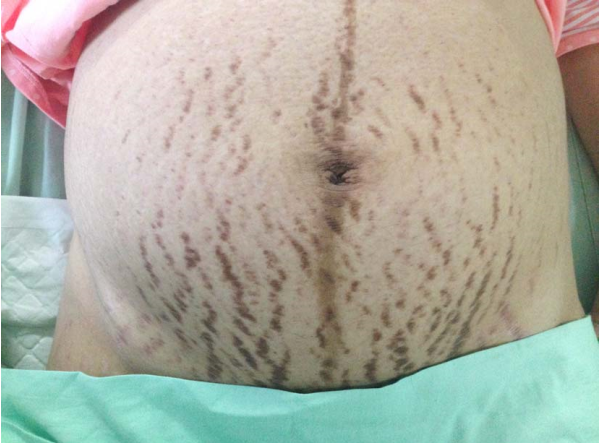
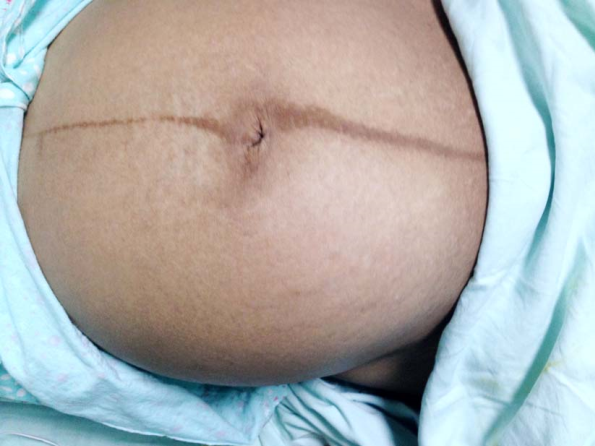
初产妇妊娠纹 妊娠期腹黑线
十、新陈代谢的变化
1.基础代谢率 妊娠早期稍下降,于妊娠中期渐增高,至妊娠晚期可增高15%~20%。妊娠期需要的总能量约80 000kcal,或约每日300kcal。
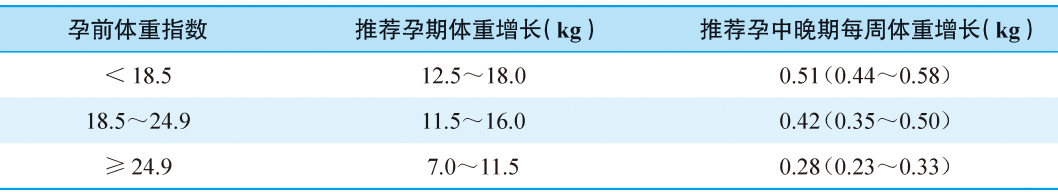
2.体重 妊娠期体重的增加主要来自子宫及内容物、乳房、增加的血容量、组织间液以及少量的母体脂肪和蛋白的贮存。孕期平均体重增加12.5kg。母亲孕前体重及孕期增加的体重与胎儿出生体重密切相关。
孕期体重增长建议
3.碳水化合物代谢 妊娠期胰腺分泌胰岛素增多,胎盘产生的胰岛素酶、激素等拮抗胰岛素致其分泌相对不足。孕妇空腹血糖值略低,餐后高血糖和高胰岛素血症,以利于对胎儿葡萄糖的供给。妊娠期糖代谢的特点和变化可致妊娠期糖尿病的发生。
4.脂肪代谢 妊娠期能量消耗多,母体脂肪积存多,糖原储备减少。妊娠期肠道吸收脂肪能力增强,血脂较孕前增加约50%。遇能量消耗过多时,体内动用大量脂肪,使血中酮体增加,易发生酮血症。
5.蛋白质代谢 孕妇对蛋白质的需要量明显增加,呈正氮平衡。妊娠期体内需储备足够的蛋白质,除供给胎儿生长发育及子宫、乳房增大的需要外,还为分娩期消耗作准备。如果蛋白质储备不足,血浆蛋白减少,组织间液增加,出现水肿。
6.矿物质代谢 妊娠期总钾、钠的储存增加,但由于血容量的增加,血清中钾、钠的浓度与非孕期相近。妊娠期血清磷无明显变化,血清镁浓度下降。胎儿生长发育需要大量钙,足月妊娠胎儿骨骼储存约30g钙,其中80%在妊娠最后3个月内积累;因此,孕期中、晚期应注意加强饮食中钙的摄入,必要时补充钙剂。妊娠期孕妇约需要1000mg的铁,其中300mg转运至胎盘、胎儿,200mg通过各种生理途径(主要为胃肠道)排泄。孕期铁的需求主要在妊娠晚期,约6~7mg/d,多数孕妇铁的储存量不能满足需要,需要在妊娠中、晚期开始补充铁剂,以满足胎儿生长和孕妇的需要。
十一、骨骼、关节及韧带的变化
在妊娠期间骨质通常无改变,仅在妊娠次数过多、过密又不注意补充维生素D及钙时,能引起骨质疏松。部分孕妇自觉腰骶部及肢体疼痛不适,可能与由胎盘分泌的松弛素(relaxin)使骨盆韧带及椎骨间的关节、韧带松弛有关。部分孕妇耻骨联合松弛、分离导致明显疼痛、活动受限,产后往往消失。妊娠晚期孕妇重心向前移,为保持身体平衡,孕妇头部与肩部应向后仰,腰部向前挺,形成典型的孕妇姿势。
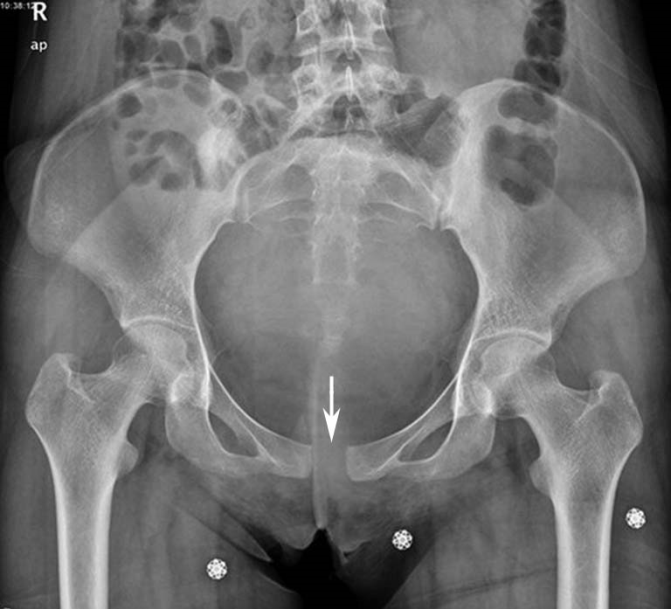
妊娠期耻骨联合分离(X光片)


