第六章 产前检查与孕期保健
产前检查( antenatal care)与孕期保健包括对孕妇进行规范的产前检查、健康教育与指导、胎儿健康的监护与评估、孕期营养及体重管理和用药指导等,是降低孕产妇和間产儿并发症的发生率及死亡率、减少出生缺陷的重要措施。
围产期( perinatal period)指产前、产时和产后的一段时期。围产期的定义有4种:①围产期I:从妊娠达到及超过28周至产后1周;②围产期Ⅱ:从妊娠达到及超过20周至产后4周;③围产期Ⅲ:从妊娠达到及超过28周至产后4周;④围产期Ⅳ:从胚胎形成至产后1周。国内采用围产期I来计算围产期相关的统计指标。
第一节 产前检查
推荐的产前检查孕周分别是:妊娠6~13+6周、14~19+6周、20~24周、25~28周、29~32周、33~36周和37~41周。
产前检查的内容包括详细询问病史、全面体格检查、产科检查及必要的辅助检查。
规范的产前检查能够及早防治妊娠并发症或合并症,及时发现胎儿异常,评估孕妇及胎儿的安危,确定分娩时机和分娩方式,保障母儿安全。
一、产前检查的时间、次数及孕周
合理的产前检查时间及次数不仅能保证孕期保健的质量,也能节省医疗卫生资源。针对发展中国家无合并症的孕妇,世界卫生组织(2016年)建议产前检查次数至少8次,分别为:妊娠<12周、20周、26周、30周、34周、36周、38周和40周。根据我国《孕前和孕期保健指南(2018年)》,目前推荐的产前检査孕周分别是:妊娠6~13+6周,14-19+6周,20~24周,25~-28周,29~32周,33~36周,37~41周(每周1次),见表6-1。有高危因素者,可的情增加次数。
表6-1 产前检查的方法

二、产前检查的内容
包括详细询问病史、全面体格检查、产科检查、必要的辅助检查和健康教育指导。
(一)病史
1.年龄 <18岁或≥35岁妊娠为高危因素,≥35岁妊娠者为高龄孕妇。
2.职业 从事接触有毒物质或放射线等工作的孕妇,其母儿不良结局的风险增加,建议计划妊娠前或妊娠后调换工作岗位。
3.本次妊娠的经过 了解妊娠早期有无早孕反应、病毒感染及用药史;胎动开始时间和胎动变化;饮食,睡眠和运动情况;有无阴道流血、头痛、眼花、心悸、气短、下肢水肿等症状。
4.推算及核对预产期( expected date of confinement,EDC) 推算方法是按末次月经(lastmenstrual period,LMP)第一日算起,月份减3或加9,日数加7。有条件者应根据妊娠早期超声检查的报告来核对预产期,尤其对记不清末次月经日期或于哺乳期无月经来潮而受孕者,应采用超声检査来协助推算预产期。若根据末次月经推算的孕周与妊娠早期超声检查推算的孕周时间间隔超过5日,应根据妊娠早期超声结果校正预产期;妊娠早期超声检测胎儿头臀长(CRL)是估计孕周最准确的指标。
5.月经史及既往孕产史 询问初潮年龄、月经周期。经产妇应了解有无难产史、死胎死产史、分娩方式、新生儿情况以及有无产后出血史,了解末次分娩或流产的时间及转归。
6.既往史及手术史 了解有无高血压、心脏病、结核病、糖尿病、血液病、肝肾疾病等,注意其发病时间及治疗情况,并了解做过何种手术。
7.家族史 询问家族有无结核病、高血压、糖尿病、双胎妊娠及其他与遗传相关的疾病。
8.丈夫健康状况 着重询问健康状况,有无遗传性疾病等。
(二)体格检查
观察发育、营养及精神状态;注意步态及身高,身材矮小(<14cm)者常伴有骨盆狭窄;注意检查心脏有无病变;检査脊柱及下肢有无畸形;检査乳房情况;测量血压、体重和身高,计算体重指数(bodymass index,BMI),BMI=体重(kg)[身高(m)]2,注意有无水肿。
(三)产科检查
包括腹部检查、骨盆测量和阴道检查等。
1.腹部检查 孕妇排尿后仰卧,头部稍垫高,露岀腹部,双熈略屈曲稍分开,使腹肌放松。检査者站在孕妇右侧进行检查。
(1)视诊:注意腹形及大小。腹部有无妊娠纹、手术癜痕及水肿等。
(2)触诊:妊娠中晚期,应采用四步触诊法( four maneuvers of Leopold)检査子宫大小、胎产式、胎先露、胎方位以及胎先露部是否衔接(图6-1)。在做前3步手法时,检査者面向孕妇头侧,做第4步手法时,检查者则应面向孕妇足端。软尺测量子宫高度(耻骨联合上缘至子宫底的距离)。子宫高度异常者,需做进一步的检查如重新核对预产期、超声等。腹部向下悬垂(悬垂腹),要考虑可能伴有骨盆狭窄。
第1步手法:检查者两手置子宫底部,了解子宫外形并测得宮底高度,估计胎儿大小与孕周数是否相符。然后以两手指腹相对轻推,判断宫底部的胎儿部分,胎头硬而圆且有浮球感,胎臀软而宽且形状不规则。
第2步手法:检査者左右手分别置于腹部左右侧,一手固定,另手轻轻深按检査,触及平坦饱满者为胎背,可变形的高低不平部分是胎儿肢体,有时感到胎儿肢体活动。
第3步手法;检查者右手拇指与其余4指分开,置于耻骨联合上方握住胎先露部,进步査清是胎头或胎臀,左右推动以确定是否衔接。若胎先蕗部仍浮动,表示尚未入盆。若已衔接,则胎先露部不能推动。
第4步手法:检査者左右手分别置于胎先露部的两侧,向骨盆入口方向向下深按,再次核对胎先露部的诊断是否正确,并确定胎先露部人盆的程度。
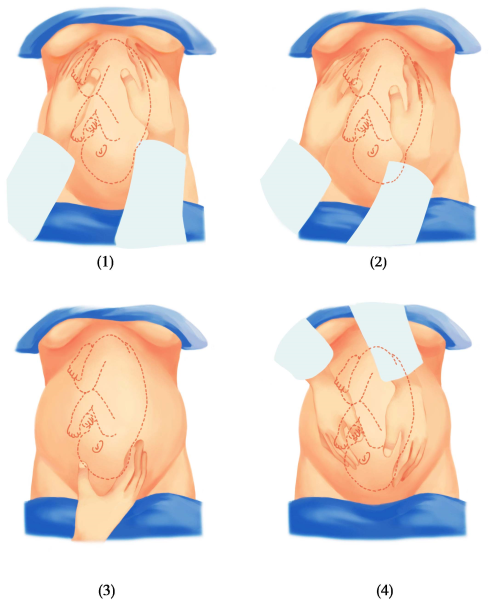
图6-1 胎位检查的四步触诊法
(3)听诊:胎心在靠近胎背上方的孕妇腹壁上听得最清楚。枕先露时,胎心在脐右(左)下方;臀先露时,胎心在脐右(左)上方肩先露时,胎心在靠近脐部下方听得最清楚(图6-2)。
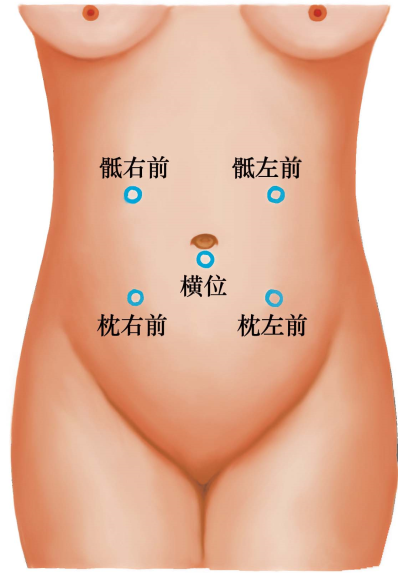
图6-2 不同胎方位胎心音听
2.骨盆测量
(1)骨盆内测量( internal pelvimetry):阴道分娩前或产时,需要确定骨产道情况时,可进行以下骨盆内测量:①对角径( diagonal conjugate,DC):耻骨联合下缘至骶岬前缘中点的距离。正常值为12.5~13cm,此值减去1.5~2.0cm为骨盆人口前后径长度,又称真结合径( conjugate vera)。检查者将一手的示、中指伸人阴道,用中指尖触到骶岬上缘中点,示指上缘紧贴耻骨联合下缘,另一手示指固定标记此接触点,抽出阴道内的手指,测量中指尖到此接触点距离即为对角径(图6-3)。②坐骨棘间径( interspinous diameter):测量两坐骨棘间的距离,正常值约为10cm。测量方法是一手示、中指放人阴道内,分别触及两侧坐骨棘,估计其间的距离(图6-4)。③坐骨切迹( incisura ischiadica)宽度:代表中骨盆后矢状径,其宽度为坐骨棘与骶骨下部间的距离,即骶棘韧带宽度。将阴道内的示指置于韧带上移动,若能容纳3横指(5.5~6cm)为正常,否则属中骨盆狭窄(图6-5)。④出口后矢状径( posterior sagittal diameter of outle):为坐骨结节间径中点至骶骨尖端的长度。检查者戴指套的右手示指伸入孕妇肛门向骶骨方向,拇诊部位指置于孕妇体外骶尾部,两指共同找到骶骨尖端,将骨盆出口测量器一端放在坐骨结节间径的中点,另一端放在骶骨尖端处,测量器标出的数字即为出口后矢状径值,正常值为8~9cm(图6-6)。
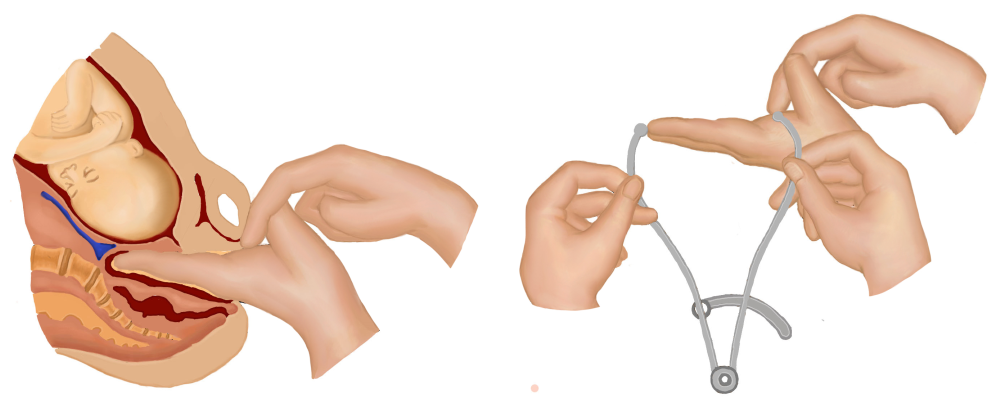
图6-3 测量对角径
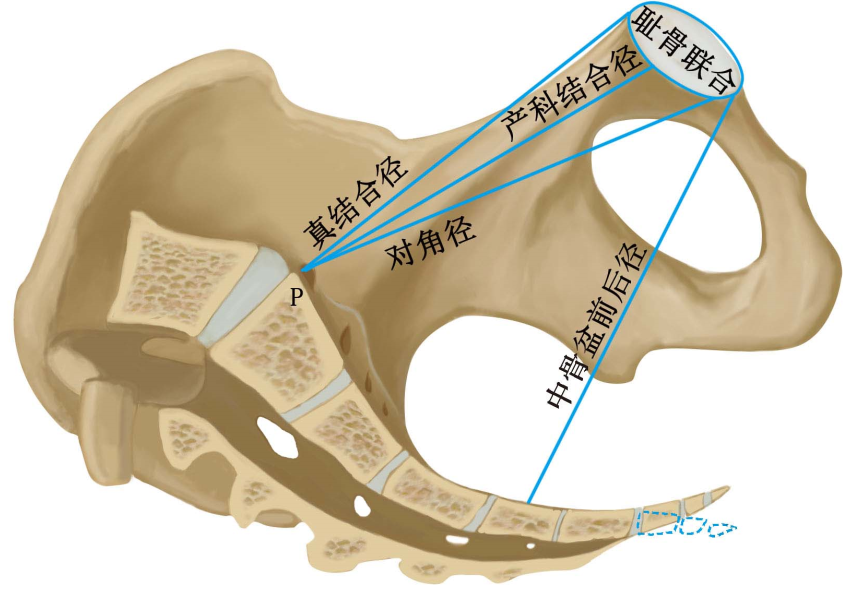
测量骨盆入口3条前后径
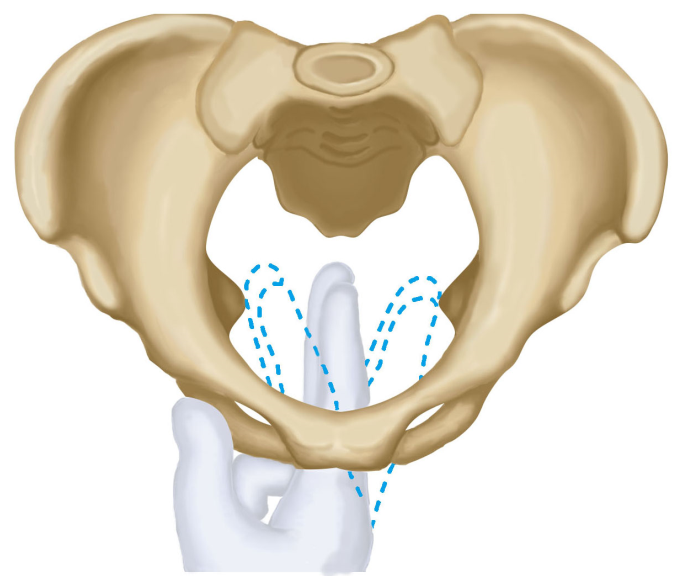
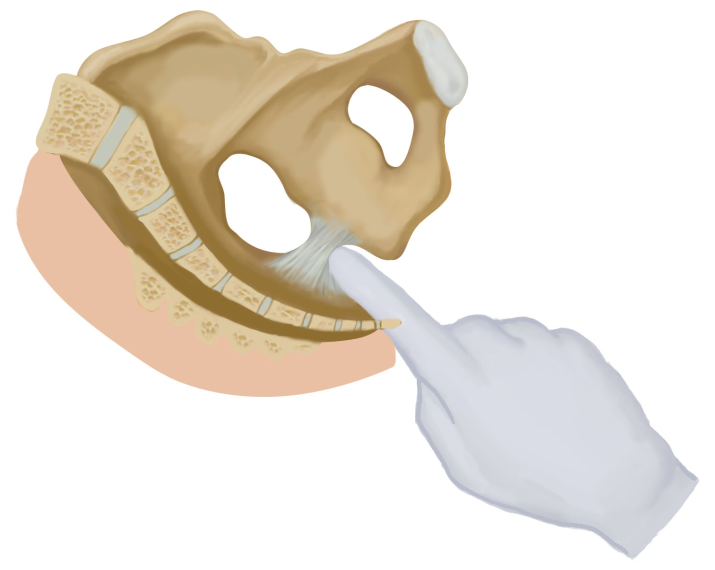
图6-4 测量坐骨棘间径 图6-5 测量坐骨切迹宽度
(2)骨盆外测量:骨盆外测量包括測量髂棘间径(正常值23~26cm)、髂嵴间径(正常值25~28cm)、骶耻外径(正常值18~20cm)、坐骨结节间径或称出口横径( transverse outlet,TO)。已有充分的证据表明测量髂棘间径、髂嵴间径、骶耻外径并不能预测产时头盆不称,无需常规测量。但怀疑骨盆出口狭窄时,可测量坐骨结节间径和耻骨弓角度( angle of pubic arch)。①测量坐骨结节间径的方法:孕妇取仰卧位,两腿弯曲,双手紧抱双膝,测量两坐骨结节内侧缘的距离,正常值为8.5~9.5cm(图6-7)。出ロ后矢状径值与坐骨结节间径值之和>15cm时,表明骨盆出口狭容不明显。②测量耻骨弓角度的方法:用左右手拇指指尖斜着对拢,放置在耻骨联合下缘,左右两拇指平放在耻骨降支上,测量两拇指间角度,为耻骨弓角度(图6-8),正常值为90°,小于80°为异常。此角度反映骨盆出口横径的宽度。
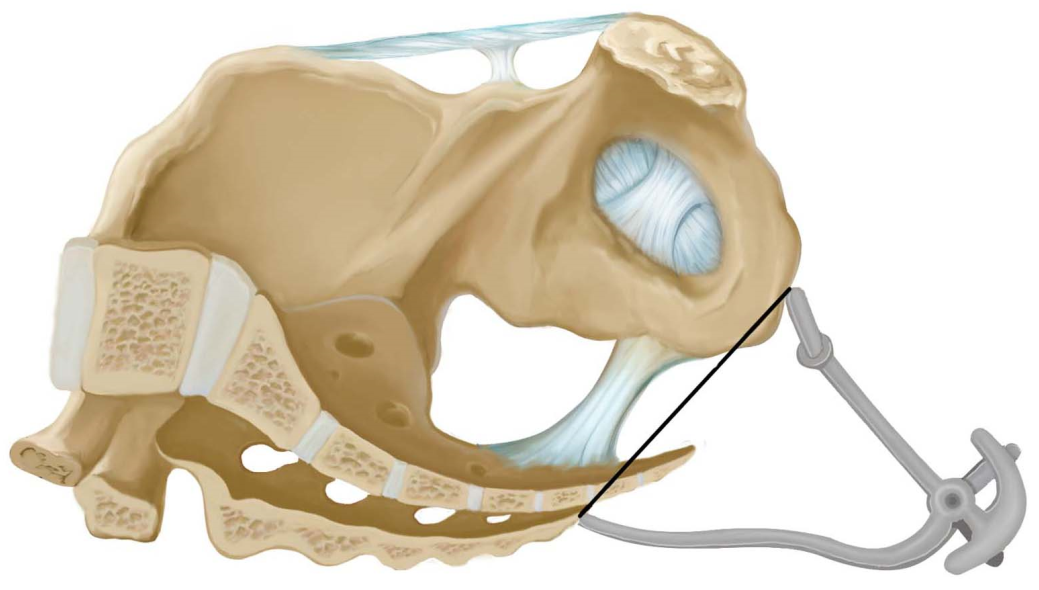
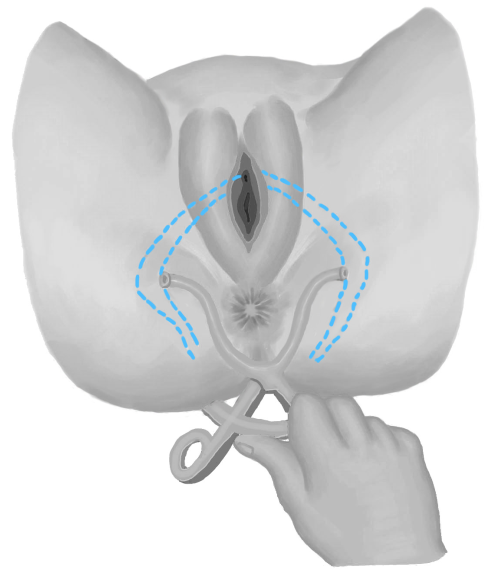
图6-6 测量出口后矢状径 图6-7 测量坐骨结节间径
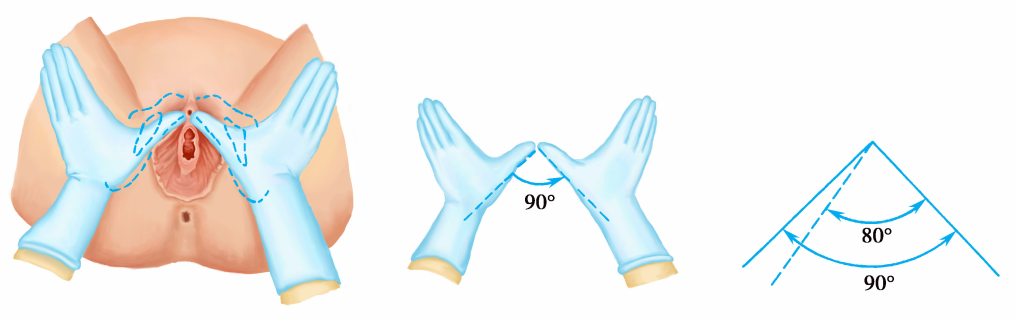
图6-8 测量耻骨弓角度
附:
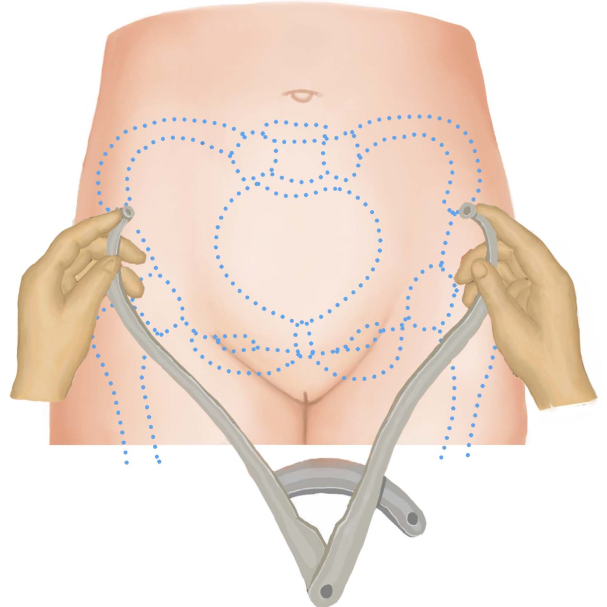
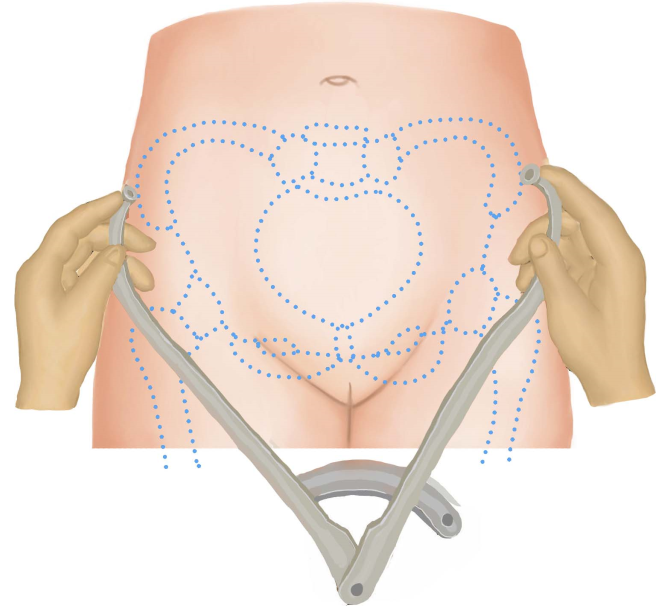
测量髂棘间径 测量髂嵴间径
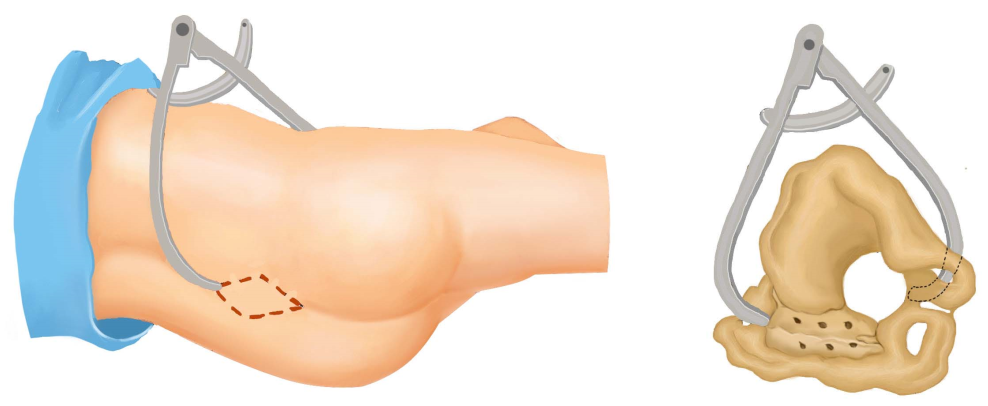
测量骶耻外径
3.阴道检查 妊娠期可行阴道检查,特别是有阴道流血和阴道分泌物异常时。分娩前阴道检查可协助确定骨盆大小,宫颈容受和宫颈口开大程度,进行宫颈 Bishop评分。
4.辅助检查及健康教育 每次产前检查应进行相应的辅助检查,详见表6-1。表6-1参照了目前我国《孕前和孕期保健指南(2018年)》,不同的孕周推荐进行相应的孕期保健内容。每次产前检査包括:常规保健内容、辅助检查项目(分为必查项目和备查项目)及健康教育及指导,其中常规保健内容、健康教育及指导和辅助检查中的必査项目适用于所有的孕妇,有条件的医院或有指征时可开展表格中备査项目。


