知识目标
1、了解细胞免疫应答的全过程
2、掌握细胞免疫应答的生物学效应
课前思考
1. T淋巴细胞是如何被激活的?
2. 哪些免疫细胞参与细胞免疫应答?
3. 细胞免疫应答有何效应?
教学内容
T细胞介导的体液免疫应答
T细胞介导的细胞免疫应答通常由TDAg引起,在多种免疫细胞和CK协同作用下完成,其中免疫细胞包括:
1、APC:如:Mj、树突状细胞,病毒感染的靶细胞。
2、CD4+TH细胞:具有免疫调节作用。
3、效应T细胞:CD4+Th1、CD8+T细胞(CTL)
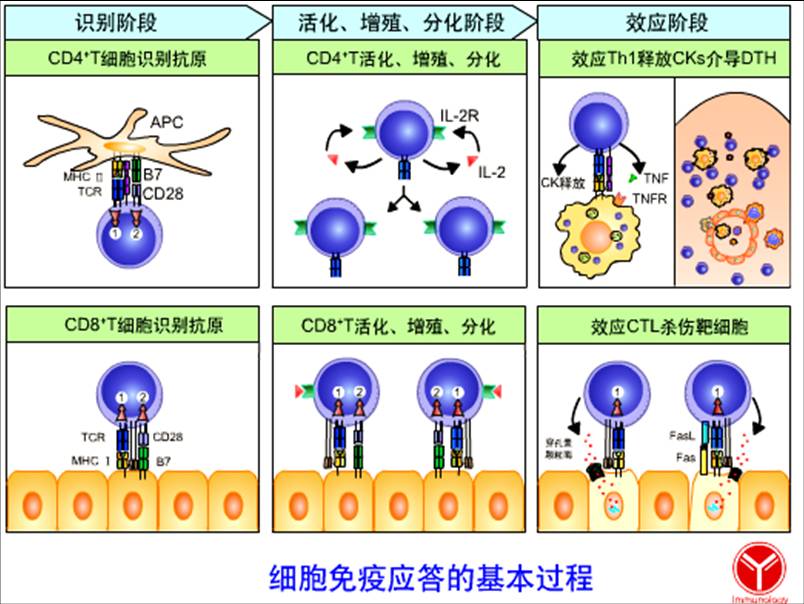
一、效应T细胞的生物学特征
由初始T细胞增殖、分化而来的效应T细胞具有如下特征:
1、合成并分泌多种效应分子:效应T细胞可分泌多种活性分子,如细胞毒素(穿孔素、颗粒酶等)、各种蛋白酶、细胞因子等。
2、膜分子表达及生物学活性发生明显改变:效应T细胞表达的膜分子不同于初始T细胞,并表现出生物学活性的明显改变。例如:高表达FasL可介导靶细胞凋亡;表达整合素(如VLA-4)可促使效应T细胞与炎症部位血管内皮细胞黏附,有助于效应T细胞向感染部位浸润并发挥效应;高表达CD2和LFA-1可增强T细胞与靶细胞结合的亲和力。
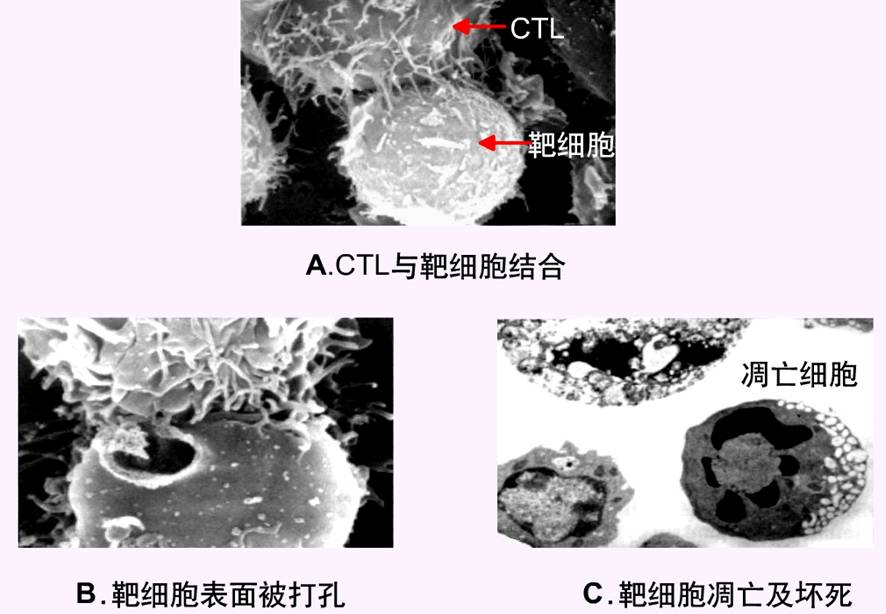
二、CTL介导的细胞毒效应
CTL主要杀伤胞内寄生病原体(病毒、某些胞内寄生菌等)的宿主细胞、肿瘤细胞等。CTL多为CD8+T细胞,可识别MHC-I类分子递呈的抗原;约10%的CTL为CD4+T细胞,可识别MHC-Ⅱ类分子递呈的抗原。CTL可高效、特异性地杀伤靶细胞,而不损害正常组织。
1、效-靶细胞结合:CD8+T细胞在外周淋巴组织内增殖、分化为效应CTL,在趋化因子作用下离开淋巴组织向感染灶集聚。
效应CTL高表达黏附分子(如LFA-1、CD2等),可有效结合表达相应受体(ICAM、LFS-3等)的靶细胞。一旦TCR遭遇特异性抗原,TCR的激活信号可增强效-靶细胞表面黏附分子对的亲和力,并在细胞接触部位形成紧密、狭小的空间,使CTL分泌的非特异性效应分子集中于此,从而选择性杀伤所接触的靶细胞,但不影响邻近正常细胞。
2、CTL的极化(polarization):CTL的TCR与靶细胞表面肽-MHC-I类分子复合物特异性结合后,TCR及共受体向效-靶细胞接触部位聚集,导致CTL内亚显微结构极化,即细胞骨架系统(如肌动蛋白、微管)、高尔基复合体及胞浆颗粒等均向效-靶细胞接触部位重新排列和分布,从而保证CTL分泌的非特异性效应分子选择性作用于所接触的靶细胞。
3、致死性攻击:CTL主要通过两条途径杀伤靶细胞
(1)穿孔素/颗粒酶途径:穿孔素(perforin)是储存于胞浆颗粒中的细胞毒素,其生物学效应类似于补体激活所形成的膜攻击复合体(MAC)。穿孔素单体可插入靶细胞膜,在钙离子存在的情况下,聚合成内径为16nm的孔道,使水、电解质迅速进入细胞,导致靶细胞崩解。
颗粒酶(granzyme)也是一类重要的细胞毒素,属丝氨酸蛋白酶。颗粒酶随CTL脱颗粒而出胞,循穿孔素在靶细胞膜所形成的孔道进入靶细胞,通过激活凋亡相关的酶系统而介导靶细胞凋亡。
(2)TNF与FasL途径:效应CTL可分泌TNF-α、TNF-β并表达膜FasL。这些效应分子可分别与靶细胞表面TNFR和Fas结合,通过激活胞内Caspase系统,介导靶细胞凋亡。
CTL的胞毒效应主要介导靶细胞凋亡,其生物学意义为:在清除感染细胞时,无细胞内容物(如溶酶体酶等)的外漏,可保护正常组织细胞免遭损伤;靶细胞凋亡过程中激活内源性核苷酸内切酶,可降解病毒DNA,从而阻止细胞死亡所释放的病毒再度感染旁邻正常组织细胞。
效应CTL杀死靶细胞后即与之脱离,并可再次与表达相同特异性抗原的靶细胞结合,对其发动攻击,从而高效、连续、特异性地杀伤靶细胞。
三、Th1细胞介导的细胞免疫效应
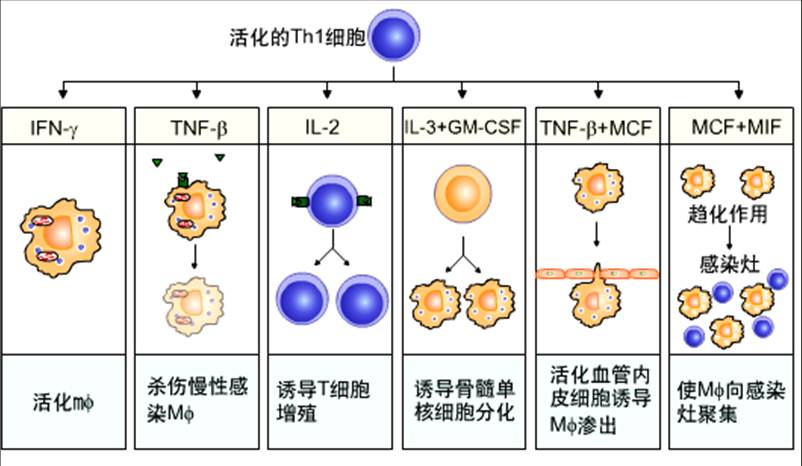
某些胞内寄生的病原体(如分支杆菌属的结核杆菌和麻风杆菌)可在巨噬细胞的吞噬小体内生长,并逃避特异性抗体和CTL攻击。针对此类胞内寄生病原体,Th1细胞可通过活化巨噬细胞及释放各种活性因子而攻击之(图9-24)。
1、Th1细胞对巨噬细胞的作用:Th1细胞可产生多种细胞因子,通过多途径作用于巨噬细胞。
(1)激活巨噬细胞:Th1细胞与巨噬细胞所递呈的特异性抗原结合,可诱导巨噬细胞激活,其机制为:Th1细胞诱生IFN-γ等巨噬细胞活化信号;Th1细胞表面CD40L与巨噬细胞表面CD40结合,可向巨噬细胞提供敏感信号,从而有效激活之。
活化的巨噬细胞通过不同机制杀伤胞内寄生的病原体,例如:产生NO和超氧离子;促进溶酶体与吞噬体融合;合成并释放各种抗菌肽和蛋白酶,等等。
另一方面,活化的巨噬细胞也可进一步增强Th1细胞的效应,其机制为:①激活的巨噬细胞高表达B7和MHC-Ⅱ类分子,从而具有更强的递呈抗原和激活CD4+T细胞的能力;②激活的巨噬细胞分泌IL-12,可促进Th0细胞向Th1细胞分化,进一步扩大Th1细胞应答的效应。
(2)诱生并募集巨噬细胞:其机制为 ① Th1细胞产生IL-3和GM-CSF,促进骨髓造血干细胞分化为巨噬细胞;②Th1细胞产生TNF-α、TNF-β和MCP-1等,可分别诱导血管内皮细胞高表达黏附分子,促进巨噬细胞和淋巴细胞黏附于血管内皮,继而穿越血管壁,并通过趋化运动被募集至感染灶。
2、Th1细胞对T细胞的作用:Th1细胞产生IL-2等细胞因子,可促进Th1细胞、CTL等增殖,从而放大免疫效应。
3、Th1细胞对B细胞的作用:Th1细胞也具有辅助B细胞的作用,促使其产生具有强调理作用的抗体,从而进一步增强巨噬细胞对病原体的吞噬。
4、Th1细胞对中性粒细胞的作用:Th1细胞产生淋巴毒素和TNF-α,可活化中性粒细胞,促进其杀伤病原体的作用。
四、细胞免疫应答生物学效应
1、 抗胞内寄生性病原体感染。
2、 抗肿瘤免疫。
3、免疫损伤(某些自身免疫病、药物过敏反应和迟发型超敏反应)。
4、参与同种移植排斥反应和介导移植物抗宿主反应。





