弥散性血管内凝血的救护
弥散性血管内凝血( disseminated intravascular coagulation ,DIC)是在许多疾病基础上,致病因素损伤微血管体系,导致凝血活化,全身微血管血栓形成,凝血因子大量消耗并继发纤溶亢进,引起以出血及微循环衰竭为特征的临床综合征。
一、病因及发病机制
1、病因:
严重感染;
恶性肿瘤;
创伤和器官损伤;
肝脏疾病血管异常等 ;
并发于妊娠相关并发症 ,如胎盘早期剥离或羊水栓塞;
并发于中毒和严重的输血反应。
2、发病机制
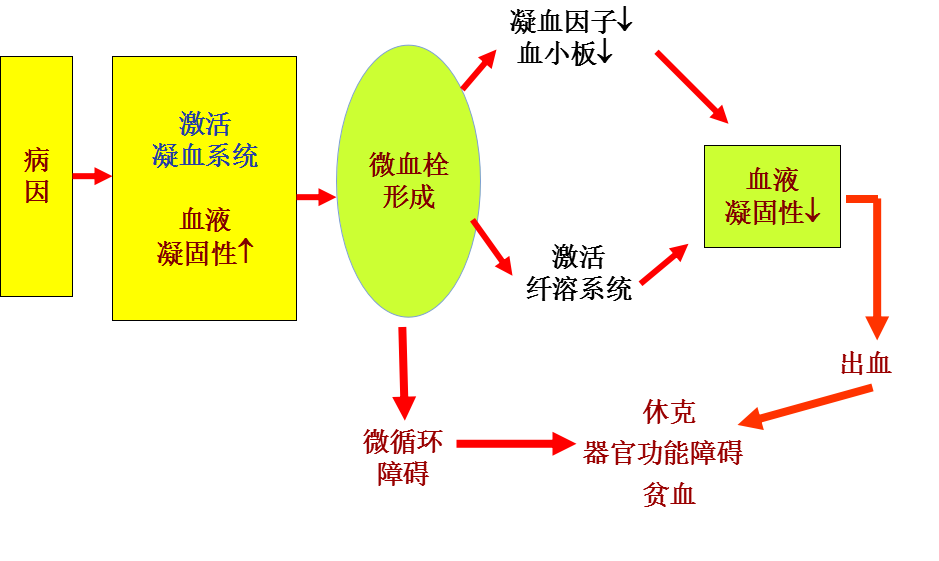
二、护理评估
1、健康史
是否有感染、恶性肿瘤、病理产科、手术与创伤等病史。
2、身体状况
(1)出血倾向
特点为自发性、多发性出血,部位可遍及全身,多见于皮肤、黏膜、伤口及穿为一过性或持续性血压下降,早期即出现肾、肺、大脑等器官功能不全。休克程度与出血量常不成比例。顽固性休克是DIC病情严重及预后不良的先兆。
(2)休克或微循环衰竭
特点肢体湿冷,少尿,呼吸困难,发绀及神志不清等。休克程度与出血量常不成正比。
(3)微血管栓塞
可发生于浅层皮肤、消化道粘膜的微血管,但临床上较少出现局部坏死和溃疡。而临床上常见因深部器官微血管栓塞导致的器官衰竭。
(4)微血管病性溶血
表现为进行性贫血,贫血程度与出血量不成比例,偶见皮肤、巩膜黄染。
(5)原发病临床表现
3、心理—社会支持状况
评估患者及家属对疾病的反应及焦虑程度,整个社会支持系统。
4、辅助检查—实验室检查
(1)有关消耗性凝血障碍的检查
(2)有关纤维蛋白溶解亢进的检查
(3)其他检查
5、救治措施
(1)现场救治:
1)迅速安置患者舒适体位;
2)保持呼吸道通畅;吸氧;
3)迅速建立静脉通道,积极给予抗凝、补充液体等治疗;
4)密切观察皮肤黏膜有无出血表现;
5)尽快送至医院救治,途中应加强监护
(2)院内救治 :
1)治疗原发病、消除诱因 ;
2)抗凝治疗;
3)在充分抗凝基础上,应进行补充血小板和凝血因子的替代治疗 ;
4)其他治疗 。
三、护理措施
1、急救配合
(1)迅速建立静脉通道,以保证抢救药品的应用和液体补充;
(2)正确及时遵医嘱采集和送检各类标本,关注检查结果,及时报告医生,以判断病情变化和治疗效果。
2、观察病情:
(1)观察出血症状,可有广泛自发性出血,皮肤粘膜,内脏出血等症状。
(2) 观察有无高凝和栓塞症状。
(3)观察有无黄疽溶血症状。
(4) 观察实验室检查结果如血小板计数、凝血酶原时间、血浆纤维蛋白含量、3P试验等。
(5)观察原发性疾病的病情。
3、一般护理
(1)卧床休息,据病情采取合适体位,注意保暖,保持病室环境安静清洁。
(2)保持气道通畅,给予吸氧,必要时机械通气。
(3)加强口腔护理,防口腔感染。
(4)加强皮肤护理,防压疮。
(5)协助排便,必要时保留尿管。
(6)遵医嘱给予高营养,易消化的流质或半流食物,不能自主进食可通过静脉营养或鼻饲供给。
4、对症护理
(1)出血的护理
1)皮肤出血:保持床铺清洁、干燥、衣服和被单应柔软,翻身操作宜轻;穿刺部位和注射部位可行压迫止血。
2)鼻出血应鼻部冷敷,用0.1%肾上腺素棉条或凡士林纱布填塞鼻腔。
3)口腔黏膜出血用凉开水100ml加去甲肾上腺素2mg含漱,并保持口腔清洁。
4)呕血应按上消化道出血护理。
(2)有创性操作护理
1)在消耗性低凝血期和抗凝治疗期间,应尽量减少有创性检查和治疗。
2)静脉穿刺或注射力争一针见血,避免止血带捆扎过紧。
3)静脉穿刺或导管拔除后,压迫穿刺点5~10分钟,防止出血。
4)避免测量直肠体温和肌内注射。尽量减少袖带血压计测量血压的次数。
(3)肢体护理
活动障碍常由肌肉或关节出血引起的继发性疼痛所致。将DIC患者置于摇动床上,调至合适体位。按医嘱给予局部冷敷,减轻疼痛。
5、用药护理
(1)正确、按时给药,严格掌握剂量如肝素,严密观察治疗效果,监测凝血时间等实验室各项指标,随时按医嘱调整剂量,预防不良反应。
(2)注意观察治疗反应,发现问题,立即减慢输注速度或停止输注,并报告医师及时处理。
6、心理护理
(1)安慰患者,鼓励其说出内心的忧虑和恐惧。
(1)耐心向患者解释病情经过及治疗情况,取得其密切配合,减少损伤和出血并发症。
7、健康教育
(1)疾病知识指导
向患者及家属解释疾病的成因、表现、临床诊断和治疗配合、预后等。特别要解释疾病反复进行实验室检查的重要性和必要性、特殊治疗的目的意义及不良反应。
(2)生活指导
保证充足的休息和睡眠,给予易消化吸收富含营养的食物,加强皮肤护理,防压疮,避免上呼吸道感染的发生。


