第一节 遗传病的诊断
遗传病的诊断是项复杂的工作,是遗传病预防和治疗的基础。虽然目前遗传病的防治问题尚未得到根本解决,但已有一些诊断及防治措施可有效地减少遗传病的发生,缓解遗传病患者的痛苦,减少社会负担和提高人口素质。由于遗传病的病种多、发病率低,有些疾病的症状往往与某些非遗传病的相同,而且有一定数目的疾病还存在着遗传异质性(即症状相同的遗传病存在不同的遗传基础或方式),故对遗传病的确立诊断比普通疾病的困难一些。因此,在临床上诊断遗传病时除了要采用一般疾病的诊断手段(如病史采集、症状的了解、体征检查和仪器检查)外,还要根据不同的情况,采用具有遗传学特征的特殊诊断方法和手段,如系谱分析、染色体检查、性染色质检查、酶和蛋白质的生化检查、皮纹分析等,这些方法目前已成为遗传病的常规诊断手段。近年来,随着分析生物学理论和技术的发展,临床上已出现了某些遗传病的基因诊断方法,这些遗传学领域的技术有特异性强、准确性好、效率高等优点,已成为诊断某些疑难遗传病的有力工具。为了防止遗传病患儿的出生,医学遗传学领域近年来还开展了各种产前诊断方法。
一、遗传病的临床诊断
临床诊断是指医务工作者对患者已出现的各种临床表现进行分析,并进行疾病的诊断和遗传方式的判断。遗传病的临床诊断的主要内容包括病史、症状和体征。
1.病史 遗传病多有家族聚集现象,因此病史的采集极为重要,采集过程中要遵循准确、详细的原则,另外,还要着重于婚姻史、家族史和生育史。
婚姻史应主要了解婚龄、婚次、配偶健康状况、生活习惯以及是否为近亲结婚;家族史着重了解患者家族中有无同病患者;生育史则重点了解生育年龄、胎次、子女数目及健康状况、孕期病史以及有无流产、死产、早产、难产史及产程情况(有无产伤、窒息等)。
由于有些出生缺陷病是因为母亲接触有害物质引起的,因此还应询问母亲在妊娠早期是否接触过致畸因素或服用过不当药物,是否有电离辐射史或接触化学物质史等。此外,还应询问是否患过病毒性疾病、性病。
2.症状和体征 遗传病既有和其他疾病相同的症状和体征,又有其本身特异性症候群。例如,患儿有智力发育不全伴有特殊腐臭味尿液时提示患有苯丙酮尿症;智力发育不全伴有白内障、肝硬化等提示患有半乳糖血症;患儿有智力低下伴有眼距宽、眼裂小、外眼角上斜等体征可考虑21三体综合征;患儿有智力发育不全伴有生长发育迟缓及五官、四肢、内脏等方面的畸形提示可能为常染色体遗传病;患儿有生殖腺发育不全或者有生殖力下降、继发性闭经、行为异常等可能为性染色体遗传病。由于大多数遗传病在婴儿期或儿童期即可有体征和症状表现,故除观察外貌特征外,还应注意身体发育快慢、体重增长速度、智力增进情况、性器官及第二性征发育状态、肌张力强弱以及啼哭声是否正常等。需要注意的是,遗传病中普遍存在遗传异质性,如果仅仅以症状和体征为依据来诊断遗传病,将很困难,因此,还必须借助于其他诊断手段。
二、系谱分析
系谱(pedigree)图是指对某遗传病患者家族各成员的发病情况进行详细调查,再以特定的符号和格式绘制成反映家族各成员相互关系和发病情况的图解。系谱图中必须给出的信息包括性别、性状表现、亲子关系、世代数以及每一个个体在世代中的位置。由于系谱分析是在表现型的水平上进行分析,而且这些系谱图记录的家系中世代数少、后代个体少,所以为了确定一种单基因遗传病的遗传方式,往往需要得到多个具有该遗传病家系的系谱图,并进行合并分析。系谱图的绘制方法常以该家系中首次确诊的患者(又称先证者)开始,追溯其直系和旁系各世代成员及该病患者在家族亲属中的分布情况。根据绘制的系谱图进行分析,又称系谱分析,以确定该家系是否患有遗传病及其可能的遗传方式。临床上判断单基因遗传病的遗传方式常用系谱分析。系谱分析的基本程序是:先对某遗传病患者各家族成员的发病情况进行详细调查,再按一定方式将调查结果绘成系谱图,然后根据孟德尔定律对各成员的表现型和基因型进行分析。通过系谱分析可以判断某种遗传病是单基因遗传病还是多基因遗传病,以及确定单基因遗传病的遗传方式,探讨遗传异质性的存在。另外,系谱分析也是遗传风险分析、连锁分析和产前诊断中必不可少的工具。系谱分析时应注意:系谱的系统性、完整性和可靠性;分析显性遗传病时,应注意已有延迟显性的年轻患者,由于外显不全为隔代遗传,不要误认为其是隐性遗传;有些遗传病系谱中除先证者外,家庭成员中找不到其他患者,此时应考虑是否为新的基因突变;要注意显性与隐性概念的相对性,同一遗传病可因观察指标的不同而得出不同的遗传方式,从而导致发病风险的错误估计。
三、细胞遗传学检查
细胞遗传学检查主要适用于染色体异常综合征的诊断。主要的检查方法包括染色体检查和性染色质检查两部分。染色体检查又称核型分析,是较早应用于遗传病诊断的辅助手段。目前随着显带技术的应用以及高分辨染色体显带技术的出现和改进,能更准确地判断和发现更多的染色体数目和结构异常综合征,还可以发现新的微畸变综合征,因而该方法是确诊染色体病的主要方法。
染色体检查标本的来源,主要包括外周血、绒毛、羊水中脱落细胞和脐血、皮肤等各种组织。有下列情况之一者应建议做染色体检查:①有明显智力发育不全、生长迟缓或伴有其他先天性畸形,如唇裂、腭裂或生殖系统畸形者;②家族中已有染色体异常或先天性畸形的个体,再次生育时要做染色体检查以进行产前诊断,避免再次出生患儿;③原发性闭经和女性不育症者;④无精子症及男性不育症者;⑤两性内、外生殖器畸形者;⑥习惯性流产者,要求夫妇双方同时进行染色体检查;⑦35岁以上的高龄孕妇;⑧智力低下并伴有大耳朵、大睾丸或多动症的患者。
染色体检查常用的方法有以下两种。
1.染色体显带技术 20世纪70年代前后发展起来的染色体显带技术是细胞遗传学中的一大突破。最基本的是G显带,即制备中期染色体标本,用胰酶处理后以吉姆萨染料染色,最后在光学显微镜下观察相间的区和带,该技术称为G显带,根据对染色体处理方法和染料的不同,先后又发展了10余种显带技术,包括Q显带(用氮芥喹吖因等染色,带型与G带的相同)、R显带(用加热、荧光或其他处理方法获得与G带深浅相反的带)、T显带(显示端粒)、C显带(显示着丝粒)、N显带(显示核仁组织区)以及最新的限制性内切酶显带。
利用染色体显带技术,可以使许多疾病在染色体水平找到原发性改变,如肿瘤、发育缺陷、心血管疾病等。通过染色体显带技术,可以把与此疾病相关的基因确定在一个较小的范围内,以利于进一步研究。
2.染色体原位杂交 应用标记的DNA探针(标记物可为生物素、地高辛等)与玻片上的细胞、染色体或间期核的DNA或RNA杂交,在这些核酸不改变原来结构的情况下,研究核酸片段的位置和相互关系的方法,称为染色体原位杂交。用生物素、地高辛等标记物标记的DNA探针进行原位杂交后,用荧光染料(喹吖因、罗丹明等)标记的生物素亲和蛋白和抗亲和蛋白的抗体进行免疫检测和放大,使探针杂交的区域发出荧光,这种原位杂交称为荧光原位杂交(FISH)。荧光原位杂交具有快速、经济、安全、灵敏度高、特异性强等优点,它自问世以来,已广泛应用于细胞遗传学、基因定位和基因制图等领域中。
性染色质检查包括X染色质检查和Y染色质检查,可作为性染色体检查的一种辅助手段。通过性染色质检查,可以确定胎儿的性别以助于X连锁遗传病的诊断,协助诊断由于性染色体异常所致的染色体病,以及用于对两性畸形的诊断。
四、生化检查
生化检查是遗传病诊断中的重要辅助手段,因为基因突变的结果导致蛋白质合成障碍,表现为蛋白质数量或结构的异常或酶活性降低,因此,应用生化技术对某种蛋白质或酶进行定性、定量分析就能检测相应的基因是否受损。用于生化检查的材料主要有血液、活检组织、尿液、粪便、阴道分泌物、脱落细胞和培养细胞等。通过酶活性检测作出诊断的氨基酸代谢病见表9-1。
表9-1 通过酶活性检测作出诊断的氨基酸代谢病
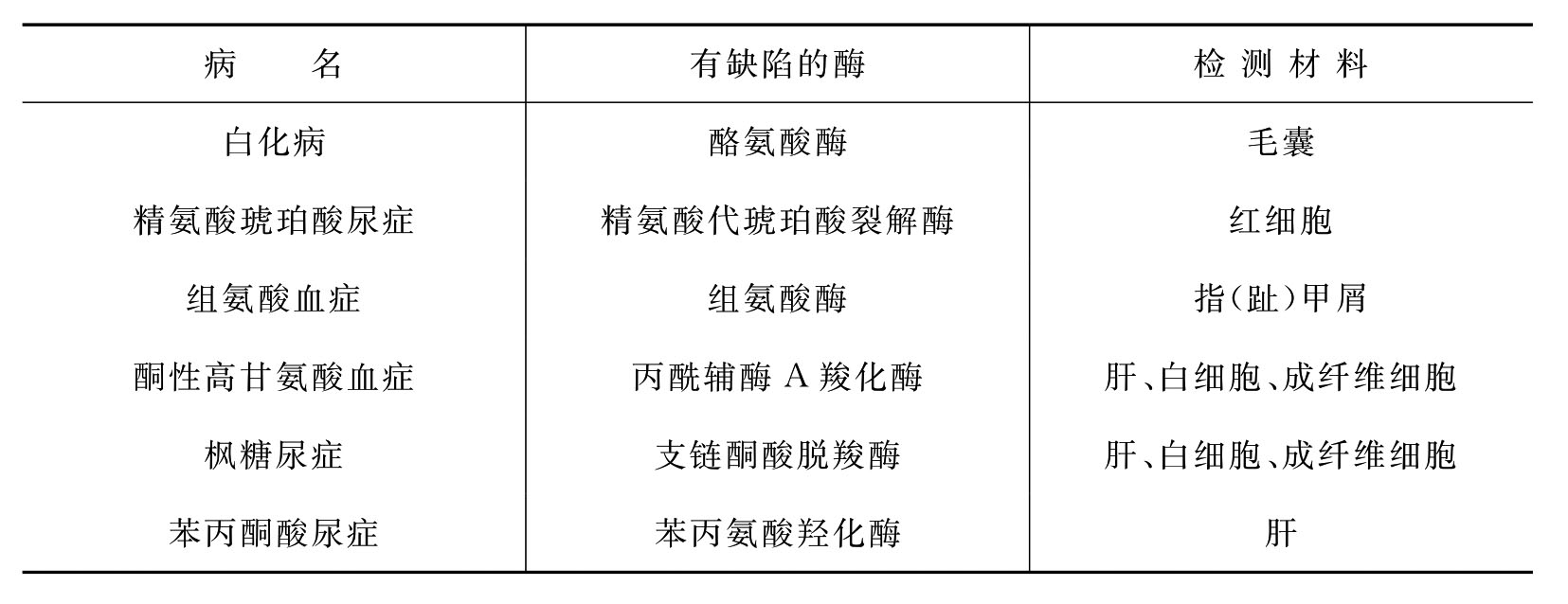
另外,基因突变导致催化机体代谢反应的某种特定酶发生缺陷,以致机体代谢发生障碍,其代谢底物、中间产物、终产物或旁路代谢产物就会发生质和量的变化,因此测定中间代谢产物也有助于诊断代谢病,如苯丙酮酸尿症可通过测定血清和尿中的苯丙酮酸来作出诊断。
五、基因诊断
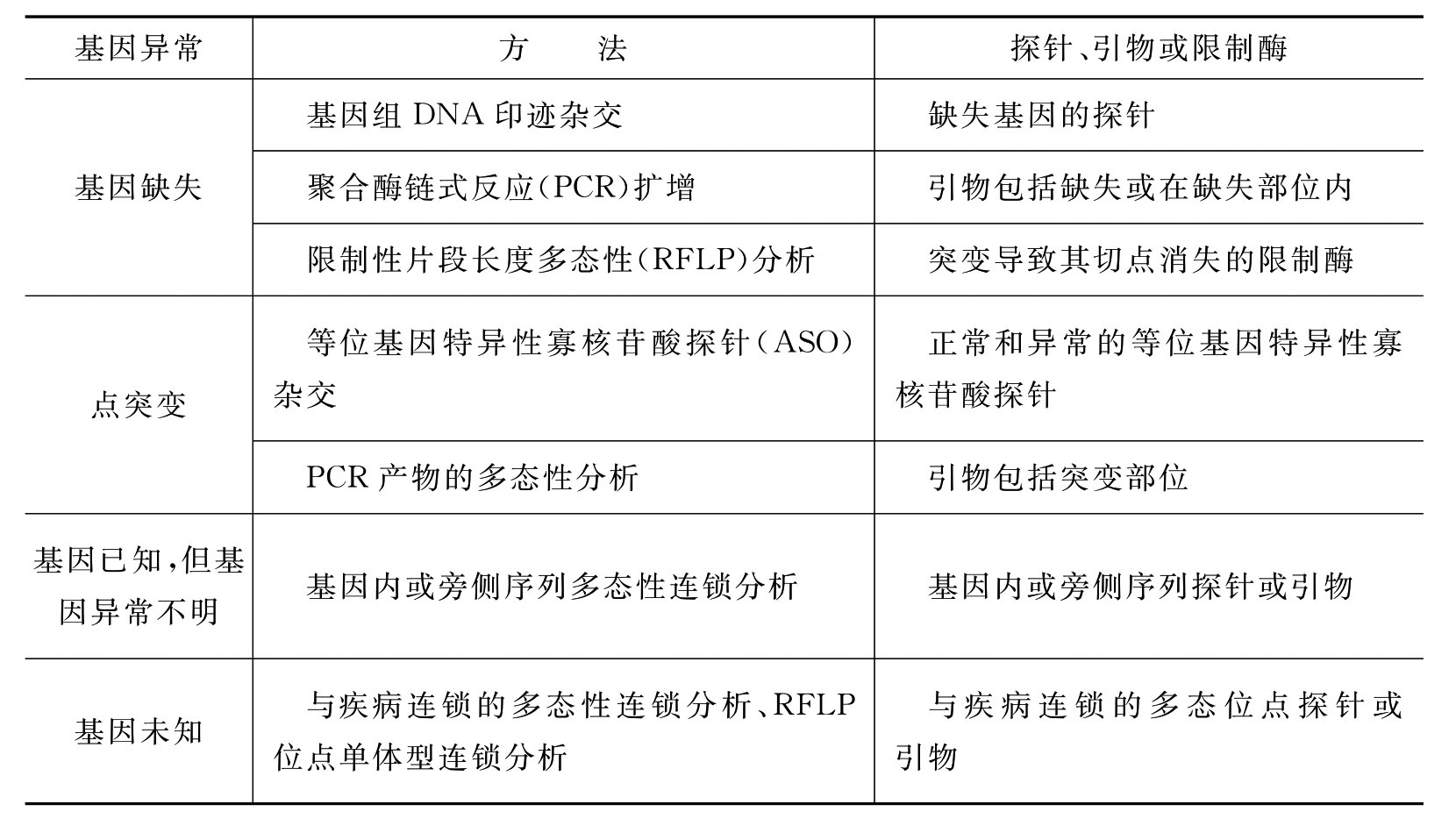
基因诊断即利用DNA重组技术从分子水平检测人类遗传病的基因缺陷,又称DNA分析法,它和传统诊断方法的主要差别在于直接从基因型推断表现型,即越过基因产物直接检测基因结构,在产前或发病前作出早期诊断或对现症患者的诊断。各种遗传病的基因异常是不同的,同一遗传病也可以有不同的基因异常,但这些异常大体可分为基因缺失和基因突变两大类型,后者包括单个碱基置换、微小缺失或插入。近年来发现一些遗传病是由于基因内的三核苷酸重复序列增加引起的,根据对基因异常类型的了解,可以采用不同的诊断方法(表9-2)。
表9-2 遗传病的基因诊断方法
知识链接
目前能直接诊断的病种虽日益增多,但仍然是比较有限的。乳腺癌是除肠癌外造成癌症患者死亡的第二个主要原因。最初被论证的两个乳腺癌基因是第17条染色体上的BRCA1和在第13条染色体上的BRCA2。患者在携带BRCA1或BRCA2基因时,在他们生命的某一时刻即可被诊断出患有乳腺癌和卵巢癌的危险。通过基因检测如果发现BRCA基因呈阳性,可以通过长期监测和积极预防,如预防性乳房手术来降低乳腺癌发生的危险性。
近十几年来,飞速发展的重组DNA技术给遗传病的早期诊断(症状前和出生前)带来了福音,提供了从DNA水平对遗传病进行基因诊断的手段。但在基因诊断中,有一点要说明:由于基因突变的类型多种多样,除了缺失、插入、动态突变和一些高发的点突变可以通过基因分析直接检测,在临床上进行诊断之外,大多数基因突变需要繁琐的分析才能确定突变,一般难以直接检测,因此基因诊断在临床上主要用于产前诊断(以先证者为线索)。
基因诊断所用技术大致可分为限制性片段长度多态性分析、聚合酶链式反应(PCR)、DNA芯片、DNA测序等方法。实际上,临床上常将这几种技术联合应用。
1.限制性片段长度多态性(restriction fragment length polymorphism,RFLP)分析 人群中不同个体基因的核苷酸序列存在的差异,称为DNA多态性。DNA顺序上发生变化而出现或丢失某一限制性内切酶位点,使酶切产生的片段长度和数量发生变化称为限制性片段长度多态性。任何一个基因内切大片段的缺失、插入以及基因重排,即使不影响到限制性内切酶位点的丢失或获得,也可能引起限制性内切酶图谱的变化,使限制性内切片段的大小和数量发生变化,因而这类基因突变可以通过限制性内切酶DNA或结合基因探针的杂交的方法将突变找出,如镰形细胞贫血症的基因诊断。
已知镰形细胞贫血症的突变基因是编码β珠蛋白链的第6位密码子,由GAG变为GTG,可用限制性内切酶MstⅡ进行检测。因为这一突变是正常存在的MstⅡ切点消失,这就使正常情况下存在的1.1kb及0.2kb条带变成患者(纯合子)的1.3kb条带。
2.聚合酶链式反应(PCR)及相关技术
(1)聚合酶链式反应(polymerase chain reaction,PCR) PCR通过变性、退火及延伸的循环周期,使特定的基因或DNA片段在短短的2~3h内扩增数十万至数百万倍,大大缩短了诊断时间。PCR常结合其他技术进行诊断。
(2)PCR相关技术 以PCR为基础的相关技术有多种,如巢式PCR、增效PCR、多重PCR等。
3.DNA测序 DNA序列测定方法的诞生为详细分析遗传病等疾病的基因结构与功能奠定了基础。目前DNA序列测定自动化已实现了分析反应自动化和图片自动化。使用4种不同颜色的荧光染料的无放射性标记的DNA测序法及毛细管电泳的方法,是DNA序列分析自动化研究方面的一个重要进展。
利用DNA测序技术可用来检测基因确定的突变部位与类型,它也是目前最根本的一种检测基因突变的方法。如检测基因片段的缺失或插入、动态突变(三核苷酸重复序列的扩增所致)等。
4.DNA芯片(DNA chip) DNA芯片又称DNA微阵列(microarray),属于生物芯片的一种。它是把上万种寡核苷酸或DNA样品密集排列在玻片、硅片或尼龙膜等固相支持物上,通过激光共聚焦荧光显示镜获取信息,利用计算机系统分析、处理所得资料,一次微排列可对上千种甚至更多基因的表达水平、突变和多态性进行快速、准确的检测。
DNA芯片技术是一种高效、准确的DNA序列分析技术。基于PCR技术的检测方法(如PCR-SSCP、PCR-DGGE等)大多用于检测突变是否存在,而不能确定突变性质。DNA测序法能够准确确定突变的部位与性质,但目前的以凝胶电泳为基础的测序技术费时、费钱,所以在实际应用中较少采用直接测序来检测突变。DNA芯片应用于检测基因突变,不仅可以准确地确定突变位点和类型,它的快速、高效是目前其他测序方法所无法比拟的,它还可以同时加测多个基因乃至整个基因组的所有突变。
六、皮纹分析
皮肤纹理简称皮纹,是指人体手、脚掌面所具有的特殊纹理,这些纹理是由遗传决定的。皮肤纹理呈多基因遗传,在胚胎发育第13周开始出现,在第19周左右形成,且终身不变。
(一)正常皮纹的特点
1.指纹 手指末端腹面的皮纹称为指纹。指纹分为三种类型:弓形纹、箕形纹和斗形纹(图9-1)。

图9-1 指纹类型及崎纹计数
(1)弓形纹(arch,A):纹线自一侧进入,由另一侧流出。
(2)箕形纹(loop,L):纹线从一侧发生,斜向上伸展到中途后发生弯曲、折回到发出的一侧,形似簸箕状。在箕形纹图案中有一个呈三个方向走形的纹线汇合点,称为三叉点(triradius)或三角点。
(3)斗形纹(whorl,W):指纹中心花纹由一条以上的环形线、螺形线、曲形线等组成,受外围线、根基线包绕,有两个三叉点,位于左、右两侧。
在观察分析指纹时,有一种重要的内容就是对嵴纹数目进行计算。嵴纹计数的结果可以用于判别该个体各种指纹纹理的细微特点和各种指纹的比例情况。计数的基本方法是,从箕形纹或斗形纹的中心点画一直线至三叉点,然后统计跨过这根直线的纹线数。指纹类型及崎纹计数见图9-2。
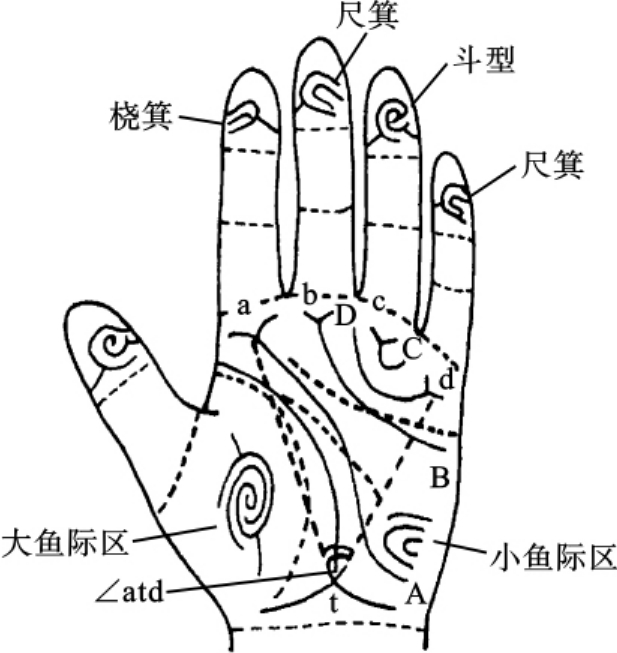
图9-2 正常人掌纹示意图
斗形纹有两个三叉点,计数时以较大的数为准。而弓形纹无中心点和三叉点,故计数为0。将双手十指的嵴纹数目相加即得到总嵴纹数(TRC)。染色体病患者的指纹的TRC与正常人的相比有明显的差异。对于性染色体数目异常的患者而言,有随X染色体数目的增多而TRC减少的趋势,例如,据统计XY个体的TRC为145,XX个体的TRC为127;XXX个体的TRC为109,XXXXY个体的TRC为49.4等,故统计TRC可以作为诊断某些染色体异常疾病的辅助指标。
2.掌纹 手掌皮纹的观察分析一般应包括5个方面(图9-2):①大鱼际区,位于拇指的下方;②小鱼际区,位于小指的下方;③指间区,在5个手指间的掌部各有一指间区,依次分为第1、2、3、4指间区,记为I1、I2、I3、I4区,各区均有一定的纹理;④三叉点a、b、c、d,分别位于第2、3、4、5指基部,分别向手心端引出4条主线A、B、C、D,各对应于相同小写字母的三叉点发出的线;⑤三叉点t和∠atd,位于掌面基部正中。对于成年人而言,三叉点t位于距离腕部约1.4cm处。如果该三叉点向掌心方向移动,称为三叉点t′。如果该三叉点位于掌心附近、远离腕线,则称为三叉点t″,这两种三叉点多见于21三体综合征者。三叉点t的位置变化很大,因此在临床上有重要意义。
在实际工作中,常用t距比和∠atd来准确测量或反映三叉点t的位置。t距比是指手掌长度(中指基部指关节褶线至远腕线处的距离)与t距(三叉点t与远腕线正中点的距离)之比,用百分比表示。正常个体的t距比一般小于14%,t′的值为16%~40%,t″的值大于40%。∠atd是指三叉点a、d与三叉点t之间所画的直线所形成的夹角(图9-3),可用量角器测定。显然,∠atd的大小也可以反映三叉点t的位置,∠atd越大,则位置越高、越远离腕线。而三叉点t的位置离腕线越近、位置越低,则∠atd越小。据中国科学院遗传所等单位研究发现,我国正常人群的∠atd的均值为41°,而21三体综合征患者的∠atd均值可达到64°。
3.掌褶纹与指褶纹 在掌和手指的曲面各关节活动处可见明显的皮肤皱褶,称为掌褶纹与指褶纹,某些遗传病患者的掌褶纹与指褶纹与正常人的相比,具有一些特异性的改变。在手掌上分布有3条大的褶纹:①远侧横褶纹;②近侧横褶纹;③大鱼际纹。对于某些染色体遗传病患者和少数正常个体,这3条褶纹的分布可出现变异,常见的变异有下列4种类型(图9-4)。①通贯手:手掌中的远侧横褶纹与近侧横褶纹完全重合为一条直线横贯整个手掌,这条线也称为猿线。有资料表明,21三体综合征和13三体综合征患者的双手出现通贯手的比例比正常人的高10~30倍。正常人群中通贯手的个体只占6%左右。②变异Ⅰ型:远侧横褶纹与近侧横褶纹借助另一较短的横褶纹彼此相连而横贯全掌,在这里短褶起着桥梁作用,故也称为桥贯型。③变异Ⅱ型:远侧横褶纹与近侧横褶纹相互重叠的情况与通贯手大致相似,但在通贯的横褶的上、下方各有分叉的小槽,故也称为叉贯型。④悉尼手:近侧横褶纹通贯全掌,而远侧横褶纹走行正常,因该型手掌多见于澳大利亚的悉尼人,故称为悉尼手。
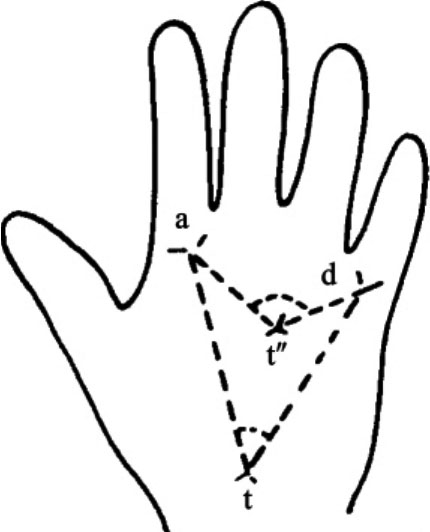
图9-3 ∠atd示意图
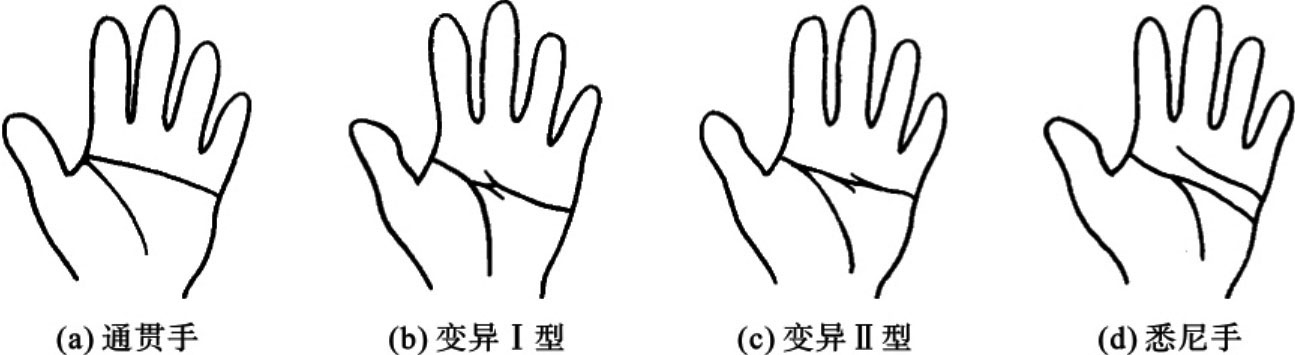
图9-4 手掌褶纹类型图
4.足纹 在脚趾、脚掌的皮纹中,研究的最多且有临床意义的主要是拇趾球部的纹理,其中基本的纹理也分为弓形纹、箕形纹、斗形纹3种,按皮纹的胫侧、腓侧、近侧、远侧的走向的不同又分为7个类型(图9-5),其中胫侧弓形纹多见于先天愚型患者。
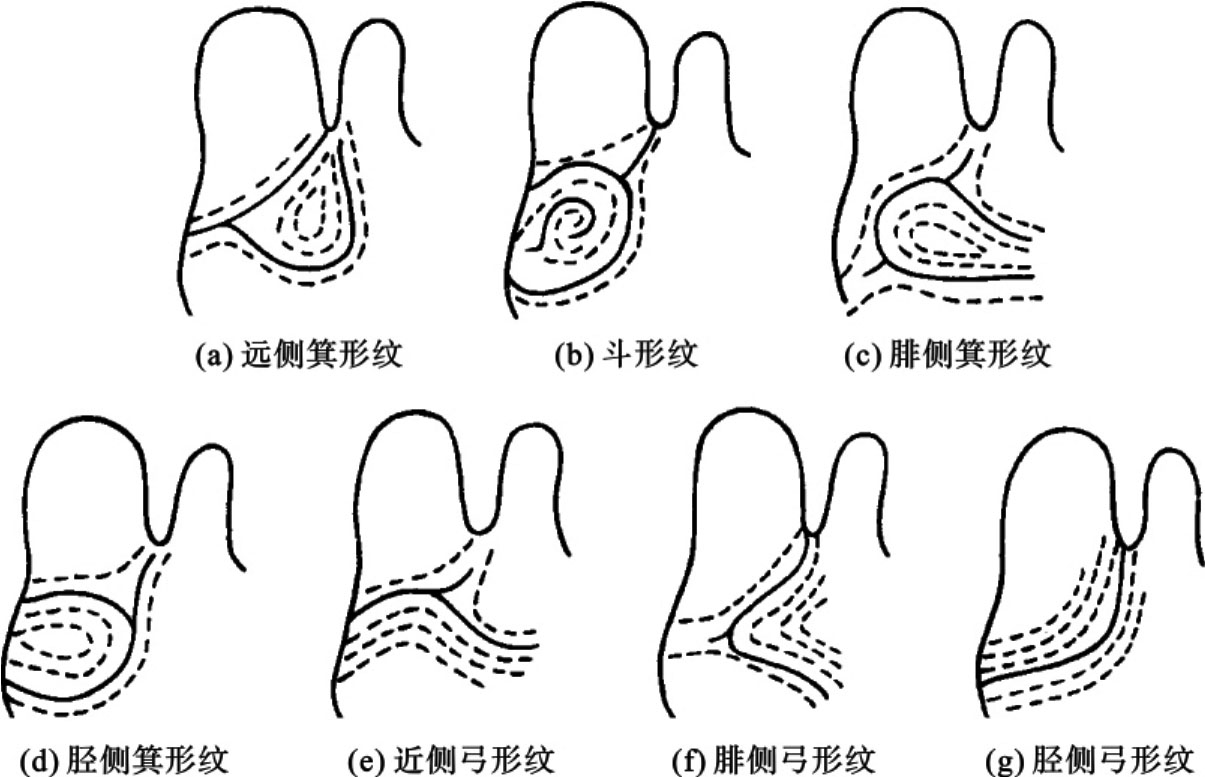
图9-5 拇指球部的皮纹类型
(二)遗传病患者的皮纹特征
一些常见染色体遗传病患者的皮纹特征见表9-3。
表9-3 常见染色体遗传病患者的皮纹特征
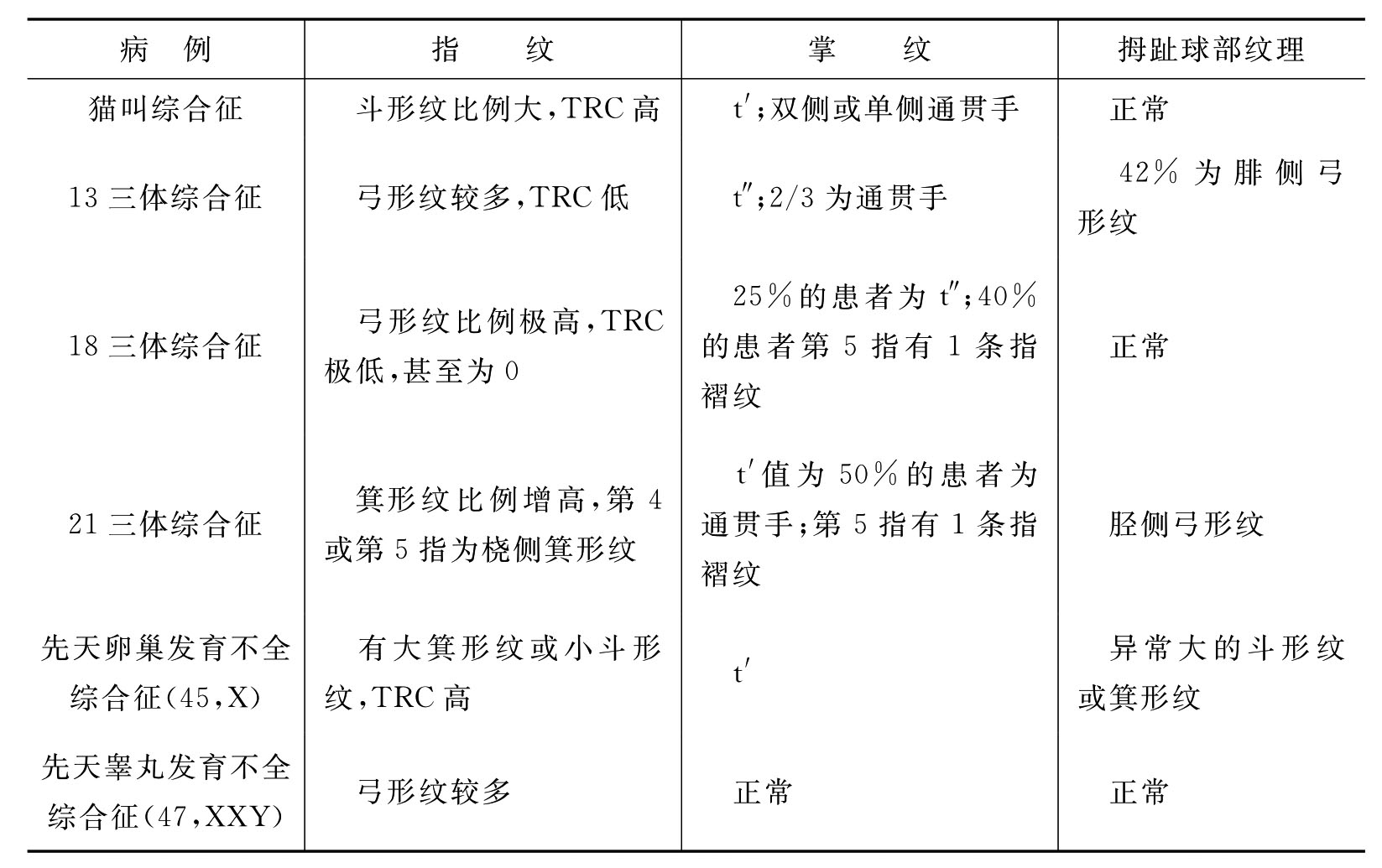
必须指出的是,注意取样方法的规范性,以获得准确、清晰的资料。另外,皮纹分析结果只能作为诊断时的参考信息,而不能作为确诊的依据,这是因为人群中皮纹的变异比较广泛,少数个体也会出现某些染色体遗传病患者所具有的特殊纹理改变,所以在对染色体遗传病患者进行诊断时,如果单凭皮纹的检查结果而不做染色体分析和其他的检查,往往会导致误诊,故皮纹分析应是遗传病患者诊断的初筛手段。
七、产前诊断
产前诊断是指以羊膜穿刺法和绒毛膜取样法等技术为主要手段,对羊水、羊水细胞及绒毛膜进行遗传学分析,以判断胎儿的染色体或基因等是否正常。如果确认是正常胎儿,则继续妊娠至足月生产,这是预防遗传病患儿出生的有效手段。
(一)产前诊断的对象
根据遗传病严重程度的不同和发病率的高低,可将产前诊断的对象排列如下:①夫妇之一有染色体畸变,特别是平衡易位携带者,或夫妇核型正常,但曾生育过染色体遗传病患儿的夫妇;②35岁以上的高龄孕妇;③夫妇之一有开放性神经管畸形,或是生育过这种畸形儿的夫妇;④夫妇之一有先天性代谢缺陷,或生育过这种患儿的夫妇;⑤为X连锁遗传病基因携带者的孕妇;⑥有原因不明的习惯性流产史的孕妇;⑦羊水过多的孕妇;⑧夫妇之一有致畸因素接触史的夫妇;⑨具有遗传病家族史,又为近亲婚配的孕妇。
(二)产前诊断的方法与应用
产前诊断的常用方法包括非侵袭性方法和侵袭性方法,下面着重介绍几种临床上常用的方法。
1.非侵袭性方法 非侵袭性方法包括B超检查、X线检查、电子计算机X线断层扫描技术(CT)及核磁共振成像技术等。B超检查与X线检查属于影像学检查,它们是产前诊断的重要手段。
(1)B超检查:B超检查能详细地检查胎儿的外部形态和内部结构,可通过某些细胞微改变提示染色体异常,使许多胎儿的遗传病得以早期诊断。由于B超检查对胎儿和孕妇基本无害,因此B超检查是目前首选的诊断方法。
(2)X线检查:胎儿骨骼在妊娠20周左右开始骨化,所以在妊娠24周后对胎儿进行X线检查最为适宜。诊断剂量的X线照射,对胎儿并无不良影响。X线检查和诊断对无脑儿、脑积水、脊柱裂等骨骼畸形疾病很有帮助。
2.侵袭性方法 侵袭性方法主要包括羊膜穿刺法、绒毛取样法、脐带穿刺术、胎儿镜检查、经皮取血法等。不同怀孕阶段应采用不同的取样方法,一般孕早期取绒毛,孕中期经羊膜穿刺取羊水、经胎儿镜取胎儿标本或直接经腹壁取脐静脉血等。
(1)羊膜穿刺法:羊膜穿刺法是指在B超监视下,用消毒注射器取胎儿羊水的方法,它是产前诊断最基本的方法之一。该方法适用于诊断染色体病、遗传性酶病、神经管缺陷(NTD)等的DNA检测。羊膜穿刺一般在妊娠16~20周时进行,可对抽取的羊水进行性别测定、染色体检查和核型分析、DNA分析等。羊膜穿刺的操作是比较安全的,引起流产的风险率很低(0.5%~1%),发生感染和血肿的情况较罕见,其他妇科合并症则更少。
(2)绒毛取样法:绒毛取样法在妊娠早期诊断中最为常用,一般在妊娠7~9周时进行,它是指在B超的监视下,用一种特制的塑料或金属导管从阴道经子宫颈进入子宫,再沿子宫壁到达预定的取样位置,并用内管吸取绒毛。但经子宫颈取样有易致标本污染、胎儿和母体感染以及操作不便等缺点,也有人采取经腹壁获取绒毛的方法,这是因为该途径感染的风险率低。获得绒毛后可做胎儿性别鉴定、核型分析、生化检查和DNA分析。绒毛取样法的优点是检查时间早,需要做选择性流产时,不会给孕妇带来更多的损伤和痛苦。
(3)脐带穿刺术:脐带穿刺术是指在B超监视下,用一根针经腹壁进入胎儿脐带并抽取胎儿血样的方法。取样最好在妊娠18周。该方法引起流产的概率约为1%,低于羊膜穿刺法(2.5%)和绒毛取样法(7%)。
(4)胎儿镜检查:胎儿镜检查又称羊膜腔检查或宫腔镜检查,它可在进入羊膜腔后直接观察胎儿的外形、性别及有无畸形等,又可抽取羊水或胎血做各种检查,还可进行子宫内治疗。因此,理论上讲这是一种最理想的方法,然而,该方法操作困难,并易引起多种并发症,且不易被医护人员所接受,故并不常用。胎儿镜检查的最佳时间是妊娠18~20周。
(5)新进展:遗传病的诊断技术已经发展到在受精6d胚胎着床之前即可进行。这些技术使孕妇既可避免分娩患遗传病的婴儿,又不必进行流产术,在器官形成之前就可对受累胎儿加以识别并进行早期基因治疗,但目前过高的费用和技术本身的需要限制了一些很专业的研究中心对这些技术的应用。
总之,临床医生可以根据妊娠时间及检测目的有针对性地选用不同的穿刺取样技术。一般来讲,羊膜穿刺法或绒毛取样法可用来诊断染色体遗传病、遗传性酶病、胎儿性别鉴定、所有可用DNA方法检测的疾病和开放性神经管缺陷(只能用羊膜穿刺法)。经皮、脐带血抽取的纯胎儿血可供检测胎儿血液系统疾病、先天性免疫缺陷、单基因遗传病等。胎儿镜检查可用来诊断大疱性表皮松解症及某些皮肤疾病,还可以进行肝活检。
(闫丽珍)


