-
1 内容
-
2 作业
儿科内分泌疾病
儿科内分泌疾病简介
◇ 生长与生长性疾病 Growth and growth disorders
◇ 肾上腺与性发育疾病Adrenal disorders and sexual development abnormalities
◇ 甲状腺疾病 Thyroid disorders
◇ 钙磷代谢性疾病 Disorders of calcium and phosphorus metabolism
◇ 糖尿病和低血糖 Diabetes mellitus and hypoglycemia
◇ 其它疾病 Other disorders: obesity, autoimune endocrinopathies, tumor, inborn metabolic disease, water homeostasis, hypertension, et al.
先天性甲状腺功能减低症
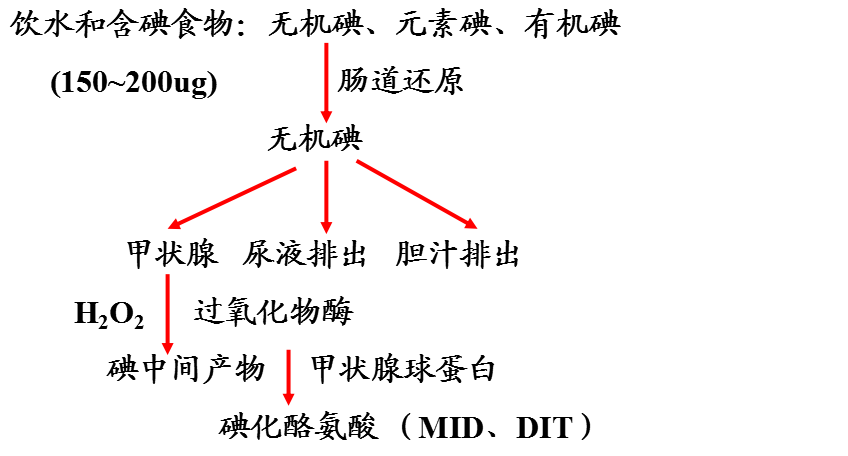
甲状腺及其激素的生理变化
先天性甲状腺功能减低的病因
先天性甲状腺功能减低的筛查
先天性甲状腺功能减低的治疗
甲状腺解剖和发育
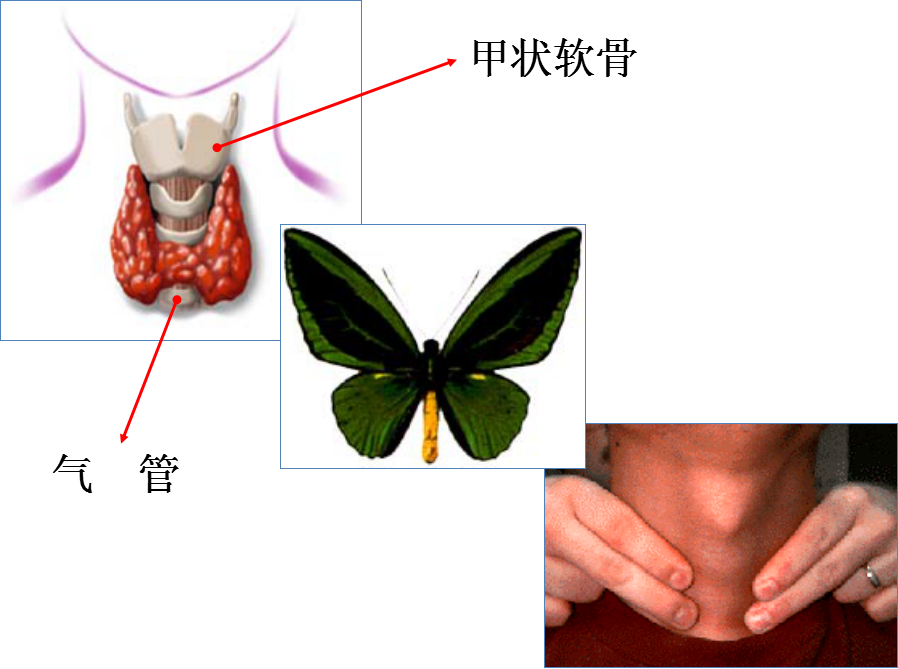
新生儿: 1.5g 10岁: 10~20g 成年: 20~40g
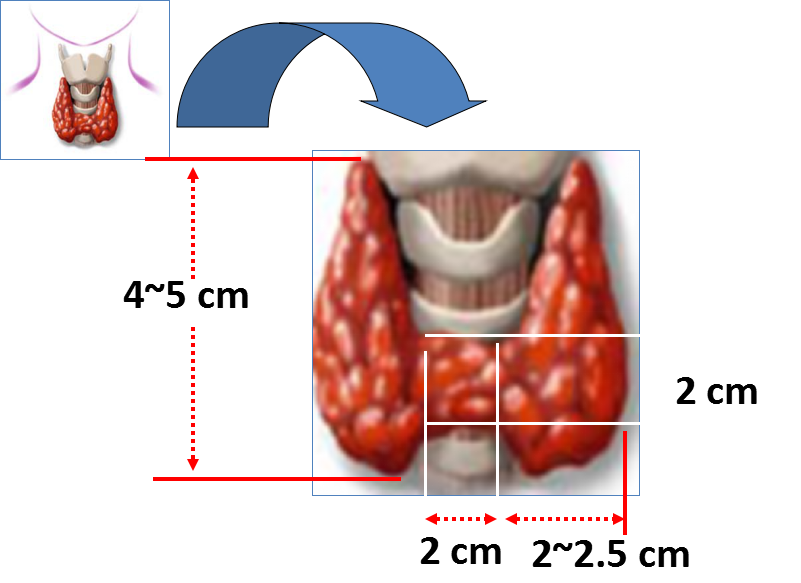
甲状腺的解剖和发育
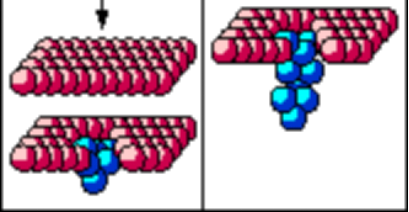
起源内胚层
√ 4W 原始咽底正中:二叶状芽突
√ 7W 芽突抵达气管前方
√ 9W 末甲状腺实体组织增生
√ 10W 末出现滤泡 脑垂体可测出TSH
√ 12W 合成T4
√ 14W 发育完成
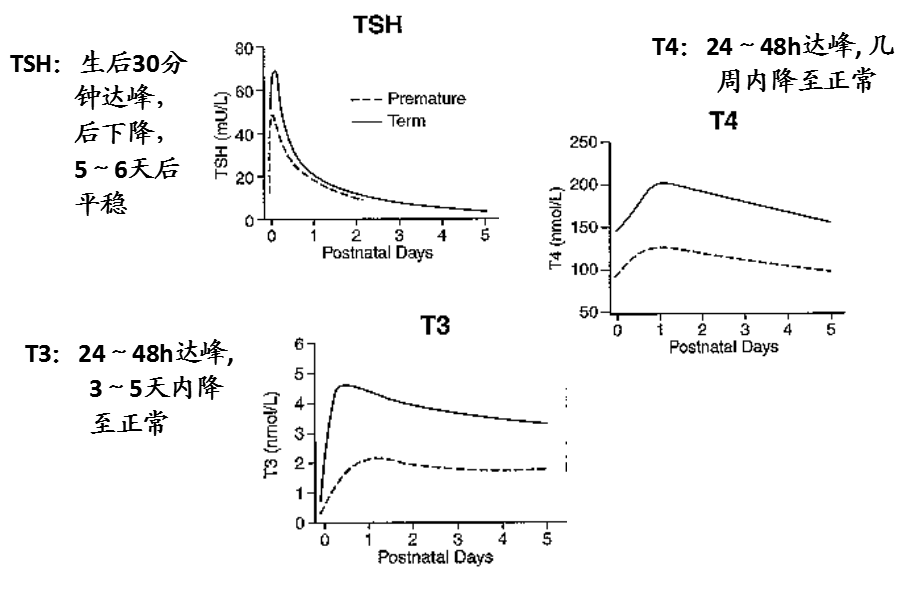
胎儿出生后足月TSH, T4, T3和 rT3的合成和分泌
先天性甲状腺功能减低症
甲状腺及其激素的生理变化
先天性甲状腺功能减低的病因
先天性甲状腺功能减低的筛查
先天性甲状腺功能减低的治疗
先天性甲状腺功能减低症流行病学
发病率: 1 : 1400 ~ 1 : 2800
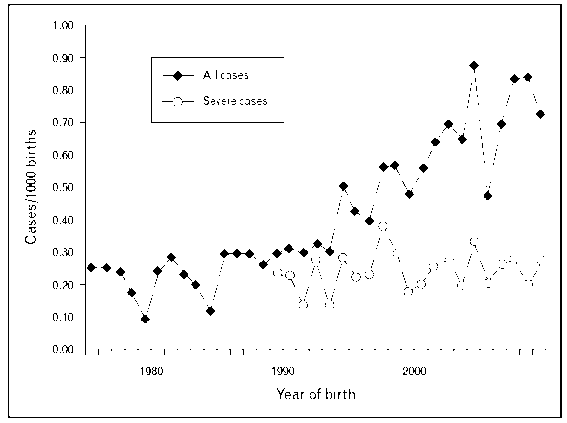
The increasing incidence of congenital hypothyroidism in New England is due to a rise in mild cases, with no change in the rate of severe congenital hypothyroidism
Curr Opin Endocrinol Diabetes Obes 2015, 22:407–412
Curr Opin Endocrinol Diabetes Obes 2013, 20:449–454
先天性甲低病因和分类
◇ 原发性甲低
√ 甲状腺发育异常: 缺如、异位、发育不良等,散发,部分与TTF-1、TTF-2、PAX8等基因突变有关
√ 永久性甲状腺功能减低:甲状腺不发育或发育不全 58%~69%; 异位 31 %~ 42% 。其中 2% 甲状腺发育不良 呈现家族性, 7%可伴其它发育异常,1.5%染色体异常
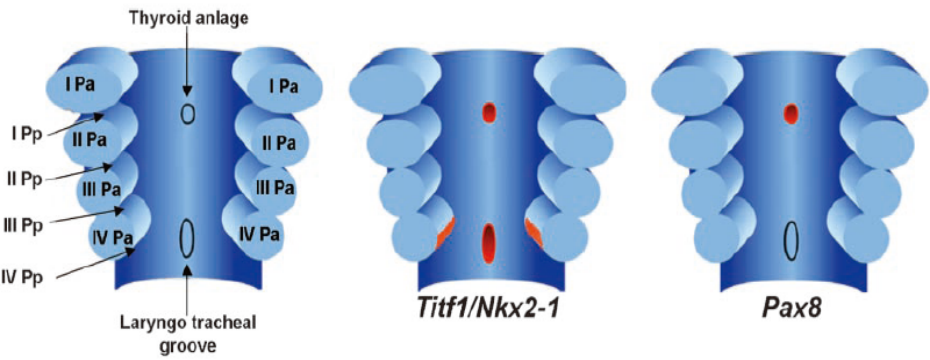
甲状腺早期发育的基因调控
√ Titf1/Nkx2-1:甲状腺前体细胞生存必须,对甲状腺始基形成非必须
√ Pax8:甲状腺前体细胞生存必须, 对甲状腺发育和功能分化遗传调控通路的上游控制。
TTF-2基因
先天性甲低病因和分类
◇ 原发性甲低
√ 激素合成障碍(碘钠泵、甲状腺过氧化物酶、甲状腺球蛋白、碘化酪氨酸脱碘酶、过氧化氢合成酶等基因突变)
◇ 继发性甲低(中枢性甲低)
√ TSH缺乏(β亚单位突变)
√ 垂体前叶发育相关转录因子缺陷(PROP1、PIT-1、LHX4、HESXl等)
√ TRH分泌缺陷(垂体柄中断综合征、下丘脑病变)
√ TRH抵抗(TRH受体突变)
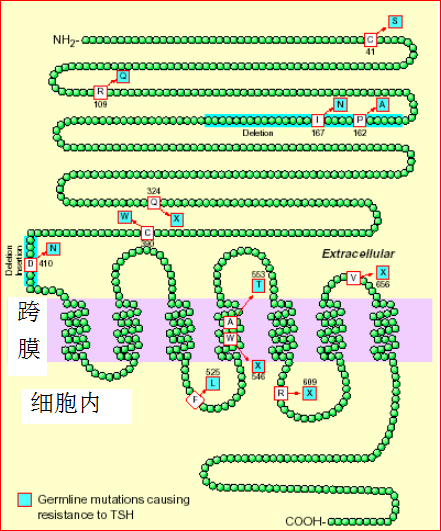
◇ 外周性甲低
√ 甲状腺激素抵抗(甲状腺受体 突变或信号传递通路缺陷)
√ 甲状腺激素转运缺陷(MCT8突变)
◇ 暂时性甲低
√ 母亲抗甲状腺药物治疗、母源性TSH受体阻断抗体(TRB-Ab)、母亲或新生儿的缺碘或碘过量等
先天性甲状腺功能减低症
甲状腺及其激素的生理变化
先天性甲状腺功能减低的病因
先天性甲状腺功能减低的筛查
先天性甲状腺功能减低的治疗
甲减的筛查及结果分析
◇ 卫生部规定:足月新生儿出生72 h后,7 d之内,并充分哺乳,足跟采血,滴于专用滤纸片上测定干血滤纸片TSH值。
◇ 筛查方法的缺陷:该方法只能检出原发性甲低和高TSH血症,无法检出中枢性甲低、TSH延迟升高的患儿等。
◇ 国际上有些国家采用T4+TSH同时筛查的方法,成本高。
◇ 由于技术及个体差异,约5%的先天性甲低患儿无法通过新生儿筛查系统检出。
◇ 对甲低筛查阴性病例,如有可疑症状,临床医生仍然应该采血再次检查甲状腺功能。
◇ 危重新生儿或接受过输血治疗的新生儿可能出现筛查假阴性结果,必要时应再次采血复查。
◇ 低或极低出生体重儿:下丘脑-垂体-甲状腺轴反馈建立延迟,可能出现TSH延迟升高,为防止新生儿筛查假阴性,可在生后2~4周或体重超过2500 g时重新采血复查测定
中华儿科,2011,甲减共识
◇ 特殊类型新生儿CH风险的筛选,下列情况生后24h进行筛查:
√ 早产儿
√ 低出生体重儿(LBW)和极低出生体重(VLBW)儿
√ 住新生儿重症监护病房(NICU)儿
√ 多胞胎(尤其是同性双胞胎)
J Clin Endocrinol Metab 99: 363–384, 2014
先天性甲状腺功能减低症
甲状腺及其激素的生理变化
先天性甲状腺功能减低的病因
先天性甲状腺功能减低的筛查
先天性甲状腺功能减低的治疗
甲减的治疗
◇ 甲低患儿不管是否伴有甲状腺肿均需立即开始替代治疗,国外推荐时间不能晚于2周
◇ 治疗的目标:2周内恢复T4水平,1月内恢复TSH水平
◇ L-T4剂量:初始 10 ~ 15 µg/kg
◇ 如果初始剂量 12 ~ 17 µg/kg,T4 3天内恢复正常,TSH 2周内恢复正常
◇ 对于伴有严重先天性心脏病患儿,初始治疗剂量应减少。治疗后2周抽血复查,根据血FT4、TSH浓度调整治疗剂量
◇ 随访:甲状腺激素维持剂量需个体化。
◇ 血FT4应维持在平均值至正常上限范围之内,TSH应维持在正常范围内。
◇ L-T4治疗剂量应随静脉血FT4、TSH值调整,婴儿期一般在5~10ug/ (kg·d),1~5岁5-6 ug/(kg·d),5~12岁4~5ug/(kg·d)。
◇ 药物过量患儿可有颅缝早闭和甲状腺功能亢进临床表现,如烦躁、多汗等,需及时减量,4周后再次复查.
◇ 对于幼儿及年长儿下丘脑-垂体性甲低,L-T4治疗需从小剂量开始。
◇ 如伴有肾上腺糖皮质功能不足者,需同时给予生理需要量皮质素治疗,防止突发性肾上腺皮质功能衰竭。
◇ 如发现有其他内分泌激素缺乏,应给予相应替代治疗。
甲减的随访
◇ 治疗后2周首次进行复查。如有异常,调整L-T4剂量后1个月复查。
◇ 1岁内每2-3个月复查1次,1岁以上3~4个月复查1次,3岁以上6个月复查1次,剂量改变后应在1个月后复查,并同时进行体格发育评估,在1岁、3岁、6岁时进行智力发育评估。
◇ 部分高TSH血症患儿在随访过程中可发现血T4增高,需逐步减少服用的L-T4剂量,直至停药观察。
先天性甲状腺功能减低症
◇ 小结
√ 先天性甲状腺疾病可以起源于母体因素也可以由基因变异等自身原因
√ 甲状腺疾病的早期发现、早期足量治疗是确保婴儿智力发育正常的关键



