-
1 内容
-
2 作业
诊 断
全球哮喘防治倡议(1993年)

◆ 我国儿童哮喘诊疗指南的制定基本参照GINA,结合我国情况
具备典型临床表现
临床表现不典型者
◆ 2014年:GINA再次修订
哮喘诊断根据特有的呼吸道症状和可变性气流受限
以5岁为界,分别表述
具备典型临床表现
▪ 反复发作咳嗽、气喘、胸闷、呼吸困难,与接触变应原、冷空气、物理、化学性刺激、呼吸道感染及运动等有关,常在夜间和/或清晨发作/加剧(典型呼吸道症状)
▪ 发作时双肺可闻及散在/弥漫性,以呼气相为主的哮鸣音,呼气相延长(典型的肺部体征)
▪ 上述临床表现经抗哮喘治疗有效或自行缓解
▪ 除外其他疾病所引起的喘息、咳嗽、气促和胸闷(先天性肺发育畸形、心血管疾病)
临床表现不典型者
除外其他疾病所引起的咳嗽、气喘、呼吸困难和胸闷
(先天性肺发育畸形、心血管疾病)
至少具备以下一项:
▪ 支气管激发试验阳性/运动激发试验阳性
▪ 证实存在可逆性气流受限:
支气管舒张试验阳性:吸入速效β2受体激动剂后15min第一秒用力呼气量增加≥12%
抗哮喘治疗有效:使用支气管舒张剂和口服/吸入糖皮质激素治疗1-2周后,FEV1增加≥12%
最大呼气流速(PEF)每日变异率(连续监测1-2周)≥20%
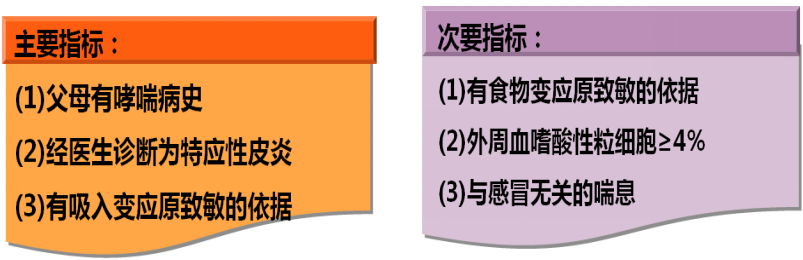
哮喘预测指数
(Asthma Prediction Index,API)
▪ 阳性= ≤3岁,1年内喘息发作≥4次
符合1项主要指标或2项次要指标
阳性:预计6-13岁时发生哮喘的危险度呈4倍以上升高
阴性:95% API(-)儿童长大后不发展为哮喘
2014版GINA以5岁为界,分别表述
鉴别诊断
▪ 反复呼吸道感染(呼吸道合胞病毒):
肺炎、毛细支气管炎
起病较缓慢,支气管舒张剂无显著疗效
▪ 气管、支气管异物:
呛咳史,无喘息反复发作史
以吸气困难为主,透视可见纵隔摆动
咳嗽变异性哮喘
1、咳嗽持续或反复发作>4周,常在夜间和(或清晨)发
作或加重,以干咳为主;
2、临床上无感染征象,未闻及哮鸣音,或经较长时间抗生
素治疗无效;
3、抗哮喘药物诊断性治疗有效;
4、除外其他原因引起的慢性咳嗽;
5、支气管激发试验阳性和(或)PEF每日变异率
(连续监测1-2周)≥20%;
6、个人或一、二级亲属特应性疾病史,或变应原检测阳性。
以上1—4项为诊断基本条件
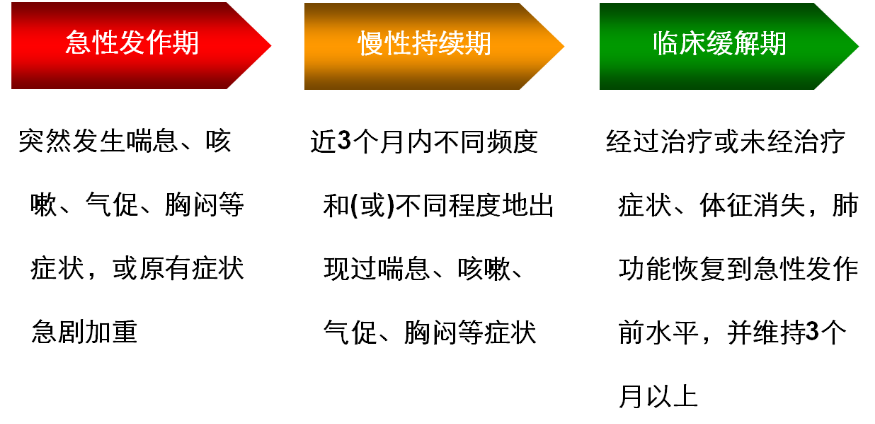
哮喘分期
哮喘分级
▪ 急性发作严重程度的分级:应对哮喘急性发作病情作出正确评估,以便给予及时有效的紧急治疗
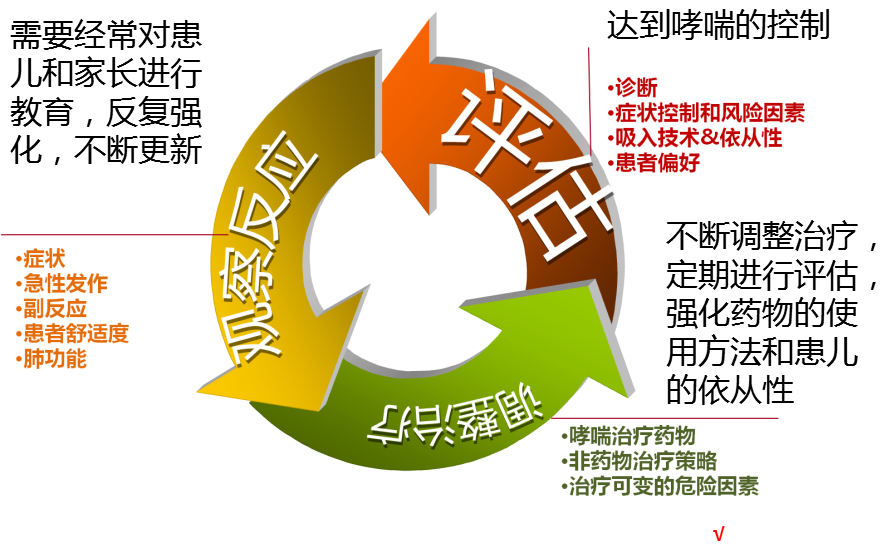
▪ 控制水平的分级:用于评估已规范治疗的哮喘患儿是否达到哮喘治疗目标及指导治疗方案的调整以达到并维持哮喘控制
▪ 病情严重程度的分级:用于未规范治疗的患儿,作为制定起始治疗方案级别的依据
急性发作严重程度分级

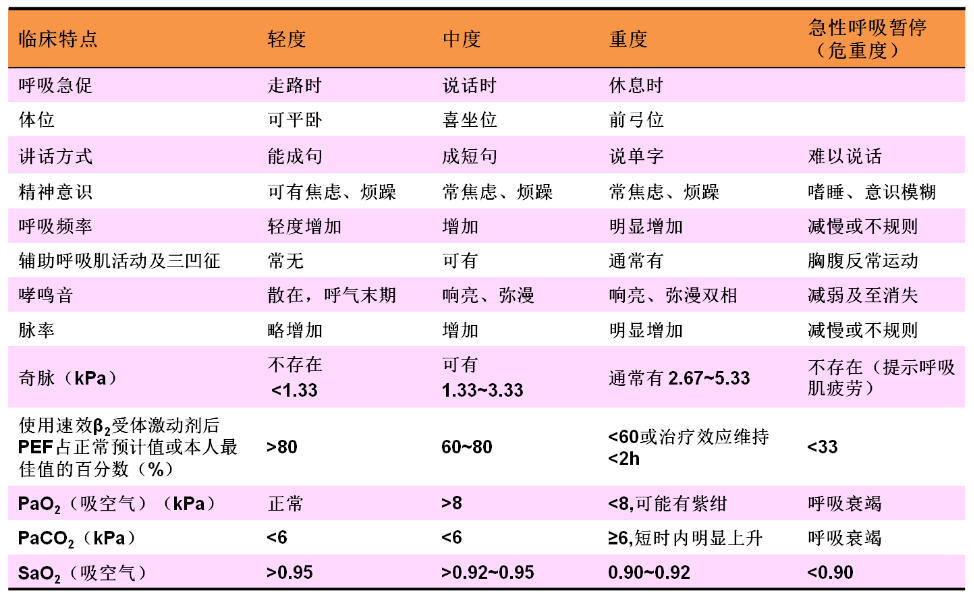
只要符合某一严重程度的某些指标,而不是全部指标,即可


控制水平分级
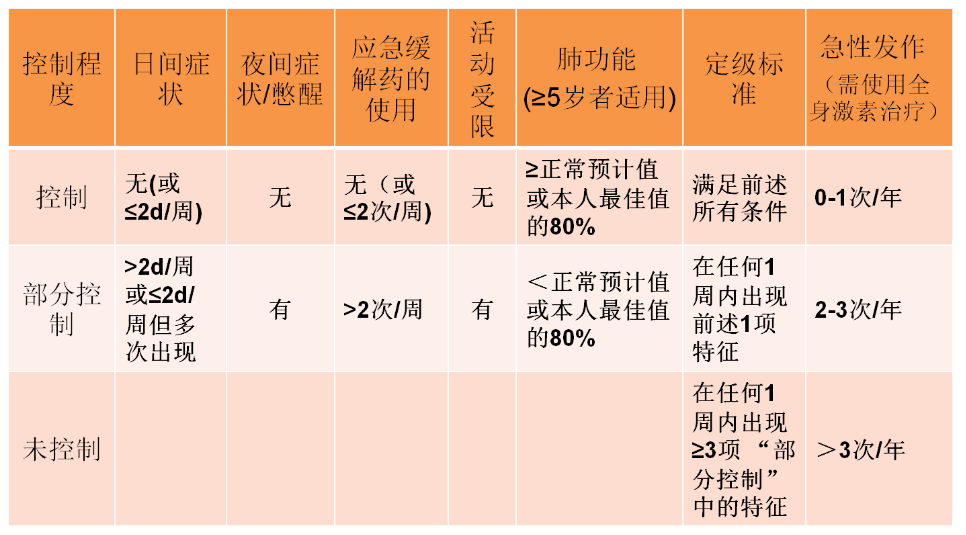
用于评估已规范治疗的哮喘患儿是否达到哮喘治疗目标
出现任何一次急性发作都应复核维持治疗方案是否需要调整

病情严重程度分级

作为制定起始治疗方案级别依据
治 疗
1、缓解期治疗:
非药物治疗:环境控制、教育和引导
药物治疗:口服、雾化吸入、胃肠道外给药
过敏原特异性免疫疗法
共病治疗:过敏性鼻炎、特应性皮炎、食物过敏
2、急性发作期治疗
缓解期治疗
1. 非药物治疗:环境控制+教育引导

教育&引导
2. 药物治疗
控制药物(Controller) 预防哮喘发作
▪ 吸入性糖皮质激素(ICS)
▪ 白三烯调节剂
▪ 长效β受体激动剂(LABA,需与ICS联合应用)
▪ 缓释茶碱(不能单独使用)
▪ 色甘酸钠
抑制气道炎症,预防哮喘发作
需长期每天使用
缓解药物(Reliever) 缓解气喘症状
▪ 吸入性短效2受体激动剂(SABA,首选)
▪ 全身用糖皮质激素
▪ 吸入性短效抗胆碱药物(SAMA,起效慢,持续久)
▪ 茶碱
▪ 口服β受体激动剂
迅速解除支气管平滑肌痉挛
通常按需使用
在哮喘的药物治疗方面,我们提到了好多次“吸入”,“吸入疗法”是支气管哮喘患儿的主要给药方式。

对于能用定量气雾剂或干粉吸入剂等方法的患者,雾化吸入一般不作为缓解期的常规吸入方式。
吸入方式
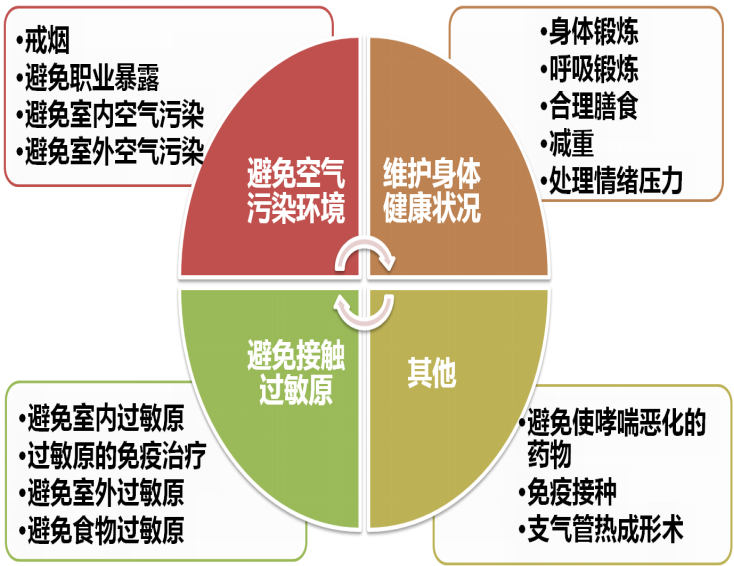
定量气雾剂(MDI):需要呼吸配合,≥ 9yr

MDI+储物罐 : 婴幼儿(增加喷口和口腔距离)

干粉吸入剂(DPI)
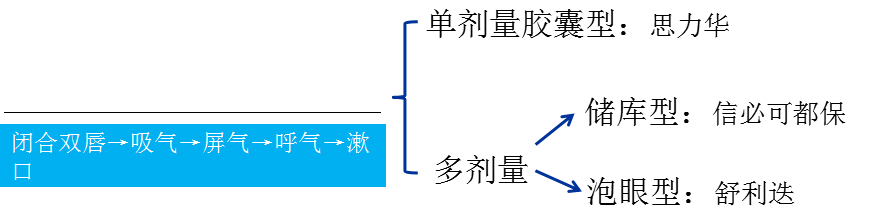


注意事项:
定期消毒雾化器,避免污染和交叉感染
定期更换雾化器,保证有效输出量
治疗矛盾现象:防腐剂诱发、气雾温度过低、药液过敏

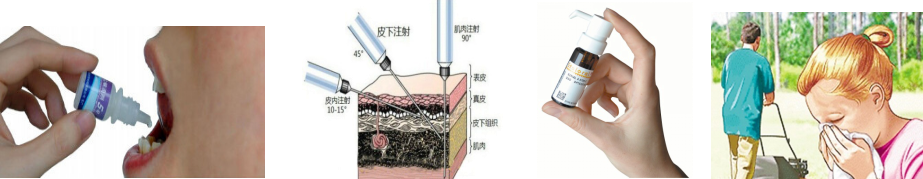
3. 过敏原特异性免疫治疗
Ⅰ型变态反应——由IgE和肥大细胞介导的速发型变态反应 。变应原与肥大细胞上结合的IgE作用,使肥大细胞释放介质,引起临床反应。
特异性免疫治疗——当前唯一的病因治疗方法,它可以改变哮喘病程、阻止症状的恶化和防止对新的变应原产生过敏。
过敏原特异性免疫治疗——一种使患者反复暴露于特异性过敏原提取物的作用下,以达到减轻临床症状、建立免疫耐受的治疗方法。
我国在20世纪50年代开始进行过敏原特异性免疫治疗。


过敏原特异性免疫治疗所出现的过敏反应既可以出现在给药部位的局部,也可以出现在远离给药部位的其他某个器官,甚至可以发生急性多个器官的严重过敏反应。应使患者在无症状下进行脱敏治疗,注意预防不良反应。
4. 共病治疗
▪ 上呼吸道黏膜和下呼吸道黏膜有着解剖上的延续性
▪ 过敏性鼻炎的上呼吸道炎症极易向下蔓延→哮喘
▪ 预防哮喘/完善过敏性鼻炎的治疗:
过敏性鼻炎:重视并评估其有无发展为哮喘的可能
哮喘患者:应重视过敏性鼻炎,预防和治疗上、下呼吸道炎症

急性发作期治疗
治疗措施:
▪ 去除诱因(过敏原)
▪ 纠正缺氧
▪ 规范使用支气管舒张剂(SABA、SAMA)
▪ 合理使用肾上腺皮质激素
▪ 联合用药
▪ 做好机械通气准备
治疗目的:
▪ 避免短时间内进行性加重
▪ 尽快解除气流受限
▪ 减少并发症
▪ 避免哮喘死亡
认识哮喘危重状态
哮喘危重状态(哮喘持续状态)
定义:是儿科急症,必需迅速、合理、有效进行治疗。哮喘急性发作经合理应用支气管舒张剂(SABA、SAMA)和糖皮质激素等哮喘缓解药物治疗后,仍有严重的或进行性呼吸困难。
临床表现:
咳嗽、喘息、呼吸困难、大汗淋漓和烦躁不安
端坐呼吸、语言不连贯、严重发绀、意识障碍及心肺功能不全
肺部呼吸音遥远或听不到哮鸣音
低氧状态
哮喘危重状态的处理:
▪ 吸氧:高浓度湿化氧气(流量4-5L/min)以维持氧饱和度≥ 95%
▪ β受体激动剂:首选药物,SABA
▪ 肾上腺皮质激素:一线药物
▪ 异丙托溴铵:联合治疗药物,SAMA
▪ 茶碱:附加选择药物,治疗窗窄
▪ 硫酸镁:安全药物
▪ 辅助机械通气:
持续严重的呼吸困难
呼吸音减低到几乎听不到哮鸣音及呼吸音
意识障碍、烦躁/抑制、昏迷
二氧化碳分压≥8.65KPa
▪ 其他治疗:
维持水、电解质平衡
纠正酸碱紊乱
预 防
▪ 哮喘的发生发展和持续是遗传-环境相互作用的结果
▪ 预防的目标:
识别并避免危险因素
预防哮喘急性发作
提高患儿和家长的依从性
▪ 哮喘健康教育是一个长期、持续过程
建立医生与患者及家属间的伙伴关系
建立哮喘专科病历,评估、治疗、监测哮喘
基于控制的哮喘管理策略
过敏性疾病:一种系统性疾病
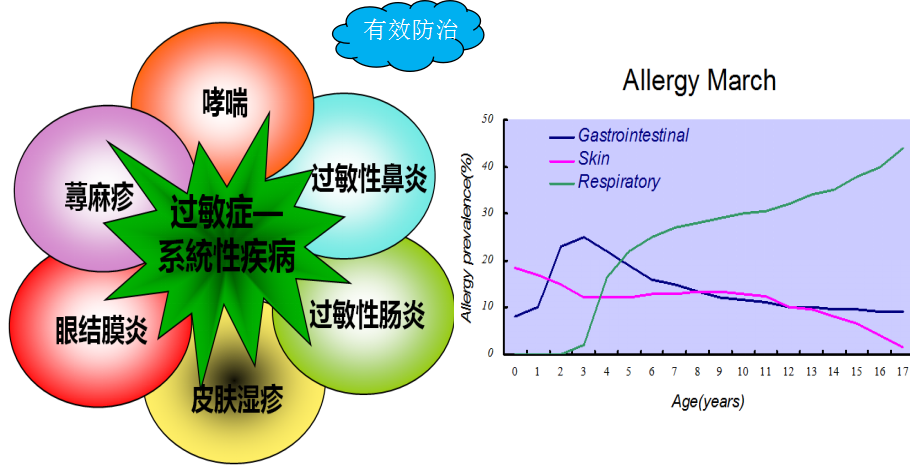
婴儿湿疹或食物过敏反应症状, 过敏性疾病的自然进程—婴儿
继之发展为哮喘及过敏性鼻炎。 或儿童早期出现的某种变态反
应症状常预示未来其他过敏性疾病的发生。


