-
1 内容
-
2 作业
小儿结核病
主要内容
病理与发病机理
诊断(结核菌素试验)
治疗(原则)
预防
原发性肺结核(类型、临床表现)
急性粟粒性肺结核(临床表现、辅助检查)
结 核 性 脑 膜 炎(病理生理、临床表现、脑脊液特点)
概念
结核病(Tuberculosis,TB)是由结核分枝杆菌引起的慢性感染性疾病
全身各脏器均可受累,肺结核最常见
儿童结核病以原发综合症最多见
结核性脑膜炎危害最重
结核流行病学
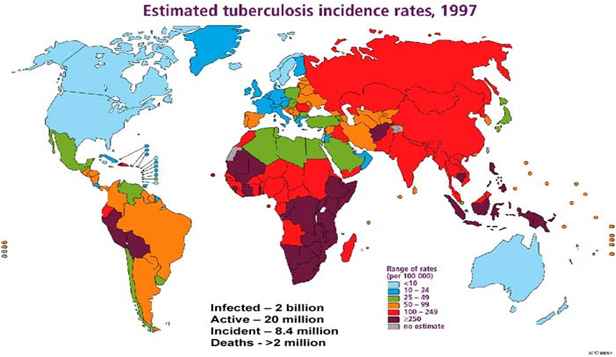

病原体与传播途径
◇ 病原体
结核分枝杆菌,革兰阳性需氧菌,抗酸染色呈红色
分型:人型、牛型、鸟型和鼠型
◇ 传染源:开放性肺结核病人
◇ 传播途径:呼吸道、消化道、皮肤等
易感人群:免疫力低下者、居住条件差、营养不良、易感基因(HLA-BW)
发病机制
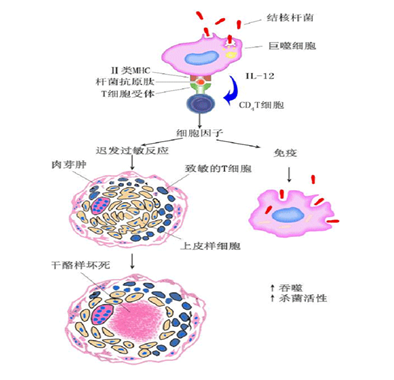
同一细胞免疫过程两种不同表现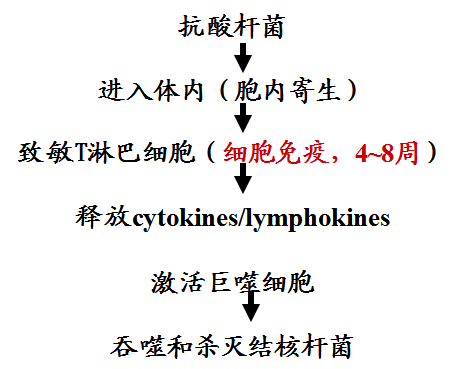
诊断——病史
结核中毒症状:低热、乏力、盗汗、纳呆、消瘦
结核接触史:接触开放性结核病人?
卡介苗接种史,检查卡痕
急性传染病史
结核过敏表现:结节性红斑、疱疹性结膜炎等
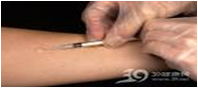
诊 断——结核菌素试验
结核菌素试验:致敏淋巴细胞和巨噬细胞积聚在真皮的血管周围,发生炎症反应,血管通透性增高,注射局部形成硬结所致。属于迟发型变态反应。
试验方法观察时间:48 ~ 72小时
结果判定临床意义:很重要
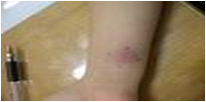
结核菌素试验结果判定
<5mm 为阴性
5~ 9mm 为阳性(+)
10mm~ 19mm为中度阳性(++)
≥ 20mm 为强阳性(+++)
局部除硬结外,还有水疱、破溃、淋巴管炎及双圈反应等,为极强阳性反应(++++)
结核菌素阳性意义
接种卡介苗后
结核感染或曾经感染结核
婴幼儿尤其是未接种过卡介苗者,中度阳性反应多表示体内有新的结核病灶
强阳性和极强阳性反应者,表示体内有活动性结核病
由阴性转为阳性反应,或反应强度由原来小于10mm增至大于10mm,且增幅超过6mm时,表示有新近感染
结核菌素阳性意义
接种卡介苗后
结核感染或曾经感染结核
婴幼儿尤其是未接种过卡介苗者,中度阳性反应多表示体内有新的结核病灶
强阳性和极强阳性反应者,表示体内有活动性结核病
由阴性转为阳性反应,或反应强度由原来小于10mm增至大于10mm,且增幅超过6mm时,表示有新近感染
结核菌素阴性意义
未感染过结核菌
结核迟发性变态反应前期(初次感染后4~8周内)
假阴性反应(免疫功能低下或受抑制;急性传染病;体质极度虚弱;应用激素或其他免疫抑制剂;原发或继发性免疫缺陷病)
卡介苗接种失败
自然感染与BCG接种反应鉴别

诊断——实验室检查
◇ 结核杆菌检查:厚涂片法、荧光染色法和培养法
◇ 免疫学和分子生物学诊断
酶联免疫吸附试验
酶联免疫电泳技术
DNA探针
PCR
线条DNA探针杂交试验:诊断多耐药结核病
◇ 血沉
诊断——影像学
X线检查:病灶范围、性质、类型、活动或进展情况,有利于与非结核疾患鉴别及疗效观察。
CT:隐蔽病灶、早期粟粒性肺结核、≥4mm的肺门纵隔淋巴结、淋巴结钙化。
诊断——其他辅助检查
纤维支气管镜:诊断支气管内膜结核、支气管淋巴结结核
周围淋巴结穿刺液涂片:发现特异性的结核改变
肺穿刺活检或胸腔镜取肺活检:疑难病例确诊
治 疗
◇ 一般治疗
◇ 抗结核药物治疗
一般治疗


华山公园
抗结核药物
目的:消灭病灶中结核菌,防止血行播散
原则: 早期 适量 联合 规律 全程 分段
基本抗结核药物
异烟肼(isoniazid INH, H) 肝损害、多发性神经炎
利福平(rifampicin RFP, R) 肝损害
吡嗪酰胺(pyrazinamide PZA, Z) 肝损害、关节痛
链霉素(streptomycin SM, S) 听神经损害
乙胺丁醇(ethambutol EMB, E) 球后视神经炎
抗结核药物分类
杀菌药物
全效杀菌药物:异烟肼(INH)、利福平(RFP)
半效杀菌药物:链霉素(SM) 、吡嗪酰胺(PZA)。
抑菌药物:乙胺丁醇(EMB)、乙硫异烟胺(ETH)
新型抗结核药
老药复合型:利福霉素( INH 和RFP )、利福定
老药衍生物:利福喷丁(长效)
新的化学制剂:力排肺疾(耐受性好)
化疗方案
标准疗法: INH、RFP 和/或EMB,9~12月
两阶段疗法:强化(3~4种杀菌药, 3~4 月/短程2月),巩固(2种抗结核药, 12~18月/短程4月)
短程疗法:直接督导下服药与短程化疗是WHO治愈结核病人的重要策略。6个月方案。
2HRZ/4HR,2SHRZ/4HR,2EHRZ/4HR.若无PZA疗程延长至9个月。
预防
控制传染源
普及卡介苗接种
〉 下列情况禁止接种:
①先天性胸腺发育不全或严重联合免疫缺陷病患者;
②急性传染病恢复期;
③注射局部有湿疹或全身性皮肤病;
④结核菌素试验阳性。
预防性化疗
原发性肺结核 Primary pulmonary tuberculosis
◇ 原发型肺结核:指结核菌初次侵入肺部后发生的原发感染, 是小儿肺结核的主要类型
◇ 原发型肺结核:包括原发综合征和支气管淋巴结结核
病 理
病灶部位:右侧多见,多位于胸膜下肺上叶底部和下叶的上部。
基本病变:渗出、增殖、坏死。主要特征是上皮样细胞结节和朗格汉斯细胞浸润。
病理转归
◇ 吸收好转 病灶完全吸收、钙化或形成硬结。
◇ 进展
①原发病灶扩大,形成空洞;
②出现支气管淋巴结周围炎、淋巴结支气管瘘,导致支气管内膜结核或干酪性肺炎;
③肿大淋巴结压迫支气管,造成肺不张或肺气肿;
④出现结核性胸膜炎。
◇ 恶化 血行播散,导致急性粟粒性肺结核或全身粟粒性结核病。
临床表现
(一)最轻者可全无症状,只是在X线检查时才被发现。
(二)稍重者表现为结核中毒症状,起病较缓,多见于年长儿。
(三)婴幼儿及重症则急性起病,表现为高热,持续2~3周,后降为低热,并伴结核中毒症状,干咳和轻度呼吸因难常见。
(四)高度过敏状态者可出现结节性红斑和疱疹性结膜炎。
(五)支气管淋巴结高度肿大可压迫气管,产生压迫症状,如痉挛性咳嗽、喘鸣、呼吸因难甚至窒息、声音嘶哑、静脉怒张等。
(六)体格检查可见浅表淋巴结不同程度肿大,原发灶大者可有叩浊、呼吸音减弱或偶闻干湿罗音。婴儿可有肝大。
诊 断
综合分析
(一)病史
(二)临床表现
(三)结核菌素试验
(四)X线检查 为诊断肺结核病的主要检查手段,部分病例可借助CT扫描进行诊断
X线检查:原发综合征
哑铃状双极影:肺部原发病灶、淋巴结炎、淋巴管炎
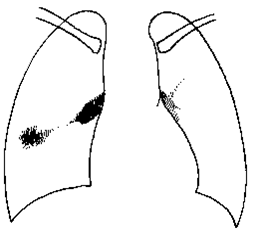
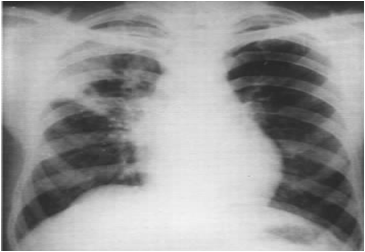
支气管淋巴结结核
三种类型:
炎症型:表现为肺门影扩大,密度增高,边缘模糊;
结节型:肺门区出现圆形或卵圆形致密影,边缘清楚;
微小型:特点为肺纹理紊乱,肺门形态异常,肺门周围有小结节状及小点片状模糊影。
X线检查:支气管淋巴结结核

肺门影增浓

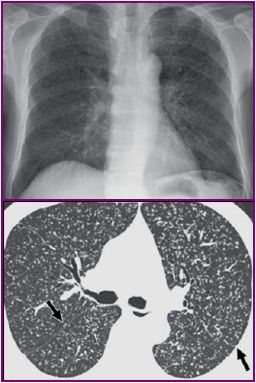
急性粟粒性肺结核
急性血行播散型肺结核
Acute miliary pulmonary tuberculosis
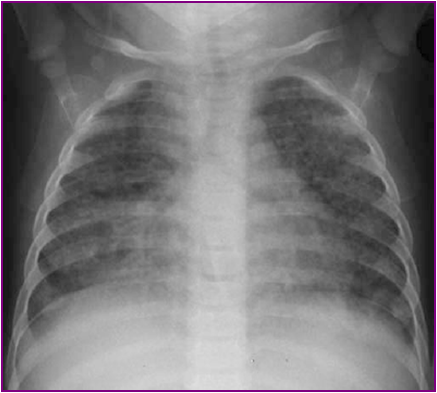
结核性脑膜炎
(tuberculous meningitis,TBM)
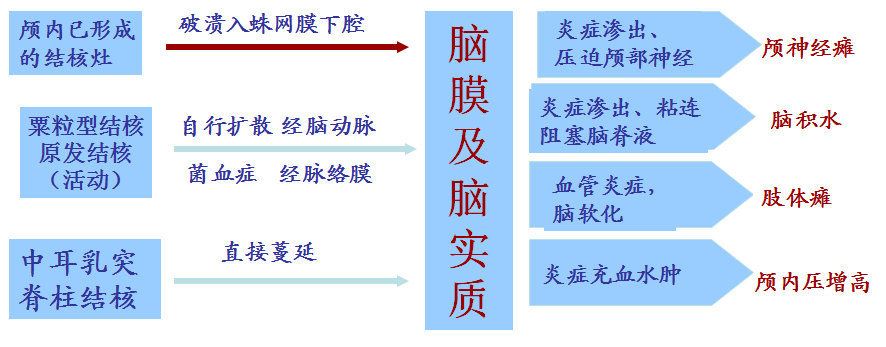
发病机制
全身性粟粒性结核病的一部分。
通过血行播散,结核菌进入蛛网膜下腔及脑脊液中所致。
偶见脊椎、中耳或乳突的结核灶直接蔓延侵犯脑膜。
病理生理
临床表现
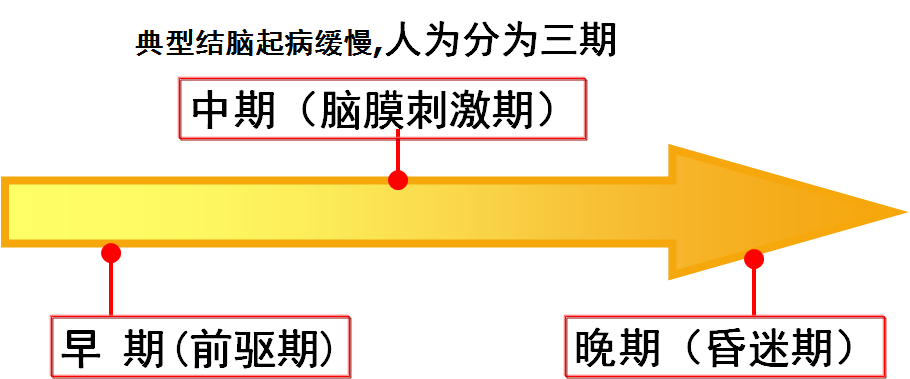
早 期(前驱期)
1 .约l~2周;
2 .主要症状为性格改变,如少言、懒动、
易倦、烦躁、易怒等;
3 .可有发热、纳差、盗汗、消瘦、呕吐、
便秘(婴儿可为腹泻)等;
4 .年长儿可自诉头痛;
5 .婴儿表现为蹙眉皱额,或凝视、嗜睡,
或发育迟滞等。
中期(脑膜刺激期)
1.约1~2周;
2 .高颅压症状,如头痛、喷射性呕吐、
嗜睡或烦躁,可有惊厥,脑膜刺激征,
小婴儿前囟膨隆、颅缝裂开;
3 .此期可有颅神经瘫痪,如面神经瘫痪、
动眼神经和外展神经瘫痪;
4 .部分患儿出现脑实质损害的体征,如定
向障碍、运动障碍或语言障碍。
晚期(昏迷期)
1 .约l~3周;
2 .以上症状加重,出现昏迷
3.可有水、盐代谢紊乱,
惊厥频繁→脑疝 →死亡
不典型结脑
①婴幼儿起病急,进展较快,有时仅以惊厥为 主诉;
②早期出现脑实质损害者,表现为舞蹈症或精神障碍;
③早期出现脑血管损害者,表现为肢体瘫痪;
④合并脑结核瘤者可似颅内肿瘤表现;
⑤颅外结核病变极端严重,掩盖脑膜炎表现。
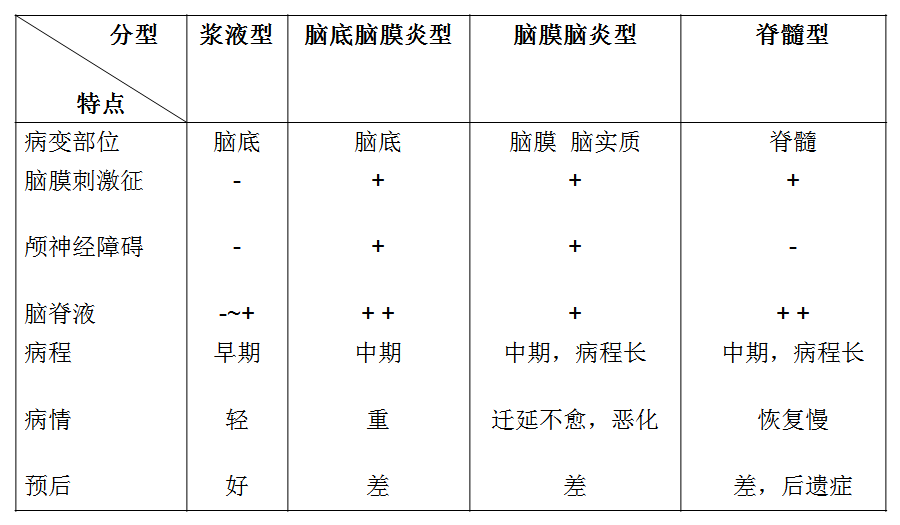
分型(病理、病情、临床表现)
诊 断
病史
临床表现
脑脊液检查
其他检查
影像学检查
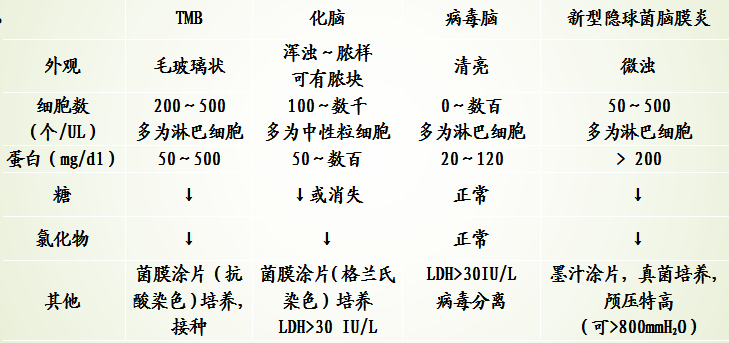
脑脊液检查
压力:增高;
外观:无色透明或呈毛玻璃样,蛛网膜下腔阻塞时,可呈黄色;
蜘蛛网状膜:脑脊液静置12~24小时后可形成蜘蛛网状膜;
白细胞:多为50×106/L~500×106/L,脑膜新病灶或结核瘤破溃时,白细胞数可>1000×106;
分类:淋巴细胞为主
糖和氯化物:均降低;
蛋白:增高;
检菌:
各种脑膜炎脑脊液变化
其他检查
结核菌抗原检测:敏感、快速
抗结核抗体测定 :PPD-IgM 和PPD-IgG抗体升高
腺苷脱氨酶(ADA)活性测定:早期诊断方法
结核菌素试验:阳性对诊断有帮助
脑脊液结核菌培养:可靠依据
聚合酶链反应(PCR):灵敏度和特异性高
影像学检查
X线检查:85%有肺结核表现,其中90%为活动性病变,粟粒型肺结核占48%。
CT扫描:脑梗塞、脑积水、结核瘤、钙化灶等
磁共振(MRI):基本同CT改变
并发症及后遗症
最常见的并发症:
脑积水、脑实质损害、脑出血及颅神经障碍;
严重后遗症:
脑积水、肢体瘫痪、智力低下、失明、失语、癫痫及尿崩症等;
晚期结脑发生后遗症者约占2/3,而早期结脑后遗症甚少。
一般及对症治疗
卧床休息,细心护理
保证足够热量
经常变换体位
纠正水、电解质紊乱
抗惊厥治疗
抗结核治疗
原则:
联合应用易透过血脑屏障的抗结核杀菌药物,分阶段治疗。
强化治疗阶段:
联合使用INH、RFP、PZA及SM,疗程3~4个月。
巩固治疗阶段:
用INH,RFP或EMB,疗程 9~12个月。
高颅压治疗
脱水剂 20%甘露醇
利尿剂 乙酰唑胺
侧脑室穿刺引流
腰穿及鞘内注药
分流手术
糖皮质激素
◇ 作用
能抑制炎症渗出从而降低颅内压;
减轻中毒症状及脑膜刺激症状;
有利于脑脊液循环;
减少粘连,减轻或防止脑积水的发生;
◇ 用法:
强的松,1~2mg/kg·d(<45mg/d), 1个月后逐渐减量,疗程8~12周
预后相关因素