

知识目标
◆ 掌握强心苷的药理作用、作用机理、临床应用、主要不良反应及其防治。
◆ 熟悉β受体阻断药、ACEI、利尿药、 非苷类正性肌力药的作用特点和临床应用
◆ 了解其他正性肌力药的作用特点和临床应用
◆ 学会分析处方的合理性,具备抗慢性心功能不全药用药咨询的能力。
慢性心功能不全 chronic heart failure( CHF)
慢性心功能不全是一组心脏泵血功能不全的复杂综合症。CHF的患者大多有各器官阻性充血(或瘀血)的表现,因而又称为充血性心力衰竭 (congestive heart failure,CHF),是由多种病因导致的心脏舒缩功能障碍,使心输出量不能满足机体代谢的需要,以肺循环和(或)体循环淤血,器官、组织血液灌注不足为临床表现的一组综合征。CHF是一种致命性的疾病,5年的平均生存率仅约50%。
发病机理
CHF药物治疗目标
现代治疗目标:缓解症状、防止或逆转心肌肥厚,重构,改善预后,延长寿命,降低病死率和提高生活质量。
抗慢性心功能不全药是一类能增强心肌收缩力或减轻心脏前、后负荷,从而增加心输出量的药物。
抗慢性心功能不全的药物分类
目前临床上推荐使用的药物主要有:
1.正性肌力药:分为强心苷类药(如地高辛等)和非强心苷类,后者又包括β受体激动药(如多巴酚丁胺等)和磷酸二酯酶抑制药(如氨力农、米力农)。
2.降低心脏负荷药:包括利尿药(如噻嗪类等)、钙通道阻滞药(如氨氯地平)和其他血管扩张药(如硝普钠等)。
3.血管紧张素转化酶抑制药(ACEI)和AT1受体阻断药(ARB):卡托普利、氯沙坦等。
4.β受体阻断药:普萘洛尔、卡维地洛等。
一、正性肌力药
(一)强心苷类(洋地黄类)
强心苷是一类作用于心脏,具有增强心肌收缩性力的苷类化合物。因其来源于紫花洋地黄和毛花洋地黄等植物,故又称洋地黄类药物。临床上常用的药物有长效制剂洋地黄毒苷、中效制剂地高辛、短效制剂毛花苷丙和毒毛花苷K。
强心苷作为传统的正性肌力药物,其正性肌力作用虽弱,但不产生耐药性,是正性肌力药物中唯一能保持左室射血分数持续增加的药物。
1.药理作用
▶ 正性肌力作用:强心苷对心脏有高度选择性,尤其对衰竭的心脏作用明显,表现为增强心肌收缩力,增加心输出量,从而改善心衰症状。
▶ 负性频率:一方面直接兴奋迷走神经减慢窦性心率;另一方面增强心肌收缩力,增加心输出量,反射性降低交感神经活性,从而减慢心率。
▶ 负性传导:兴奋迷走神经
▶ 其他作用:利尿、扩张血管
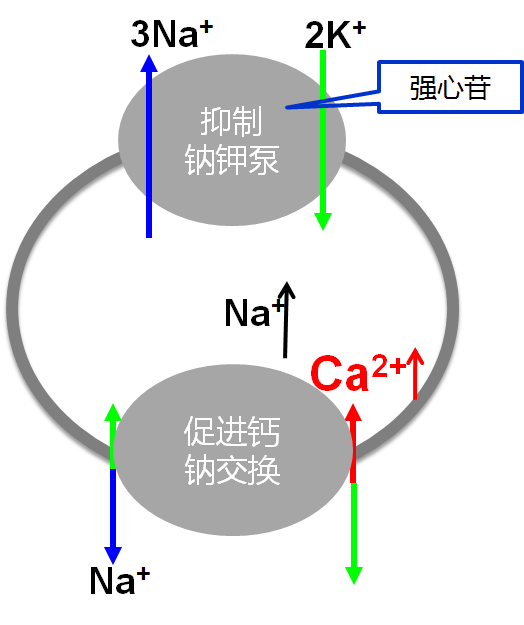
2.作用机制
通过抑制衰竭心肌细胞膜上Na+-K+-ATP酶→细胞内Na+水平↑→促进Na+-Ca2+交换,提高细胞内Ca2+ 水平,从而发挥正性肌力作用。
3.临床应用
(1)CHF:主要用于以收缩功能障碍为主的心力衰竭,强心苷对不同病因引起的CHF疗效有差异。
①伴有房颤及心室率快:疗效最好
②继发于心瓣膜病、冠心病、高血压:疗效较好
③继发于甲亢、严重贫血、VitB1缺乏:疗效较差
④继发于肺心病、活动性心肌炎(如风湿活动期)、严重心肌损害:疗效差
⑤伴有机械性阻塞(缩窄性心包炎、高度二尖瓣狭窄、心包积液)几乎无效。
(2)心律失常
①心房纤颤(房颤)
强心苷→迷走兴奋↑→房室传导↓→心室率↓→改 善心室泵血→心输出量↑,但不能消除房颤。
②心房扑动(房扑):最有效的药物
强心苷→↓心房ERP→房扑变房颤→心室率↓;
③阵发性室上性心动过速:静注常常有效
4.不良反应
安全范围小,一般治疗剂量接近中毒剂量的60%。
(1)胃肠道反应:最常见,是中毒的早期信号。如厌食、恶心、呕吐、腹泻、腹痛。应注意与CHF未控制造成的心脏淤血的症状相区别
(2)CNS反应:眩晕、头痛、疲倦、失眠、谵妄等;视觉障碍(黄视、绿视、视物模糊等)为严重中毒的信号,出现视觉障碍是强心苷停药的指征。
(3)心脏毒性:是最危险的毒性反应,出现各种心律失常。如快速型的室性早搏、二联律、三联律,严重时可发展为室性心动过速甚至心室颤动(与细胞内K+的丢失有关);房室传导阻滞、窦性心动过缓等。
5.中毒救治
(1)轻度中毒立即停用强心苷和排钾利尿药即可。
(2)快速性心律失常者如血钾浓度低则可用静脉补钾;血钾不低首选苯妥英钠,或利多卡因;
(3)有房室传导阻滞、窦性心动过缓者可静脉注射阿托品。
(4)对于危及生命的极严重中毒可用地高辛抗体Fab片段治疗效果显著。
(二)非苷类正性肌力药
1.β-受体激动剂:多巴酚丁胺
短期使用改善症状,不宜常规长期治疗。
作用特点:主要通过激动心脏β1受体,增强心肌收缩力,使心输出量增加,改善心衰症状。但不降低心衰患者的死亡率,并且使心率加快,心肌耗氧量增加,容易诱发心律失常,不宜用作常规治疗。
临床应用:主要用于强心苷效果不佳的难治性心力衰竭、心梗或心脏手术后并发的心力衰竭患者,更适合于伴有心率减慢或传导阻滞的心衰患者。
2.磷酸二酯酶抑制药:米力农
作用特点:主要通过抑制磷酸二酯酶Ⅲ(PDE-Ⅲ)的活性,升高细胞内cAMP(环磷酸腺苷)水平,产生正性肌力和扩张血管作用。
临床应用:为严重CHF患者短期静脉给药的首选的正性肌力药,尤其是对强心苷、利尿药、扩血管药反应差者更为适宜。长期应用可增加死亡率,缩短生存时间。故仅供短期静脉给药治疗急性心衰时使用。
二、拮抗代偿药物
(一)β受体阻断药
大量临床实践证明,β受体阻断药可以改善心衰患者的症状,提高射血分数,改善患者的生活质量,降低死亡率且不良反应少,目前已被推荐为治疗CHF的常规用药。
1.作用特点
通过阻断β受体,抑制心肌收缩力,减慢心率,降低心肌耗氧量,抗心肌缺血,抗心律失常,防止和逆转心肌重构,改善心力衰竭患者的心功能,减少猝死的发生。
2.临床应用
适用于缺血性心肌病、高血压性心脏病及扩张型心肌病者所导致的CHF,对扩张型心肌病所导致的CHF尤为适宜。
3.用药注意
①应从小剂量开始,一般低于最终目标剂量的1/10,逐渐增加至使患者能够耐受但不至于引起心衰的剂量并维持治疗,如果开始剂量偏大将导致心衰加重。②治疗前和治疗期间患者必须体重恒定,已无明显液体潴留,即利尿剂已维持在最合适剂量。如患者有体液不足,易产生低血压;如有液体潴留,则有心力衰竭恶化的风险。③确定剂量:用药后清晨静息心率一般不低于55次/分。
4.临床常用的治疗CHF的βR阻断药

(二)肾素-血管紧张素-醛固酮(RAAS)系统抑制药
肾素-血管紧张素-醛固酮(RAAS)系统的激活是心肌重塑、心衰进展的重要因素,ACEI、ARB和醛固酮受体阻断剂,不仅能缓解心衰症状,长期应用还能降低心衰患者的病死率,改善预后,目前已经广泛用于心衰的治疗。
1.ACEI(血管紧张素转化酶抑制剂)
抑制血管紧张素转化酶,减少AngⅡ的生成,AngⅡ是促进心肌细胞增生的主要因素,因此能有效地防止和逆转心肌重构;抑制缓激肽的降解,缓激肽具有扩血管、降低外周阻力、减轻心脏负荷。
常用的药物有卡托普利、依那普利、雷米普利、贝那普利等。常与利尿药、地高辛合用,是治疗心衰的基础药物。除非有禁忌,一般慢性心衰患者均宜常规长期应用ACEI。
2.ARB(血管紧张素Ⅱ受体阻断剂)
直接阻断AngⅡ受体,对抗AngⅡ的缩血管及促进心血管重构的作用,能预防及逆转心血管的重构。
抗心衰作用与ACEI相似,但不增加缓激肽水平,故不易引起咳嗽、血管神经性水肿等副作用,常用于不能耐受ACEI的心衰患者。
常用的药物有氯沙坦、缬沙坦、厄贝沙坦、替米沙坦、坎地沙坦等
3.醛固酮受体阻断剂:螺内酯
虽然利尿作用弱,但能拮抗RAAS所导致的有醛固酮增多,抑制心肌重构,改善心衰患者的远期预后。临床研究表明,在常规治疗基础上加用螺内酯可改善心衰临床症状,降低死亡率,与ACEI合用效果更佳。
三、拮抗代偿药物
常用的有利尿药和血管扩张药。
(一)利尿药
利尿药是心力衰竭治疗中改善症状的基石,是唯一能够控制体液潴留的药物,但不能作为单一治疗。
利尿药通过促进钠、水排泄,减少血容量,减轻心脏负荷,消除或缓解静脉充血所导致的肺水肿和外周水肿,疗效确切。大多与地高辛、ACEI等其他抗心衰药联合使用。
利尿药的适量应用至关重要。轻度心衰患者从小剂量起始,逐渐加量,一般控制体重每天下降0.5-1kg直至干重,首选噻嗪类利尿药,常与保钾利尿药合用。主要副作用是电解质紊乱。
▶ 轻度CHF:常单用噻嗪类利尿药。
▶ 中度CHF:可用呋塞米或氢氯噻嗪与螺内酯合用。
▶ 严重CHF、CHF急性发作、急性肺水肿的患者:宜静脉给予呋塞米。 应用排钾利尿药呋塞米或氢氯噻嗪的同时应注意补钾。保钾利尿药螺内酯虽然利尿作用弱,但与排钾利尿药合用可防止低血钾。
(二)血管扩张药
1.直接作用于血管平滑肌的药物
①主要扩张小动脉的药物:如肼屈嗪,作用于小动脉,降低心脏后负荷,增加心排血量,肾血流量增加较明显。因此对后负荷升高为主,心输出量明显减少者,宜用肼屈嗪,临床上主要用于肾功能不全或不耐受ACEI的心衰患者。
②主要扩张小静脉的药物: 如硝酸酯类药,扩张小静脉,降低心脏负荷,明显减轻肺淤血症状;还能扩张冠脉,改善心肌供血。因此对前负荷升高为主,肺淤血明显者,宜用硝酸酯类。
③扩张小动脉和小静脉的药物:如硝普钠,通过扩张小动脉和小静脉,迅速降低心脏前、后负荷,起效快。对于急性心梗及HBP所导致的危重心衰患者效果较好。多数患者,前、后负荷都有不同程度增高,则宜用硝普钠。
一般地讲,CHF的患者,在常规应用强心甙合并利尿剂治疗后,若症状仍存在,可选用血管扩张药进行治疗。
2.α1受体阻断剂
▶ 酚妥拉明:直接松弛血管平滑肌,降低外周阻力,减轻心脏前、后负荷,缓解心衰;同时因血管扩张,血压下降,可反射性兴奋交感神经,促进NE的释放,引起心肌收缩力加强,心率加快,传导加速,心输出量增加。
▶ 哌唑嗪:为选择性α1受体阻断剂,不引起明显的反射性心率加快,也不增加肾素分泌。降低心脏前、后负荷。
此外,ACEI和钙通道阻滞剂也具有扩血管的作用。
四、心力衰竭治疗建议
美国纽约心脏病学会提出的心功能分级
临床通用的心功能分级,主要是根据患者自觉的活动能力来划分
Ⅰ级:患者有心脏病,但活动量不受限制,平时一般活动不引起疲乏、心悸、呼吸困难或心绞痛。
Ⅱ级:心脏病患者的体力活动受到轻度限制,休息时无自觉症状,但平时一般活动下可出现上述症状。
Ⅲ级:心脏病患者体力活动明显受限,小于平时一般活动即引起上述的症状。
Ⅳ级:心脏病患者不能从事任何体力劳动。休息状态下也出现上述症状,体力活动后加重。
CHF可按照心功能分级来选择治疗药物
▶ 心功能Ⅰ级:控制危险因素;ARRS抑制剂。
▶ 心功能Ⅱ级:ARRS抑制剂;利尿剂;β-受体阻滞剂;地高辛用或不用。
▶ 心功能Ⅲ级:ARRS抑制剂;利尿剂;β-受体阻滞剂;地高辛。
▶ 心功能Ⅳ级:ARRS抑制剂;利尿剂;地高辛;醛固酮受体拮抗剂;病情稳定者,谨慎应用β-受体阻滞剂。
慢性心功能不全患者的处方分析
某男,66岁,因双下肢浮肿,胸闷,气急入院。诊断为慢性心功能不全。医生开出处方如下,分析是否合理用药。并说明原因
Rp:①地高辛片0.25mg×10片
Sig:0.25mg Qd
②氢氯噻嗪片25mg×30片
Sig:25mg Tid
处方分析:该处方不合理,因为氢氯噻嗪是排钾利尿药,虽然能促进水钠排泄,减少血容量,降低心脏前、后负荷,消除或缓解静脉淤血及其所引起的肺水肿和外周水肿,但可引起低血钾,地高辛在低血钾时易引起中毒。
五、思考题
1.治疗CHF的药物有哪几类?主要代表药?
2.ACEI治疗心衰的机制如何?
3.简述强心苷正性肌力作用的机理。
4.试述强心苷的药理作用?
5.如何防治强心苷中毒?


