子宫肿瘤有良性和恶性之分。常见的良性肿瘤为子宫平滑肌瘤,常见的恶性肿瘤为子宫内膜癌和子宫肉瘤。
临床表现与肌痛的类型、大小和有无变性相关,最常见的症状是月经改变。
超声检查是常用、准确的辅助检查手段。
无症状者一般不需治疗,症状轻、近绝经年龄者可采用非手术治疔。
手术是最有效的治疔方法,适用于有症状或疑有肉瘤变者。
子宫肌瘤(uterine myoma, fibroid)是女性生殖器最常见的良性肿瘤,由平滑肌及结缔组织组成。常见于30~50岁妇女,20岁以下少见。据尸检统计,30岁以上妇女约20%有子宫肌瘤、因肌瘤多无症状或很少有症状,临床报道发病率远低于肌瘤真实发病率。
【发病相关因素】
确切病因尚未明了。因肌瘤好发于生育期,青春期前少见,绝经后萎缩或消退,提示其发生可能与女性激素相关。生物化学检测证实肌瘤中雌二醇的雌酮转化明显低于正常肌组织;肌瘤中雌激素受体浓度明显高于周边肌组织,故认为肌瘤组织局部对雌激素的高敏感性是肌瘤发生的重要因素之一。此外,研究还证实孕激素有促进肌瘤有丝分裂、刺激肌瘤生长的作用。细胞遗传学研究显示25%~50%子宫肌瘤存在细胞遗传学的异常,包括12号和14号染色体长臂片段相互换位、12号染色体长臂重排、7号染色体长臂部分缺失等。分子生物学研究提示子宫肌瘤是由单克隆平滑肌细胞增殖而成,多发性子宫肌瘤是由不同克隆平滑肌细胞増殖形成。
【分类】
1.按肌瘤生长部位分为宫体肌瘤(约90%)和宫颈肌瘤(约10%)。
2.按肌瘤与子宫肌壁的关系分为3类
(1)肌壁间肌瘤(intramural myoma):占60%~70%,肌瘤位于子宫肌壁间,周围均被肌层包围。
(2)浆膜下肌瘤(subserous myoma):约占20%,肌瘤向子宫浆膜面生长,并突出于子宫表面,肌瘤表面仅由子宫浆膜覆盖。若瘤体继续向浆膜面生长,仅有一与子宫相连,称为带蒂浆膜下肌瘤,营养由蒂部血管供应。若血供不足肌瘤可变性坏死。若蒂扭转断裂,肌瘤脱落形成游离性肌瘤。若肌瘤位于子宫体侧壁向宫旁生长突出于阔韧带两叶之间,称为阔韧带肌瘤。
(3)黏膜下肌瘤(submucous myoma):占10%~15%。肌瘤向宮腔方向生长,突出于宫腔,表面仅为子高内度覆盖。黏膜下肌宿易形成蒂,在宫腔内生长犹如异物,常引起子宮收缩,肌瘤可被挤出常颈外口而突入阴道。
子宫肌瘤常为多个,各种类型的肌瘤可发生在同一子宫,称为多发性子宫肌瘤(图26-1)。
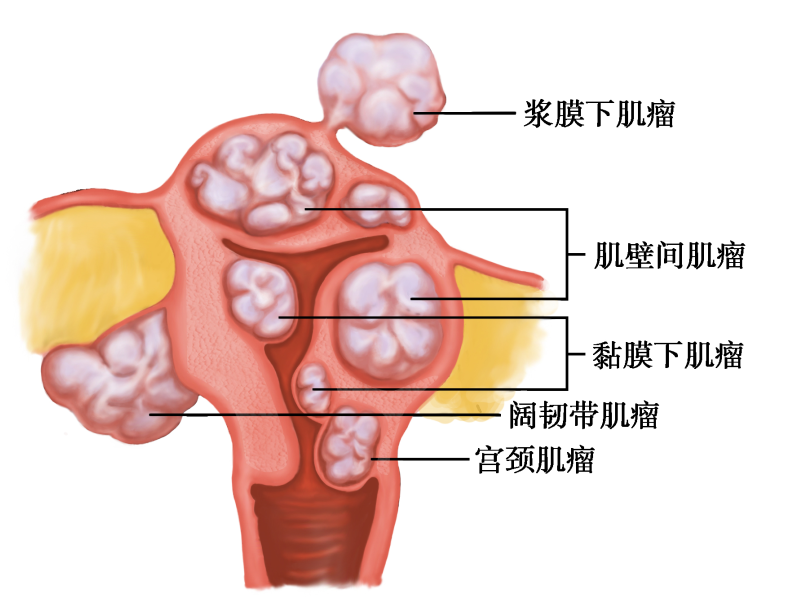
图26-1 子宫肌瘤分类示意图
【病理】
1.巨检肌瘤为实质性球形包块,表面光滑,质地较子宫肌层硬,压迫周围肌壁纤维形成假包膜,肌瘤与假包膜间有一层疏松网状间隙,故易剥出。肌瘤长大或多个相融合时,呈不规则形状。切面呈灰白色,可见漩涡状或编织状结构颜色和硬度与纤维结缔组织多少有关。
2.镜检主要由梭形平滑肌细胞和不等量纤维结缔组织构成。肌细胞大小均匀,排列成漩涡状或棚状,核为杆状。极少情况下尚有一些特殊的组织学类型,如富细胞性、奇异型、核分裂活跃、上皮样平滑肌瘤及静脉内和播散性腹膜平滑肌瘤等,这些特殊类型平滑肌瘤的性质及恶性潜能尚有待确定。
【肌瘤变性】
肌瘤变性是肌瘤失去原有的典型结构。常见的变性有:
1.玻璃样变(hyaline degeneration) 又称透明变性,最常见。肌瘤剖面漩涡状结构消失,由均匀透明样物质取代。镜下见病变区肌细胞消失,为均匀透明无结构区。
2.囊性变(cystic degeneration) 子宫肌瘤玻璃样变继续发展,肌细胞坏死液化即可发生囊性变,此时子宫肌瘤变软,很难与妊娠子宫或卵巢囊肿区别。肌瘤内出现大小不等的囊腔,其间有结缔组织相隔,数个囊腔也可融合成大囊腔,腔内含清亮无色液体,也可凝固成胶冻状。镜下见囊腔为玻璃样变的肌瘤组织构成,内壁无上皮覆盖。
3.红色变性(red degeneration) 多见于妊娠期或产褥期,为肌瘤的一种特殊类型坏死,发生机制不清,可能与肌瘤内小血管退行性变引起血栓及溶血、血红蛋白渗入肌纤维间有关。患者可有剧烈腹痛伴恶心呕吐、发热,白细胞计数升高,检查发现肌瘤增大、压痛。肌瘤剖面为暗红色,如半熟的牛肉,质软,漩涡状结构消失。镜检见组织高度水肿,假包膜内大静脉及瘤体内小静脉血栓形成,广泛出血伴溶血,肌细胞减少,细胞核常溶解消失,并有较多脂肪小球沉积。
4.肉瘤样变(sarcomatous change) 较少见,仅为0.4%-0.8%,多见于绝经后子宫肌瘤伴疼痛和出血的患者。没有证据表明绝经前快速增长的肌瘤有肉瘤变的可能,但若绝经后妇女肌瘤增大仍应警惕恶变可能。肌瘤恶变后,组织变软且脆,切面灰黄色,似生鱼肉状,与周围组织界限不清。镜下见平滑肌细跑增生活跃,排列紊乱,涡状结构消失,细胞有异型性,核分裂像易见(>10个/10HPF),并可出现肿瘤细胞凝固性坏死。
5.钙化(degeneration with calcification) 多见于蒂部细小、血供不足的浆膜下肌瘤以及绝经后妇女的肌瘤。常在脂肪变性后进一步分解成甘油三酯,再与钙盐结合,沉积在肌内。X线摄片可清楚看到钙化阴影。镜下可见钙化区为层状沉积,呈圆形,有深蓝色徴细颗粒。
【临床表现】
1.症状 多无明显症状,仅在体检时发现。症状与肌瘤部位、大小和有无变性相关,而与肌瘤数目关系不大。常见症状有:
(1)经量增多及经期延长:是子宫肌瘤最常见的症状。多见于大的肌壁间肌瘤及黏膜下肌瘤,肌瘤使宫腔增大,子宫内膜面积增加并影响子宫收缩,此外肌瘤可能使肿瘤附近的静脉受挤压,导致子宫内膜静脉从充血与扩张,从而引起经量增多、经期延长。黏膜下肌瘤伴有坏死感染时,可有不规则阴道流血或血样脓性排液。长期经量增多可继发贫血,出现乏力、心悸等症状。
(2)下腹包块:肌瘤较小时在腹部摸不到肿块,当肌瘤逐渐增大使子宮超过3个月妊娠大时,可从腹部触及。较大的黏膜下肌瘤可脱出于阴道外,患者可因外阴脱出肿物就诊。
(3)白带增多:肌壁间肌瘤使宫腔面积增大,内膜腺体分泌增多,致使白带增多;子宫黏膜下肌瘤一旦感染,可有大量脓样白带。若有溃烂、坏死、出血时,可有血性或脓血性、伴有恶臭的阴道流液。
(4)压迫症状:子宫前壁下段肌瘤可压迫膀胱引起尿频;宫颈肌瘤可引起排尿困难、尿潴留;子宫后壁肌瘤可引起便秘等症状。阔韧带肌瘤或宫颈巨大肌瘤向侧方发展,嵌入盆腔内压迫输尿管使上泌尿道受阻,造成输尿管扩张甚至肾盂积水。
(5)其他:包括下腹坠胀、腰酸背痛。肌瘤红色样变时有急性下腹痛,伴呕吐、发热及肿瘤局部压痛;浆膜下肌瘤蒂扭转可有急性腹痛;子宫黏膜下肌瘤由宫腔向外排出时也可引起腹痛。黏膜下肌瘤和引起宫腔变形的肌壁间肌瘤可引起不孕或流产。
2.体征 与肌瘤大小、位置、数目及有无变性相关。较大肌瘤可在下腹部扪及实质性肿块。妇科检査扪及子宫增大,表面不规则单个或多个结节状突起。浆膜下肌瘤可扪及单个实质性球状肿块与子宫有蒂相连。黏膜下肌瘤位于宫腔内者子宫均匀增大,脱出于宫颈外口者,阴道窥器检査即可看到宫颈口处有肿物,粉红色,表面光滑,宫颈外口边缘清楚。若伴感染时可有坏死、及脓性分泌物。
【诊断及鉴别诊断】
根据病史、体征和超声检查,诊断多无困难。超声检査能区分子宫肌瘤与其他盆腔肿块。磁共振检査可准确判断肌瘤大小、数目和位置。若有需要,还可选择宫腔镜、腹腔镜、子宫输卵管造影等协助诊断。子宫肌瘤应与下列疾病鉴别:
1.妊娠子宫 肌瘤囊性变时质地较软,应注意与妊娠子宫相鉴别。妊娠者有停经史及早孕反应,子宫随停经月份增大变软,借助尿或血hCG测定、超声检査可确诊。
2.卵巢肿瘤 多无月经改变,肿块多呈囊性,位于子宫一侧。注意实质性卵巢肿瘤与带蒂下肌瘤鉴别,肌瘤囊性变与卵巢囊肿鉴别。注意肿块与子宫的关系,可借助超声检查协助诊断,必要时腹腔镜检查可明确诊断。
3.子宫腺肌病 可有子宫增大、月经增多等。局限型子宫腺肌病类似子宫肌壁间肌瘤,质硬。但子宫腺肌病继发性痛经明显,子宫多呈均匀增大,较少超过3个月妊娠子宮大小。超声检查及外周血CA125检测有助于诊断。但有时两者可以并存。
4.子宫恶性肿瘤
(1)子宫肉瘤:好发于老年妇女,生长迅速,多有腹痛、腹部包块及不规则阴道流血,超声及磁共振检查有助于鉴别,但通常术前较难明确诊断。
(2)子宫内膜癌:以绝经后阴道流血为主要症状,好发于老年女性,子宮呈均匀增大或正常。应注意围绝经期妇女肌瘤可合并子宫内膜癌。诊刮或宫腔镜检査有助于鉴别。
(3)子宫颈癌:有不规则阴道流血及白带增多或不正常阴道排液等症状,外生型较易鉴别,内生型宫颈癌应与宫颈黏膜下肌瘤鉴别。可借助于超声检查、宫颋脱落细胞学检查、HPV检测、宫颈活检、宫颈管搔刮等鉴别。
5.其他 卵巢子宫内膜异位囊肿、盆腔炎性包块、子宫畸形等,可根据病史、体征及超声等影像学检查鉴别。
【治疗】
治疗应根据患者年龄、症状和生育要求,以及肌瘤的类型、大小、数目全面考虑。
1.观察无症状肌瘤一般不需治疗,特别是近绝经期妇女。绝经后肌瘤多可萎缩和症状消。每3~6个月随访一次,若出现症状可考虑进一步治疗。
2.药物治疗 适用于症状轻、近绝经年龄或全身情况不宜手术者。
(1)促性腺激素释放激素类似物(gonadotropin- releasing hormone agonist,GnRH-a):采用大剂续或长期非脉冲式给药,可抑制FSH和LH分泌,降低雌激素至绝经后水平,以缓解症状并抑制肌瘤生长使其萎缩,但停药后又逐渐增大。用药后可引起绝经综合征,长期使用可引起骨质疏松等副作用,故不推荐长期用药。应和指征:①缩小肌瘤以利于妊娠;②术前治疗控制症状、纠正贫血;③术前应用缩小肌瘤,降低手术难度,或使经阴道或腹腔镜手术成为可能;④对近绝经妇女,提前过渡到自然绝经,避免手术。一般应用长效制剂,每月皮下注射1次。常用药物有亮丙瑞林(leuprorelin)每次3.75mg,或戈舍瑞林(goserelin)每次3.6mg。
(2)其他药物:米非司酮(mifepriatone),每日10mg或12.5mg口服,可作为术前用药或提前绝经使用。但不宜长期使用,因其拮抗议孕激素后,子宫内膜长期受雌激素刺激,增加子宫内膜病变的风险。
3.手术治疗 手术适应证:①因肌瘤导致月经过多,致继发贫血;②严重腹痛、性交痛或慢性腹痛、有蒂肌瘤扭转引起的急性腹痛;③肌瘤体积大压迫膀胱、直肠等引起相应症状;④因肌瘤造成不孕或反复流产;⑤疑有肉瘤变。
手术方式:
(1)肌瘤切除术(myomectomy):适用于希望保留生育功能的患者,包括肌瘤经腹剔除、黏膜下肌瘤和突向宫腔的肌壁间肌瘤宫腔镜下切除、及突入阴道的黏膜下肌瘤阴道内摘除。术后有残留或复发可能。
(2)子宫切除术(hysterectomy):不要求保留生育功能或疑有恶变者,可行子宫切除术,包括全子宫切除和次全子宫切除。术前应行宫颈细胞学检查,排除宫颈上皮内瘤变或子宫颈癌。发生于围绝经期的子宫肌瘤要注意排除合并子宫内膜癌。
手术可经腹、经阴道或经宫腔镜及腹腔镜进行。若选择腹腔镜手术行肌瘤剔除或子宫次全切除,需要使用粉碎器取出切除的肌瘤或子宫体,因此,术前应尽可能排除子宫肉瘤或合并子宫内膜癌,并向患者及家属说明其风险。
4.其他治疗 为非主流治疗方法,主要适用于不能耐受或不愿手术者。
(1)子宫动脉栓塞术(uterine artery embolization, UAE):通过阻断子宫动脉及其分支,减少肌瘤的血供,从而延缓肌瘤的生长,缓解症状。但该方法可能引起卵巢功能减退并增加潜在的妊娠并发症的风险,对有生育要求的妇女一般不建议使用。
(2)高能聚焦超声(high-intensity focused ultrasound,HFU):通过物理能量使肌瘤组织坏死,逐渐吸收或瘢痕化,但存在肌瘤残留、复发,并需要除外恶性病变。类似治疗方法还有微波消融等。
(3)子宫内膜切除术(transcervical resection of endometrium,TCRE):经宫腔镜切除子宫内膜以减少月经量或造成闭经。
【子宫肌瘤合井妊娠】
肌瘤合并妊娠占肌瘤患者0.5%~1%,占妊娠03%~0.5%,肌瘤小且无症状者常被忽略,实际发病率高于报道。
肌瘤对妊娠及分娩的影响与肌瘤类型及大小有关。黏膜下肌瘤可影响受精卵着床,导致早期流产;肌壁间肌瘤过大可使宫腔变形或内膜供血不足引起流产。生长位置较低的肌瘤可妨碍胎先露下降,使妊娠后期及分娩时胎位异常、胎盘早剥、产道梗阻等。胎儿娩出后易因胎盘附着面大或排出困难及子宫收缩不良导致产后出血。妊娠期及产褥期肌瘤易发生红色变,通常采用保守治疗,可缓解症状。妊娠合并子宫肌瘤多能自然分娩,但应预防产后出血。若肌瘤阻碍胎儿下降应行剖宫产术,术中是否同时切除肌瘤,需根据肌瘤大小、部位和患者情况而定。


