卵巢肿瘤是常见的妇科肿瘤,可发生于任何年龄。其中恶性肿瘤早期病变不易发现,晚期病例缺乏有效的治疗手段,致死率居妇科恶性肿瘤首位。
输卵管恶性肿瘤曾被认为是罕见的,但近年来的组织学、分子遗传学的证据表明,曾被归类于卵巢癌或原发性腹膜癌中40%~60%可能起源于输卵管,将卵巢、输卵管和原发腹膜肿瘤归于一类疾病更为合理。对于能确认原发部位者,按原发部位命名,而对于无法确认者,归类为“未确定部位肿瘤”。
组织学类型繁多,不同类型的肿瘤有不同的生物学行为。
并发症包括蒂扭转、破裂、感染和恶变。
恶性肿瘤早期常无症状,晚期可有消化道症状等,但非特异性。直接蔓延、腹腔种植与淋巴转移为主要转移途径。
手术是主要治疗手段。恶性肿瘤术后应根据其组织学类型、手术病理分期等决定辅助性化疗。
卵巢肿瘤组织成分非常复杂,是全身各脏器原发肿瘤类型最多的器官,不同类型的组织学结构和生物学行为,均存在很大差异。
【组织学分类】
根据世界卫生组织(WHO)制定的女性生殖器肿瘤组织学分类(2014版),卵巢肿瘤分为14大类,其中主要组织学类型为上皮性肿瘤、生殖细胞肿瘤、性索间质肿痛及转移性肿瘤。
1.上皮性肿瘤 是最常见的组织学类型,约占50%~70%、可分为浆液性、黏液性、子宫内膜样、透明细胞、移行细胞( Brenner瘤)和浆黏液性肿5类,各类别依据生物学行为进一步分类,即良性肿瘤、交界性肿瘤(不典型增生肿瘤)和癌。
2.生殖细胞肿瘤 为来源于生殖细胞的一组肿瘤,占20%~40%,可分为畸胎瘤、无性细胞瘤、卵黄囊瘤、胚胎性癌、非妊娠性绒癌、混合型生殖细胞肿瘤等。
3.性索间质肿瘤 来源于原始性腺中的性索及间叶组织,占5%~8%。可分为纯型间质肿瘤、单纯型性索肿瘤和混合型性索间质肿瘤。
4.转移性肿瘤 为继发于胃肠道、生殖道、乳腺等部位的原发性癌转移至卵巢形成的肿瘤。
【恶性肿瘤的转移途径】
直接蔓延、腹腔种植和淋巴转移是卵巢恶性肿瘤的主要转移途径。其转移特点是盆、腹腔内广泛转移灶,包括横膈、大网膜、腹腔脏器表面、壁腹膜等,以及腹膜后淋巴结转移。即使原发部位外观为局限的肿瘤,也可发生广泛转移,其中以上皮性癌表现最为典型。淋巴转移途径有三种方式:①沿卵巢血管经卵巢淋巴管向上至腹主动脉旁淋巴结;②沿卵巢门淋巴管达髂内、髂外淋巴结,经髂总至腹主动脉旁淋巴结;③沿圆韧带进入骼外及腹股沟淋巴结。横膈为转移的好发部位,尤其右膈下淋巴丛密集、最易受侵犯。血行转移少见,晚期可转移到肺、胸膜及肝实质。
【恶性肿瘤分期】
采用国际妇产科联盟(FICO)的手术病理分期(表27-1)。
表27-1 卵巢癌、输卵管癌、原发性腹膜癌的手术病理分期(FIGO,2014年)
【临床表现】
1.良性肿瘤 肿瘤较小时多无症状,常在妇科检查时偶然发现。肿瘤增大时,感腹胀或腹部扪及肿块。肿瘤长大占满盆、腹腔时,可出现尿频、便秘、气急、心悸等压迫症状。检査见腹部膨隆,叩诊实音,无移动性浊音。双合诊和三合诊检查可在子宫一侧或双侧触及圆形或类圆形肿块,多为囊性表面光滑,活动,与子宫无粘连。
2.恶性肿瘤 早期常无症状。晚期主要症状为腹胀、腹部肿块、腹腔积液及其他消化道症状;部分患者可有消瘦、贫血等恶病质表现;功能性肿瘤可出现不规则阴道流血或绝经后出血。妇科检查可扪及肿块多为双侧,实性或囊实性,表面凹凸不平,活动差,常伴有腹腔积液。三合诊检查可在直肠子宫陷凹处触及质硬结节或肿块。有时可扪及上腹部肿块,及腹股沟、腋下或锁骨上肿大的淋巴结。
【 并发症】
1.蒂扭转 为常见的妇科急腹症,约10%卵巢肿瘤可发生蒂扭转。好发于瘤蒂较长、中等大、活动度良好、重心偏于一侧的肿瘤,如成熟畸胎瘤。常在体位突然改变,或妊娠期、产褥期子宫大小、位置改变时发生蒂扭转(图27-1)。卵巢肿瘤扭转的蒂由骨盆漏斗韧带、卵巢固有韧带和输卵管组成。发生急性扭转后,因静脉回流受阻瘤内充血或血管破裂致瘤内出血,导致瘤体迅速增大。若动脉血流受阻,肿瘤可发生坏死、破裂和继发感染。蒂扭转的典型症状是体位改变后突然发生一侧下腹剧痛,常伴恶心、呕吐甚至休克。双合诊检查可扣及压痛的肿块以蒂部最明显。有时不全扭转可自然复位,腹痛随之缓解。治疗原则是一经确诊,尽快行手术。
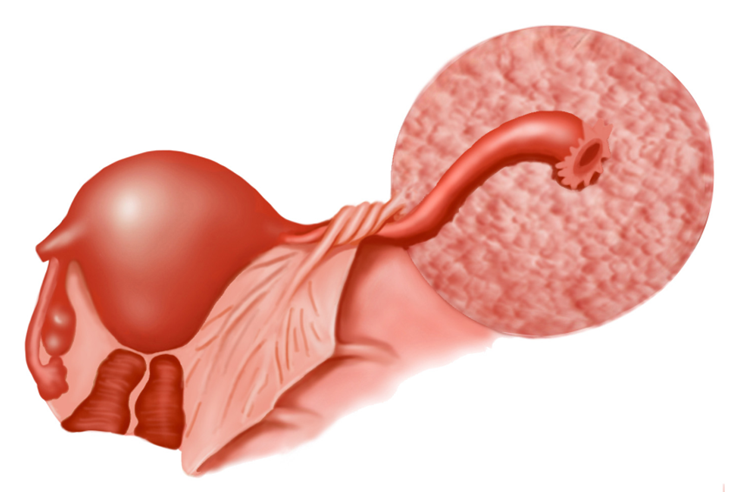
图27-1 卵肿瘤蒂扭转
2.破裂 约3%卵巢肿瘤会发生破裂。有自发性破裂和外伤性破裂。自发性破裂常因肿瘤浸润性生长穿破囊壁所致。外伤性破裂则在腹部受重击、分娩、性交、盆腔检查及穿刺后引起。症状轻重取决于破裂口大小、流入腹腔囊液的量和性质。小的囊肿或单纯浆液性囊腺瘤破裂时,患者仅有轻度腹痛;大囊肿或畸胎瘤破裂后,患者常有剧烈腹痛伴恶心呕吐。破裂也可导致腹腔内出血、腹膜炎及休克。体征有腹部压痛、腹肌紧张,可有腹腔积液征,盆腔原存在的肿块消失或缩小。诊断肿瘤破裂后应立即手术,术中尽量吸净囊液,并涂片行细胞学检查;彻底清洗盆、腹腔。切除的标本送病理学检查。
3.感染 较少见。多继发于蒂扭转或破裂。也可来自邻近器官感染灶(如阑尾脓肿)的扩散者可有发热、腹痛、腹部压痛及反跳痛、腹肌紧张、腹部脚块及白细胞升高等。治疗原则是抗感染后,手术切除肿瘤。
4.恶变 肿瘤迅速生长尤其双侧性,应考虑有恶变可能,并应尽早手术。
【诊断】
结合病史和体征,辅以必要的辅助检査确定:①肿块来源是否卵巢;②脚块性质是否为肿瘤;③肿块是良性还是恶性;④可能组织学类型;⑤恶性肿瘤的转移范围。常用的辅助检查有:
1.影像学检查 ①超声检查:可根据肿块的囊性或实性、囊内有无乳头等判断肿块性质,诊断符合率>90%。彩色多普勒超声扫描可测定肿块血流变化,有助于诊断。②磁共振、CT、PET检查:磁共振可较好判断肿块性质及其与周围器官的关系,有利于病灶定位及病灶与相邻结构关系的确定;CT可判断周围侵犯、淋巴结转移及远处转移情况;PET或PET-CT一般不推荐为初次诊断。
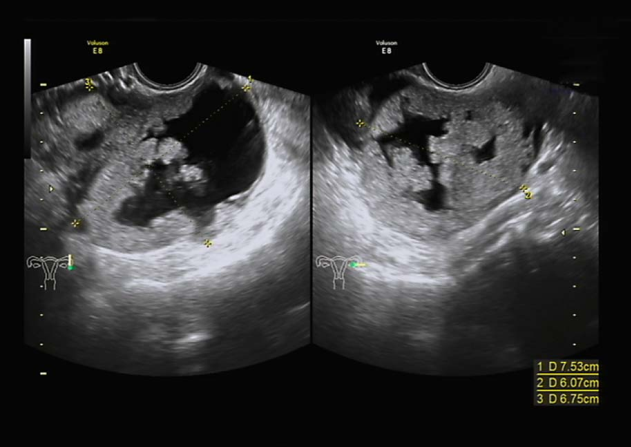
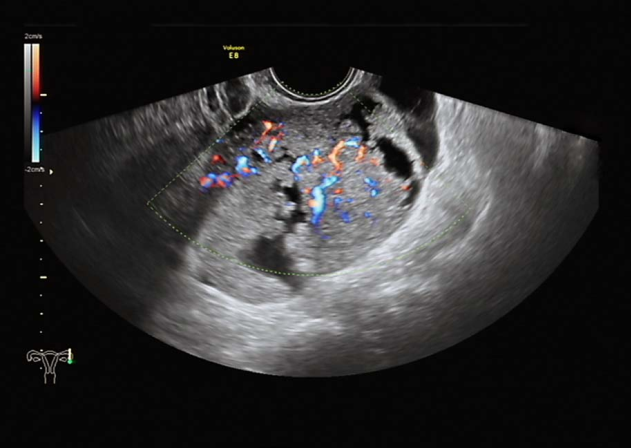
卵巢肿瘤超声检查
子宫水平位,如孕50天大小,内膜厚0.3cm,宫区内见多个低回声区,右卵巢3.0×2.7×2.4cm,部分囊性,内液清。左附件区见7.5×6.1×6.8cm囊实性包块,实性为主,边界尚清,周边可见部分卵巢组织,实性部分回声偏强,血流较丰富,能量多普勒提示实性部分血流丰富,RI=0.3。
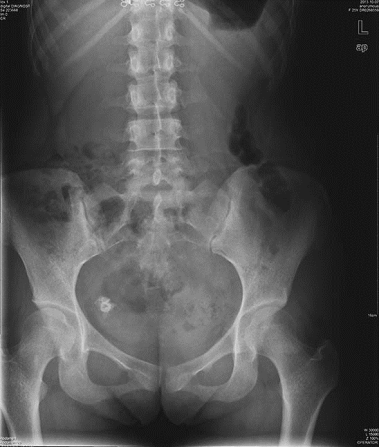
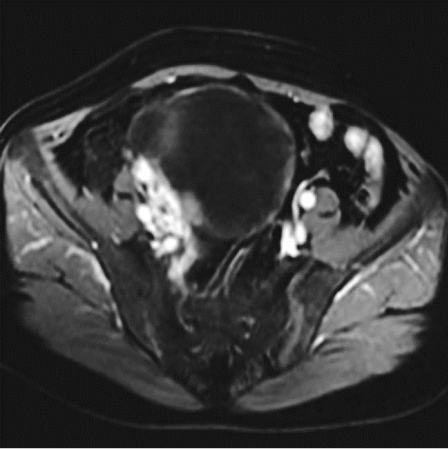
卵巢畸胎瘤腹中X线 摄片卵巢恶性肿瘤MR检查
盆腔右侧见一大小为1.7×1.5cm不均匀 盆腔右侧子宫前方不规划囊实性混杂性号影,有 高密度钙化影,边界尚清 分隔及软组织成份,增强扫描实性结节呈中强度改变
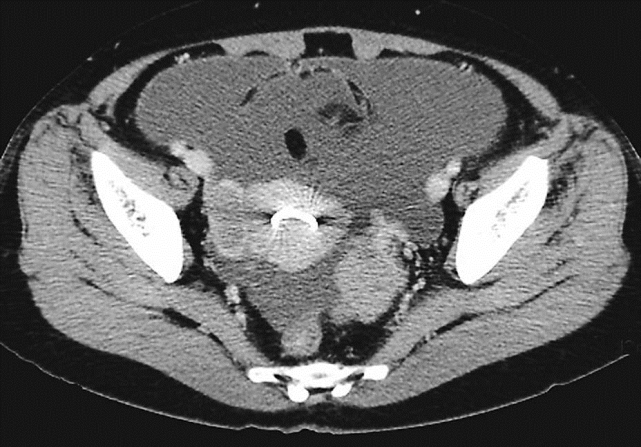
卵巢恶性肿瘤CT检查
盆腔内子宫两侧见不规划软组织肿块影,增强扫描病灶轻中度强化改变,盆腔、腹腔内见积液,宫腔内见环影
2.肿瘤标志物 ①血清CA125:80%患者的血清CA125水平升高,但近半数的早期病例并不升高,不单独用于早期诊断,更多用于病情监测和疗效评估。②血清AFP:对卵巢卵黄囊瘤有特异性诊断价值。卵果未成熟畸胎瘤、混合性无性细胞瘤中含卵黄囊成分者,AFP也可升高。(③血清hCG:对非妊娠性绒癌有特异性。④性激素:卵巢颗粒细胞瘤、卵泡膜细胞瘤产生较高水平雌激素,而浆液性、黏液性囊腺瘤或勃勒纳瘤有时也可分泌一定量雌激素。⑤血清HE4:与CA125联合应用来判断盆腔肿块的良、恶性。
3.腹腔镜检查 可直接观察肿块外观和盆腔、腹腔及横膈等部位,在可疑部位进行多点活检,抽取腹腔积液行细胞学检查。
4.细胞学检查 抽取腹腔积液或腹腔冲洗液和胸腔积液,查找癌细胞
【鉴别诊断】
1.良性肿瘤与恶性肿瘤的鉴别 见表27-2。
表27-2 良性肿瘤与恶性肿瘤的鉴别
2.良性肿瘤的鉴别诊断
(1)卵巢瘤样病变(ovarian tumor like condition):滤泡囊肿和黄体囊肿最常见。多为单侧,壁薄,直径≤8cm。观察或口服避孕药2~3个月,可自行消失;若肿块持续存在或增大,卵巢肿瘤的可能性较大。
(2)输卵管卵巢囊肿:为炎性积液,常有盆腔炎性疾病病史。两侧附件区有不规则条形囊性包块,边界较清,活动受限。
(3)子宫肌瘤:浆膜下肌瘤或肌瘤囊性变,容易与卵巢肿瘤混淆。肌瘤常为多发性,与子宫相连检查时随宫体及宮颈移动。超声检查可协助鉴别。
(4)腹腔积液:腹腔积液常有肝、心脏、肾病史,平卧时腹部两侧突出如蛙腹,叩诊腹部中间鼓音腹部两侧浊音,移动性浊音阳性。而巨大卵巢囊肿平卧时腹部中间隆起,叩诊浊音,腹部两侧鼓音,无移动性浊音。超声检查有助于鉴别,但恶性卵巢肿瘤常伴有腹腔积液。
3.恶性肿瘤的鉴别诊断
(1)子宫内膜异位症:子宫内膜异位症可有粘连性肿块及直肠子宫陷凹结节,有时与恶性肿瘤相混淆。但内异症常有进行性痛经、月经改变。超声检查、腹腔镜检查有助于鉴别。
(2)结核性腹膜炎:因合并腹腔积液和盆腹腔内粘连性块物而与恶性肿相混淆,但结核性腹膜炎常有肺结核史,多发生于年轻、不孕妇女,伴月经稀少或闭经、低热、盗汗等全身症状;肿块位置较高,叩诊时鼓音和浊音分界不清。影像学检查等有助鉴别,必要时行剖腹探査或腹腔镜检查取活检确诊。
(3)生殖道以外的肿瘤:需要与卵巢癌鉴别的肿瘤包括腹膜后肿瘤、直肠癌、乙状结肠癌等。
【治疗】
一经发现,应行手术。手术目的:①明确诊断;②切除肿瘤;③恶性肿瘤进行手术病理分期;④解除并发症。术中应剖检肿瘤,必要时作冰冻切片组织学检查以明确诊断。良性肿瘤可在腹腔镜下手术,而恶性肿瘤一般经腹手术,部分经选择的早期患者也可在腹腔镜下完成分期手术。恶性肿瘤患者术后应根据其组织学类型、细胞分化程度、手术病理分期和残余灶大小决定是否接受辅助性治疗,化疗是主要的辅助治疗。
【恶性肿瘤预后】
最重要的预后因素是肿瘤期别、初次手术后残存灶的大小及病理类型等,期别越早、残存灶越小预后越好,上皮性癌的预后最差。
【恶性肿瘤随访与监测】
恶性肿瘤易复发,应长期随访和监测。一般在治疗后第1年,每3个月随访一次;第2年后每4~6个月一次;第5年后每年随访一次。随访内容包括询问病史、体格检査、肿瘤标志物检测和影像学检查。血清CA125、AFP、hCG等肿瘤标志物测定根据组织学类型选择。超声是首选的影像学检查,发现异常进一步选择CT、磁共振和(或)PET-CT检查等。
【预防】
1.筛查 主要应用血清CA125检测联合盆腔超声检查,但目前还缺乏有循证医学依据的适用普通人群的卵巢、输卵管及原发性腹膜癌筛查方案。
2.遗传咨询和相关基因检测 对高风险人群的卵巢癌预防有一定意义。建议有卵巢癌、输卵管癌、腹膜癌、或乳腺癌家族史的妇女,需遗传咨询、接受BRCA基因检测,对确定有基因突变者,美国国立综合癌症网络(NCCN)建议在完成生育后实施降低卵巢癌风险的预防性双附件切除。对有非息肉结直肠癌、子宫内膜癌、或卵巢癌家族史的妇女行 LynchⅡ型综合征相关的错配修复基因检测,有突变的妇女进行严密监测。
3.预防性输卵管切除 在实施保留卵巢的子宫切除术时,建议可同时切除双侧输卵管,以降低卵巢癌的风险。
【妊娠合井卵巢肿瘤】
妊娠合并卵巢肿瘤较常见,但合并恶性肿瘤较少。合并良性肿瘤以成熟囊性畸胎瘤及浆液性囊腺瘤居多,占妊娠合并卵巢肿瘤的90%,合并恶性肿瘤者以无性细胞瘤及浆液性襞腺癌居多。妊娠合并卵巢肿瘤若无并发症一般无明显症状。早期妊娠时可通过妇科检查发现,中期妊娠以后主要靠超声诊断。中期妊娠时易并发肿瘤蒂扭转,晚期妊娠时肿瘤可引起胎位异常,分娩时肿瘤位置低者可阻塞产道导致难产,或肿瘤破裂。妊娠时因盆腔充血,肿瘤迅速增大,并有肿瘤扩散的风险。
合并良性卵巢肿瘤的处理原则是:发现于早期妊娠者可等待至妊娠12周后手术,以免引起流产发现于妊娠晚期者,可等待至妊娠足月行剖宫产,同时切除肿瘤。诊断或考虑为卵巢恶性肿瘤,应尽早手术,处理原则同非妊娠期。


