-
1
-
2 PPT
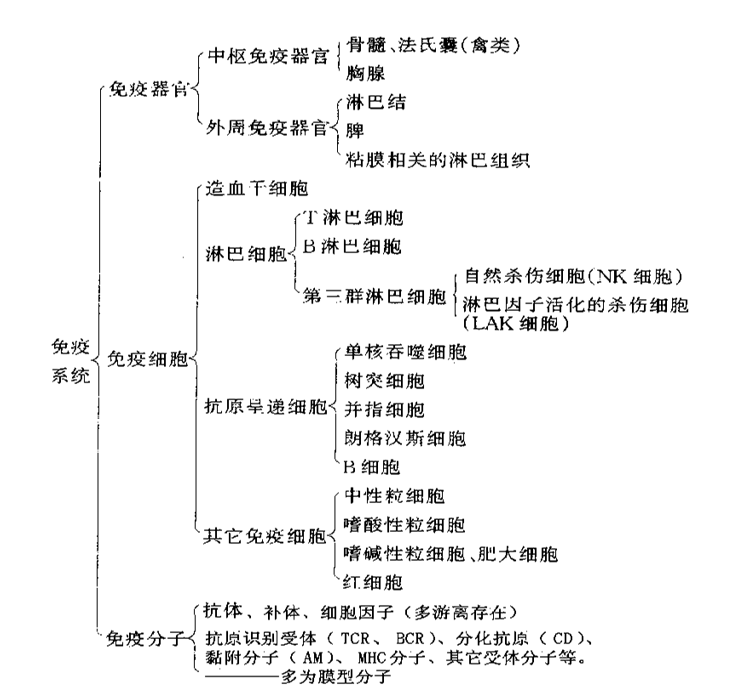
免疫系统是机体执行免疫功能、发生免疫应答的物质基础,由免疫器官、免疫细胞和免疫分子组成。
一、免疫器官
免疫器官按功能不同分为中枢免疫器官和外周免疫器官。如下图。
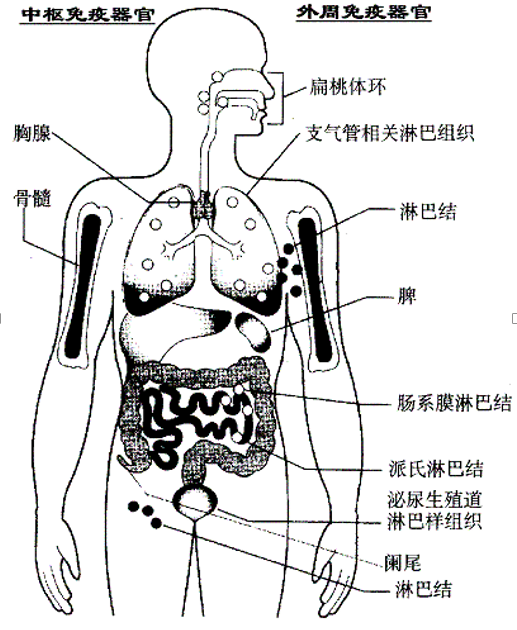
(一)中枢免疫器官:包括骨髓、胸腺和禽类特有的腔上囊,是免疫细胞发生、分化和成熟的场所,同时对外周免疫器官的发育和全身免疫功能起调节作用。
1、骨髓:
1)造血器官,各种血细胞都是从骨髓的多能干细胞发育而来。
对能干细胞经过增殖和分化,成为髓样干细胞和淋巴样干细胞,髓样干细胞分化为进一步分化为红细胞、血小板、粒细胞、单核细胞、树突状细胞等。
2)部分淋巴细胞的前体细胞在骨髓内继续分化成熟为B细胞、NK细胞。
2、胸腺:T细胞分化、成熟的场所。摘除胸腺的小鼠体内,无T细胞生成,并且可出现严重的细胞免疫缺陷和总体免疫功能降低。
(二)外周免疫器官:包括淋巴结、脾脏和粘膜相关的淋巴组织,它们是T、B淋巴细胞定居、增殖和接受抗原刺激产生特异性免疫应答的部位,同时也是血中淋巴细胞进入淋巴系统完成淋巴细胞再循环的主要场所。
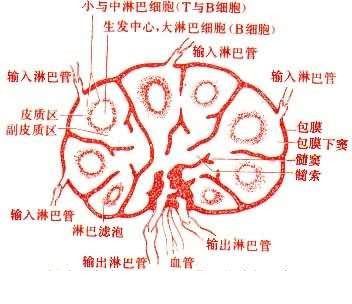 1、淋巴结(如左图)
1、淋巴结(如左图)
1)免疫细胞(T、B细胞)定居的场所
2)发生免疫应答的场所
3)参与淋巴细胞再循环
4)过滤淋巴液
2、脾脏:人体最大的淋巴器官、也是最大的抗体产生器官。
1)免疫细胞(T、B细胞)定居的场所
2)发生免疫应答的场所
3)过滤血液
3、粘膜伴随的淋巴组织:阑尾、肠集合淋巴结、大量的弥散淋巴组织、扁桃体等。
二、免疫细胞
免疫细胞指所有参加免疫应答以及与免疫应答有关的细胞。主要包括淋巴细胞(T细胞、B细胞、NK细胞)、抗原提呈细胞(单核-巨噬细胞、朗格汉斯细胞、树突状细胞等)、其它免疫细胞(粒细胞、红细胞、肥大细胞)。如下图。
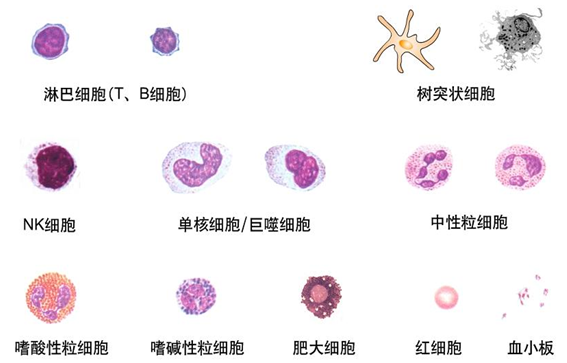
(一)细胞表面分子
免疫细胞间相互识别的物质基础是细胞表面功能分子,包括细胞表面的多种抗原、受体好而其他分子。
1、CD分子 是免疫细胞在成熟过程中,不同的分化阶段会表达不同种类、数量和功能的膜蛋白,CD分子是鉴定细胞种类、分化阶段和功能状态的重要标志。
2 细胞间黏附分子:是众多介导细胞间或者细胞与细胞外基质间相互接触和结合分子的统称。
(二)淋巴细胞
淋巴细胞占外周血白细胞总数的20%-45%,是构成免疫细胞的主要细胞群。
1、T细胞
T细胞是胸腺依赖性淋巴细胞的简称。T细胞在外周血中占淋巴细胞总数的65%—80%。
1)T细胞亚群 成熟T细胞按CD抗原不同可分为CD4+T细胞(有CD4抗原,无CD8抗原)和CD8+¬T细胞(有CD8抗原,无CD4抗原)两大亚群。成熟T细胞按其功能不同分为辅助性T细胞(Th)、细胞毒性T细胞(Tc或CTL)、抑制性T细胞(Ts)和介导迟发型超敏反应(DTH)的T细胞(TDTH)。
T细胞亚群及功能
(1)CD4+辅助性T细胞(Th):
Th1:分泌IL-2、 IFN-γ、TNF-β,引起炎症反应或迟发型超敏反应。
Th2 :分泌IL-4、5、6、10;促进抗体产生,增强体液免疫。
Th3 :分泌TGF-β,参与免疫应答负调节作用。
(2)CD8+ 杀伤性T细胞(Tc细胞、CTL)
主要作用是特异性杀伤靶细胞
(3)抵制性T细胞(Ts细胞):在免疫应答的负调节作用。
2)T细胞主要表面分子:T细胞发育的不同阶段、细胞表面所表达的不同糖蛋白分子,与T细胞功能有关,也可作为鉴别T细胞及其活性状态的表面标志。
(1)T细胞表面受体(TCR):为T细胞特异性识别抗原的受体,也是所有T细胞的特征性表面标志。
TCR-CD3复合物: TCR-CD3复合物是T细胞识别抗原和转导活化信号的主要单位。
CD3分子表达于所有成熟T细胞表面,是由γ、δ、ε、ζ、η五种肽链以非共价键相连组成的复合分子。该复合体中,TCR可特异性识别抗原提呈细胞或靶细胞表面的MHC-抗原肽复合物,CD3则可将TCR双识别的第一信号传递至T细胞内,引起细胞活化、增值。
(2) CD4和CD8分子:成熟的T细胞只能表达CD4或CD8分子。CD4和CD8分子是T细胞重要的表面标志(Th有CD4分子,Tc和Ts有CD8分子)。CD4分子与MHCⅡ类分子结合,CD8分子与MHCⅠ类分子结合。CD4和CD8分子参与抗原刺激信号的转导,此外,还参与T细胞在胸腺内的发育、成熟及分化。
(3)协同刺激分子:协同信号分子是提供T细胞活化第二信号的辅助分子。包括:
①CD28:天然配体是CD80(B7-1)和CD86(B7-2)。CD28与配体结合,为T细胞提供重要的协同刺激信号;
②CD154(CD40L):主要表达于活化的CD4+T细胞和CD8+T细胞,为B细胞表面CD40的配体,参与B细胞的免疫应答,并能诱导记忆性B细胞形成;
③CD2:又称绵羊红细胞受体,亦称E受体,在实验条件下,将绵羊红细胞与人类淋巴细胞混合,绵羊红细胞与T细胞的绵羊红细胞受体结合,环绕在T细胞表面形成玫瑰花环(E花环),称E花环形成试验。该试验主要用于检测外周血中T细胞的数量,亦可间接反映机体的细胞免疫功能。正常人外周血E花环形成率约为60%~80%。
(4)有丝分裂原受体:有丝分裂原指能非特异性刺激细胞发生有丝分裂的物质,如植物血凝素(PHA)和刀豆蛋白A(Con-A)。
2、B细胞
B细胞是骨髓依赖性淋巴细胞的简称,在外周血中约占淋巴细胞总数的8%—15%。
(1)B细胞亚群 依照CD5的表达与否,将B细胞分成B-1细胞和B-2细胞两类。
(2)B细胞主要表面分子
①B细胞抗原受体(BCR):是膜表面免疫球蛋白,即mIg。若只表达mIgM者为不成熟B cell,同时表达mIgM和mIgD者为成熟B cell。mIg是B cell表面的抗原受体,可与相应抗原特异性结合;
②协同刺激分子 主要有CD40。CD40与CD40L结合后,在B细胞活化中起协同刺激作用。
③有丝分裂原受体 B细胞表面的有丝分裂原受体有脂多糖受体(LPS-R)、葡萄球菌A蛋白受体(SPA-R),故细菌脂多糖、葡萄球菌A蛋白可刺激B细胞发生有丝分裂。
此外,B细胞表面还存在补体受体(CD21)、IgGFc受体(CD32)、白介素受体,它们在体液免疫应答及免疫调节中起着重要作用。
3、NK细胞(自然杀伤细胞,natural killer cell,NKC)
自然杀伤细胞主要分布于外周血和脾,在外周血中约占淋巴细胞总数的10%,淋巴结和其它组织中也有少量存在。。NK细胞杀伤靶细胞的方式有:
①自然杀伤作用,该杀伤作用不依赖抗体,直接杀伤靶细胞;
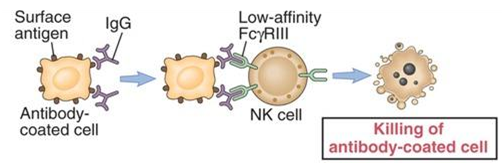
②抗体依赖性细胞介导的细胞毒作用(antibody dependent cell mediated cytoxicity,ADCC),NK细胞表面有IgGFc受体,该受体能与特异性结合了靶细胞的IgGFc段结合,通过释放细胞毒性介质(穿孔素及丝氨酸脂酶颗粒酶)而发挥杀伤靶细胞的作用(如下图)。
(三)抗原提呈细胞(antigen presenting cell,APC)
抗原提呈细胞是指能摄取、加工、处理抗原,并将抗原信息提呈给淋巴细胞的一组免疫细胞。APC主要有单核-巨噬细胞、树突状细胞、朗格汉斯细胞和B细胞等。
1、单核-巨噬细胞
是指外周血中的单核细胞和组织器官中的巨噬细胞。外周血中的单核细胞占血细胞总数的1%~3%,它们在血液中存留数小时至数日后,移行到全身各组织器官,发育成熟为巨噬细胞。
单核吞噬细胞的表面可表达MHC-Ⅰ类分子和MHC-Ⅱ类分子及多种受体,但无特异性抗原识别受体。
单核-巨噬细胞的功能有:
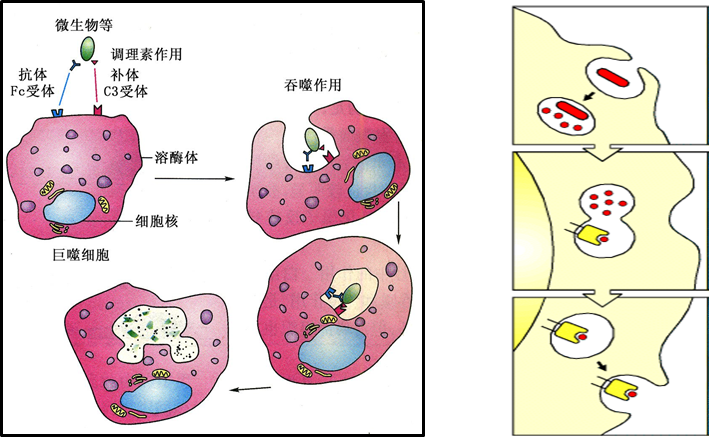
(1)吞噬杀伤作用(如下图左)
直接吞噬和杀伤病原体、体内衰老和死亡的细胞、肿瘤细胞等。
(2)提呈抗原:加工、处理和提呈抗原(如下图右)
(3)调节免疫作用
参与免疫应答的效应阶段、免疫调节,以及参与炎症、调节凝血、止血、组织修复和再生。
2、树突状细胞:树突状细胞(DC)根据分布部位的不同,可大致分为:①淋巴组织中的树突状细胞;②非淋巴样组织中的树突状细胞;③体液中的树突状细胞。
(四)其它免疫细胞
中性粒细胞、嗜酸性粒细胞、嗜碱性粒细胞、肥大细胞、红细胞和血小板等均可作为免疫细胞,在免疫应答中发挥一定作用。
三、免疫分子
免疫分子是指参与免疫应答或与免疫应答有关的分子,包括抗体、补体和细胞因子等,本节内容主要介绍细胞因子。
(一)细胞因子的概念
细胞因子(Cytokine,CK)是指活化免疫细胞或非免疫细胞(如血管内皮细胞、成纤维细胞、基质细胞等)合成分泌的具有调节细胞生理功能、介导炎症反应、参与免疫应答和组织修复等多种生物效应的小分子多肽或糖蛋白。
(二)细胞因子的共同特性
1、理化特性 多数细胞因子是低分子量(15KD~30KD)的蛋白或糖蛋白,以单体形式存在,少数细胞因子以双体或三聚体形式存在
2、分泌特性—多向性 一种细胞可分泌多种细胞因子,不同类型的细胞也可产生一种或几种相同的细胞因子。
3、作用特性 ①细胞因子通常以非特异方式发挥作用,对靶细胞的作用不受MHC限制。②细胞因子以旁分泌、自分泌或内分泌的方式作用于邻近细胞、自身细胞或远处细胞;③多效性与重叠性:一种细胞因子可作用于多种靶细胞,产生多种生物学效应;几种不同的细胞因子可作用于同一靶细胞,产生相同或相似的生物效应;④网络性:众多细胞因子在机体内的作用并非独立存在,细胞因子间有的表现为协同效应,有的表现为拮抗效应,这种相互促进或相互抑制,形成十分复杂的细胞因子网络。
(三)主要细胞因子及作用
1、白介素(interleukin,IL):是一组由淋巴细胞、单核-巨噬细胞等免疫细胞和其它非免疫细胞产生的能介导白细胞和其它细胞间相互作用的细胞因子。其主要生物学作用是调节细胞生长分化,参与免疫应答和介导炎症反应。
2、干扰素(interferon,IFN):分为IFN-α、IFN-β、IFN-γ三种类型。IFN-α和IFN-β主要由白细胞、成纤维细胞和被病毒感染的组织细胞产生,也称为Ⅰ型干扰素,通常由病毒诱导产生;IFN-γ主要由活化的T细胞和NK细胞产生,称为Ⅱ型干扰素,通常由抗原或有丝分裂原诱导产生。各型IFN作用基本相同,即具有抗病毒、抗肿瘤和免疫调节作用,但Ⅰ型干扰素侧重于抗病毒和抗肿瘤,Ⅱ型干扰素侧重于免疫调节。
3、集落刺激因子(CSF):是由活化T细胞、单核-巨噬细胞、血管内皮细胞和成纤维细胞等产生的,能刺激多能造血干细胞和不同发育阶段的造血干细胞进行分化的,并在半固体培养基中形成细胞集落的一组细胞因子。目前发现的CSF有粒细胞-巨噬细胞集落刺激因子(GM-CSF)、单核-巨噬细胞集落刺激因子(M-CSF)、粒细胞集落刺激因子(G-CSF)。
4、肿瘤坏死因子(tumor mecrosis factor,TNF):是一类能引起肿瘤组织出血坏死的细胞因子。根据来源和结构不同分为TNF-α和TNF-β两种。前者主要由活化的单核-巨噬细胞产生;后者主要由活化的T细胞产生,又称淋巴毒素。两种TNF生物学作用基本相同。即:①杀瘤、抑瘤和抗病毒作用;②免疫调节作用;③促进和参与炎症反应;④致热作用;⑤引发恶液质。
5、生长因子(growth factor,GF):主要包括转化生长因子(TGF-β)、表皮生长因子(EGF)、血管内皮生长因子(VEGF)、成纤维生长因子(FGF)、神经生长因子(NGF)、血小板衍生的生长因子(PDGF)和肝细胞生长因子(HGF)等。它们具有刺激细胞生长的作用。